RESUMO
O hemangioma infantil (HI) é uma neoplasia vascular benigna comum, com padrão evolutivo característico: ao nascimento não é completamente desenvolvido, e após dias ou semanas de vida cresce, atingindo seu pico por volta de um ano de idade, o qual é seguido por regressão espontânea. Os HIs são geralmente superficiais e, portanto, óbvios ao exame físico, porém também podem acometer planos mais profundos ou outros órgãos, sendo nestes casos mais bem avaliados com exames de imagem. Métodos como ultrassonografia e ressonância magnética podem ajudar a diferenciar os HIs de malformações vasculares e outros tumores benignos ou malignos. Este ensaio iconográfico tem como objetivo demonstrar as diversas apresentações dos HIs por meio de casos ilustrativos, com ênfase nos achados de imagem.
Palavras-chave:
Hemangioma; Hemangioma capilar; Lactente; Ultrassonografia; Ressonância magnética.
ABSTRACT
Infantile hemangioma (IH) is a common benign vascular neoplasm with a characteristic pattern of progression: at birth, it is not fully developed; in the first days or weeks of life, it grows; and its growth peaks at around one year of age, after which there is spontaneous regression. Although most IHs are superficial and therefore obvious on physical examination, they can also affect deeper planes or other organs, in which case they are best assessed with imaging examinations. Methods such as ultrasound and magnetic resonance imaging can help differentiate IHs from vascular malformations, other benign tumors, and malignant tumors. The aim of this pictorial essay is to demonstrate the various presentations of IHs through illustrative cases, with an emphasis on imaging findings.
Keywords:
Hemangioma; Hemangioma, capillary; Infant; Ultrasonography; Magnetic resonance imaging.
INTRODUÇÃO
O hemangioma infantil (HI) é o tumor mais comum da infância, com incidência que pode variar entre 2% e 10%, conforme descrito na literatura(1,2). Sua etiopatogênese envolve desregulações nos processos de vasculogênese e angiogênese, e como fatores de risco estão sexo feminino, baixo peso ao nascer, prematuridade, múltiplas gestações, terapia com progesterona na gestação e história familiar(3,4).
O HI é uma neoplasia vascular benigna com evolução característica: ao nascimento não é completamente desenvolvido, e após dias ou semanas passa pela fase proliferativa angiogênica, em que cresce em dimensões e vascularização. Esta fase é mais acentuada nos primeiros meses de vida, com pico por volta dos 12 meses. Após, o HI passa pela fase de involução, com regressão espontânea entre 12 e 48 meses. Estima-se que 20% a 50% dos pacientes apresentam resquícios cutâneos após a involução(5,6).
Os HIs são geralmente superficiais e evidentes ao exame físico, porém, podem ser subcutâneos, acometer planos profundos ou outros órgãos, requerendo avaliação por exames de imagem. Além disso, os achados de imagem podem ajudar a diferenciar o HI de malformações vasculares e outros tumores(6,7).
A ultrassonografia (US) com Doppler é o método de escolha inicial, particularmente em lesões superficiais ou subcutâneas, com características variáveis conforme a fase evolutiva. Durante a fase proliferativa, o HI constitui nodulação sólida de limites bem definidos, predominantemente hipoecoica, com marcada vascularização ao Doppler e predomínio de traçados arteriais com baixos índices de resistência. Na fase de involução, o HI apresenta áreas hiperecogênicas por lipossubstituição e redução na intensidade e tamanho dos vasos ao Doppler(7,8).
A ressonância magnética (RM) é frequentemente empregada na avaliação de lesões mais extensas e profundas, ou na suspeita de síndromes associadas. Na fase proliferativa, o HI apresenta intensidade de sinal homogênea, intermediária em T1, alta em T2/STIR, flow-voids de permeio e intenso realce ao meio de contraste, com washout variável. Técnicas de angio-RM com resolução temporal (TWIST/TRICKS) permitem a avaliação dinâmica de enchimento vascular dos HIs sem a necessidade de tempo específico após a injeção do contraste. A sequência ADC ajuda na diferenciação de tumores malignos como sarcomas, estes geralmente com valores de ADC mais baixos. Durante a fase de involução, o HI torna-se menos definido, com tendência a heterogeneidade, e menor impregnação pelo contraste, refletindo a menor vascularização(7,8).
De acordo com a International Society for the Study of Vascular Anomalies, a classificação dos HIs pode basear-se no padrão de sua distribuição (focal, multifocal, segmentar ou indeterminado) ou na sua profundidade (cutâneo, puramente subcutâneo, misto e outros), a última sendo utilizada para os fins descritivos deste estudo. O objetivo deste ensaio iconográfico é apresentar diferentes HIs por meio de casos ilustrativos, enfatizando seus achados de imagem característicos(7–9).
HI CUTÂNEO
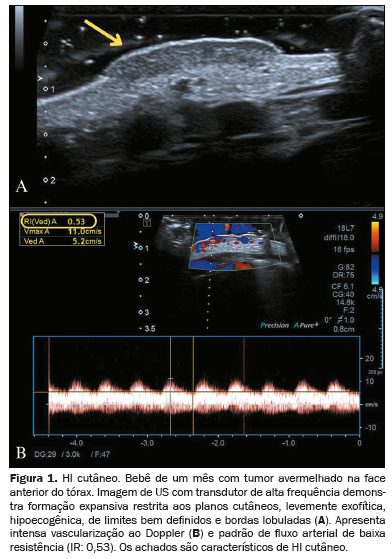
O HI cutâneo corresponde a mais da metade dos casos de HI, apresentando bordas elevadas e coloração vermelha intensa durante a fase proliferativa, evidente ao exame físico(5). O HI cutâneo é passível de ótima avaliação por US com transdutor de alta frequência e deve-se utilizar coxim de gel a fim de evitar comprimi-lo (Figura 1).
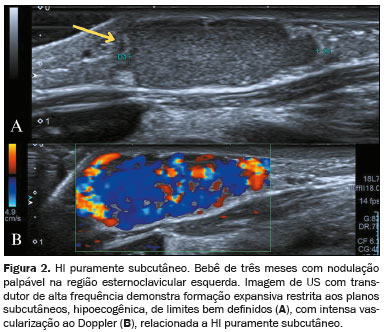
O HI puramente subcutâneo está completamente incorporado na gordura subcutânea, apresentando tonalidade roxo-azulada ou mesmo ausência de alterações visíveis na pele, tornando seu diagnóstico clínico desafiador
(7). O HI puramente subcutâneo é passível de ótima avaliação por US com transdutor de alta frequência (Figura 2).
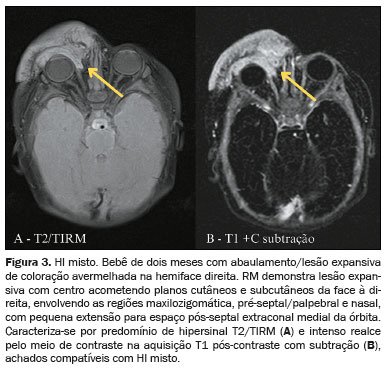
HI MISTO (CUTÂNEO E SUBCUTÂNEO)O HI misto manifesta-se na forma de nodulação subcutânea com áreas de envolvimento cutâneo, levando a descoloração ou coloração avermelhada da pele. Geralmente apresenta consistência flexível e móvel, podendo ocorrer em qualquer região do corpo
(7). Na Figura 3 são demonstradas características de RM de HI misto de face, com distribuição segmentar, característica que apresenta maior risco de complicações e frequentemente exige tratamento intensivo. Além disso, lesões segmentares são mais comumente associadas a síndromes, como, por exemplo, PHACE e SACRAL
(7), cujo detalhamento excede o escopo deste estudo.
OUTROS
HI orbitárioO HI orbitário é a neoplasia benigna mais frequente na órbita infantil e pode causar complicações oftalmológicas como proptose e compressão do nervo óptico, sendo fundamental o diagnóstico precoce. Quando há suspeita de lesão expansiva orbitária em bebês, a US pode ser utilizada para avaliação inicial, com a vantagem de não requerer anestesia, sendo seus achados de imagem descritos na Figura 4. A RM é o exame padrão ouro para a avaliação do HI orbitário e sua relação com estruturas da órbita, como globo ocular, nervo óptico, planos intraconais e extraconais e musculatura orbitária. Apresenta características semelhantes aos demais HIs na fase proliferativa, com hipersinal em T2, presença de
flow-voids e intensa impregnação pelo meio de contraste
(10).
HI de via aéreaO HI de via aérea é raro e pode acometer qualquer porção da via aérea, com predileção pela subglote, em que metade dos casos também apresenta HIs cutâneos. Até 90% dos bebês apresentarão sintomas até os seis meses, decorrentes do crescimento na fase proliferativa, podendo levar a estridor, insuficiência respiratória ou obstrução da via aérea. A presença de nódulos na via aérea em exames de imagem – tomografia computadorizada (TC) ou RM – deve aventar a possibilidade de HI de via aérea, sendo o diagnóstico confirmado por laringoscopia e broncoscopia. A biópsia geralmente não é necessária, porém, quando há dúvida diagnóstica, a análise imuno-histoquímica revela a expressão da GLUT1. As Figuras 5 a 7 demonstram achados de imagem (radiografia e TC), fibrobroncoscopia e histopatologia do HI de via aérea.
HI parotídeoO HI parotídeo é o tumor benigno mais comum da glândula parótida infantil. Na US, durante a fase proliferativa, apresenta-se como nódulo parotídeo lobulado, hipoecogênco ou hiperecogênico, hipervascular ao Doppler. Os achados de imagem por RM são demonstrados na Figura 8, antes e após terapêutica com propranolol via oral.
HIs hepáticosOs His hepáticos constituem a maioria dos tumores hepáticos pediátricos (cerca de 60%) e se manifestam antes dos dois meses de idade, sendo raros e geralmente assintomáticos. A presença de cinco ou mais HIs cutâneos está associada aos His hepáticos, quando a investigação por imagem é indicada
(8). Os His hepáticos podem ser multifocais (múltiplos pequenos nódulos) ou difusos (massas que substituem e aumentam o fígado). A avaliação por US demonstra nódulos hipoecoicos e homogêneos – em contraste com os hemangiomas hepáticos em adultos, que são geralmente hiperecoicos –, com vascularização interna variável ao Doppler e aumento das dimensões da artéria e das veias hepáticas
(8). O uso de contraste microbolhas demonstra o padrão de impregnação dos nódulos, com realce periférico precoce e preenchimento centrípeto gradual, similar aos de estudos de TC e RM com contraste. O método padrão ouro é a RM, exame sem radiação ionizante que demonstra os HIs hepáticos como predominantemente homogêneos, hipointensos em T1 e hiperintensos em T2, com impregnação centrípeta e progressiva pelo gadolínio e tendência a homogeneização em relação ao parênquima hepático nas aquisições tardias
(8). As Figuras 9 e 10 demonstram HIs hepáticos em exames de US e TC com contraste.
CONCLUSÃOA US com Doppler colorido é o método de escolha para avaliar os HIs, especialmente pela ampla disponibilidade e capacidade de caracterizar ecogenicidades e padrões de vascularização de lesões superficiais. Contudo, a RM é um exame complementar essencial, principalmente para lesões volumosas ou profundas ou quando há suspeita de síndromes associadas
(7).
O médico radiologista tem papel fundamental na indicação individualizada do melhor método para avaliar lesões suspeitas de HI, bem como na interpretação e diagnóstico diferencial desses exames. O adequado conhecimento das características de imagem dos HIs contribui para a acurácia diagnóstica, promovendo melhores desfechos clínicos.
REFERÊNCIAS1. Rodríguez Bandera AI, Sebaratnam DF, Wargon O, et al. Infantile hemangioma. Part 1: epidemiology, pathogenesis, clinical presentation and assessment. J Am Acad Dermatol. 2021;85:1379–92.
2. Kilcline C, Frieden IJ. Infantile hemangiomas: how common are they? A systematic review of the medical literature. Pediatr Dermatol. 2008;25:168–73.
3. Ding Y, Zhang JZ, Yu SR, et al. Risk factors for infantile hemangioma: a meta-analysis. World J Pediatr. 2020;16:377–84.
4. Bellinato F, Marocchi M, Pecoraro L, et al. Diagnosis and treatment of infantile hemangioma from the primary care paediatricians to the specialist: a narrative review. Children (Basel). 2024;11:1397.
5. Leung AKC, Lam JM, Leong KF, et al. Infantile hemangioma: an updated review. Curr Pediatr Rev. 2021;17:55–69.
6. Tollefson MM, Frieden IJ. Early growth of infantile hemangiomas: what parents’ photographs tell us. Pediatrics. 2012;130:e314–20.
7. Inarejos Clemente EJ, Diaz Leyva J, Karakas SP, et al. Radiologic and clinical features of infantile hemangioma: potential pitfalls and differential diagnosis. Radiographics. 2023;43:e230064.
8. Merrow C. Infantile hemangioma, musculoskeletal. In: Merrow Jr AC, Aquino MR, Linscott LL, et al. , editors. Diagnostic imaging: Pediatrics. 4th ed. Elsevier; 2022. p. 864–7.
9. International Society for the Study of Vascular Anomalies. ISSVA classification. [cited 2024 Nov 13]. Available from:
https://www.issva.org/classification.
10. Albanese G, Mohandas P, Wells L, et al. Orbital infantile haemangioma: radiological features and treatment – case series and literature review. Orbit. 2019;38:67–71.
1. Hospital Moinhos de Vento, Porto Alegre, RS, Brasil
2. Hospital Femina, Porto Alegre RS, Brasil
a.
https://orcid.org/0009-0003-7443-0185 b.
https://orcid.org/0000-0003-3036-1635 c.
https://orcid.org/0009-0000-2260-3070 d.
https://orcid.org/0000-0001-5998-0240 e.
https://orcid.org/0009-0003-3265-2062 f.
https://orcid.org/0000-0001-6776-4564Correspondência: Dra. Bárbara Limberger Nedel
Hospital Moinhos de Vento
Rua Ramiro Barcelos, 910, Moinhos de Vento
Porto Alegre, RS, Brasil, 90560-032
E-mail:
barbaraln31@gmail.com
Received in
April 5 2025.
Accepted em
April 15 2025.
Publish in
July 1 2025.

 |
|