RESUMO
O esterno e as articulações esternoclaviculares podem apresentar ampla gama de variações anatômicas e ser sítios de diferentes doenças, muitas das quais diagnosticadas somente por meio de exames de imagem. Reconhecer essas variações e diferenciá-las de condições patológicas é essencial para o radiologista, uma vez que a identificação precisa pode evitar diagnósticos errôneos e atrasos no tratamento. Este estudo revisa a anatomia do esterno, abordando as variações anatômicas, as patologias mecânicas, inflamatórias e traumáticas, e discute suas características radiográficas nas diferentes modalidades de imagem, proporcionando uma revisão dos seus principais achados radiológicos relevantes.
Palavras-chave:
Esterno; Manúbrio; Processo xifoide; Raios X; Tomografia computadorizada multidetectores; Ressonância magnética.
ABSTRACT
The sternum and the sternoclavicular joints can exhibit a wide range of anatomical variations and serve as sites for numerous diseases, many of which are diagnosed solely through imaging studies. Recognizing these variations and differentiating them from pathological conditions is essential for radiologists, because accurate identification helps prevent misdiagnoses and treatment delays. This study provides a comprehensive review of the sternal anatomy, addressing anatomical variations, as well as mechanical, inflammatory, and traumatic pathologies, discussing their radiographic characteristics across different imaging modalities. Thus, it provides an overview of the key radiological findings.
Keywords:
Sternum; Manubrium; Xiphoid bone; X-Rays; Multidetector computed tomography; Magnetic resonance imaging.
INTRODUÇÃO
As alterações e variações anatômicas do esterno são comumente encontradas na prática clínica, e o reconhecimento adequado dessas condições é essencial para evitar diagnósticos equivocados. Este artigo apresenta uma descrição da anatomia e das patologias do esterno, destacando as características radiológicas das variações anatômicas e das principais afecções nas diferentes modalidades de imagem, com uma revisão dos achados radiológicos pertinentes para aprimorar a compreensão e o manejo clínico dessas condições.
ANATOMIA E MODALIDADES DE IMAGEM
O esterno é um osso plano composto por três partes: o manúbrio, o corpo e o processo xifoide. O manúbrio é o segmento mais cranial e largo, apresentando uma incisura central superior (incisura jugular) e duas fossas laterais (incisuras claviculares), articulando-se lateralmente com as clavículas (articulações esternoclaviculares) e com as duas primeiras costelas e inferiormente com o corpo na sínfise manubrioesternal (ângulo esternal)(1).
O corpo do esterno articula-se superiormente com o manúbrio e inferiormente com o processo xifoide (sínfise xifoesternal). As bordas laterais unem-se com a segunda até a sétima costelas nas articulações esternocostais. O processo xifoide, uma estrutura óssea fina e alongada, apresenta considerável variação anatômica em termos de forma e tamanho (Figura 1)(1–3).
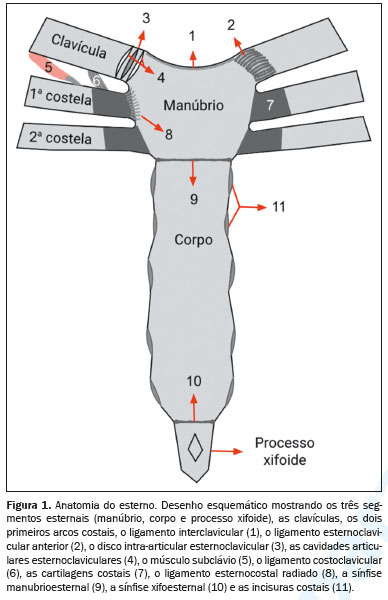
A radiografia simples ainda é utilizada como exame inicial para avaliação do esterno, principalmente em casos de trauma. No entanto, a tomografia computadorizada (TC) é o exame de escolha para avaliação detalhada das estruturas ósseas, em virtude da sua capacidade de evitar a sobreposição de imagens. A ressonância magnética (RM), por sua vez, oferece uma melhor avaliação dos tecidos moles e do edema da medula óssea, sendo útil no diagnóstico de condições inflamatórias e neoplásicas
(3–5).
Nas imagens de RM, a anatomia esternal é preferencialmente avaliada em sequências ponderadas em T1, e as alterações patológicas, em sequências sensíveis a líquido. O plano coronal avalia com precisão as superfícies articulares e o disco intra-articular, o plano sagital possibilita a identificação do ligamento costoclavicular e o plano axial permite a visualização do aspecto anterior e posterior da cápsula articular esternoclavicular e os ligamentos esternoclaviculares anteriores e posteriores (Figura 2)
(5).
VARIAÇÕES ANATÔMICASAs variações anatômicas do esterno podem ser classificadas didaticamente em dois grupos: o primeiro abrange as variações assintomáticas, como os forames esternais, as variantes morfológicas do processo xifoide e a desproporção dos componentes esternais; o segundo grupo inclui deformidades associadas à orientação do esterno em relação aos arcos costais, como o
pectus carinatum e o
pectus excavatum, que podem causar repercussões estéticas ou, em alguns casos, até sintomas, com necessidade de correção cirúrgica
(6).
Forame esternalO forame esternal é uma variação anatômica da linha média do esterno resultante da fusão incompleta dos centros de ossificação durante o desenvolvimento embrionário, sendo identificado em cerca de 5% da população
(6). Esta condição é mais frequentemente localizada no corpo esternal, embora também possa ocorrer no processo xifoide. Na TC, o forame esternal pode simular uma lesão osteolítica; no entanto, a TC e RM são métodos eficazes para sua identificação. Classicamente, apresenta-se com uma aparência de “gravata borboleta” em imagens axiais (Figuras 3 e 4). Apesar de ser assintomático, o forame esternal pode aumentar o risco de complicações em pacientes submetidos a acupuntura e a procedimentos invasivos, como a aspiração de medula óssea esternal, devendo ser corretamente diagnosticado para prevenir eventos adversos, como pneumotórax e tamponamento cardíaco
(6,7).
Variantes do processo xifoideAs variantes morfológicas do processo xifoide são comuns e representam variações anatômicas que, na maioria das vezes, são assintomáticas. No entanto, algumas dessas variações podem causar dúvida diagnóstica em exames de imagem. O processo xifoide pode variar consideravelmente em forma (triangular, bifurcado, arredondado, achatado) e tamanho (curto ou longo). Em alguns casos, ele pode ser mais prolongado ou bifurcar-se na extremidade, criando um aspecto de “V” ou “Y” invertido
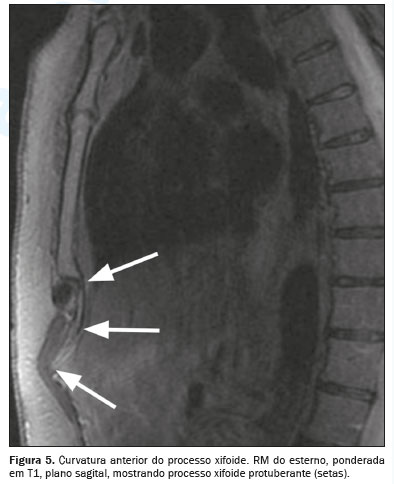
(8,9). Além disso, algumas variantes podem exibir curvaturas anterior ou posterior, fazendo com que o processo xifoide se projete para frente ou para trás. A curvatura anterior, em particular, pode ser palpada externamente, provocando desconforto e, ocasionalmente, podendo ser confundida com uma massa na região epigástrica (Figura 5)
(9,10).
A ossificação do processo xifoide é uma variação comum que ocorre com o avanço da idade, quando a estrutura passa de um tecido cartilaginoso para ósseo. Esse processo pode resultar em desconforto ou dor à palpação, mas a ossificação não é uniforme, ocorrendo de forma variável entre os indivíduos. A ossificação do esterno ocorre por meio de um processo de ossificação endocondral, caracterizado pela formação de centros de ossificação dentro dos segmentos cartilaginosos. Esse processo inicia-se no período intrauterino e continua durante a infância e adolescência, com a fusão dos centros de ossificação por pontes ósseas centrais ocorrendo no sentido caudocranial. O processo xifoide, por sua vez, permanece predominantemente cartilaginoso por um período mais prolongado e geralmente se ossifica por volta dos 40 anos
(10,11).
O processo xifoide pode apresentar um pequeno forame central, resultado de uma variação no fechamento da estrutura óssea durante o desenvolvimento (Figura 3C). A TC é o método de escolha para avaliação do processo xifoide. permitindo a visualização detalhada de suas variações anatômicas. As reconstruções multiplanares, projeções de intensidade máxima e renderizações volumétricas são técnicas de imagem que facilitam a identificação dessas variações
(9,10).
Pectus excavatumO
pectus excavatum é a deformidade congênita mais comum do esterno, afetando 1 a cada 1000 nascidos vivos. Nessa condição, o esterno é deslocado posteriormente em relação aos arcos costais, causando um desvio e uma rotação axial do coração para a esquerda, além de uma diminuição do espaço ocupado pelo pulmão esquerdo
(12,13).
O
pectus excavatum é mais comumente notado na infância, progredindo lentamente à medida que a criança cresce. Na maioria das vezes, crianças pequenas não apresentam sintomas, em razão de suas reservas cardíacas e pulmonares. No entanto, à medida que a deformidade se acentua e a parede torácica se torna mais rígida com o crescimento, pode haver limitação na capacidade de acompanhar atividades físicas aeróbicas, comprometendo a aptidão física
(14,15).
Embora o diagnóstico de
pectus excavatum seja clínico, a TC é o método de escolha para sua avaliação (Figura 6), pois permite medir com precisão o grau de deslocamento cardíaco, a compressão pulmonar e as assimetrias torácicas. A TC também é fundamental para o cálculo do índice de Haller, um parâmetro objetivo de gravidade da condição, obtido pela razão entre o maior diâmetro transversal e o menor diâmetro anteroposterior do tórax. O valor normal do índice de Haller é de 2,56, com desvio-padrão de 0,35; entretanto, ele é utilizado primariamente para classificar a gravidade do
pectus excavatum, e não como critério diagnóstico. Um índice de Haller superior a 3,25 é sugestivo de
pectus excavatum com potencial indicação para correção cirúrgica
(2,12,13).
A indicação para tratamento cirúrgico do
pectus excavatum fundamenta-se na presença de dois ou mais dos seguintes critérios: um índice de Haller superior a 3,25; estudos de função pulmonar com doença restritiva ou obstrutiva das vias aéreas; anormalidades cardíacas; progressão documentada da deformidade associada a sintomas clínicos; insucesso de procedimento Ravitch prévio (remoção cirúrgica da cartilagem costal anômala e remodelação do esterno); ou falha de intervenção cirúrgica prévia minimamente invasiva
(12,14).
Pectus carinatumO
pectus carinatum é caracterizado pelo deslocamento anterior do esterno em relação aos arcos costais e ocorre em 1 a cada 1500 nascidos vivos, sendo mais comum em homens. O
pectus carinatum geralmente é observado na infância, especialmente durante períodos de pico de crescimento, ao contrário do
pectus excavatum, que frequentemente é identificado ao nascimento. A maioria dos pacientes com
pectus carinatum é assintomática, e quando os sintomas ocorrem, geralmente estão relacionados a sensibilidade localizada na área da proeminência
(14,16).
O
pectus carinatum está associado a valvopatia mitral, mas não há relatos de limitação cardiopulmonar causada pela doença em pacientes sem cardiopatia congênita. Outras associações incluem síndrome de Marfan e escoliose, sugerindo possível etiologia de defeito no desenvolvimento do tecido conjuntivo para os distúrbios do
pectus(14–16).
As radiografias de tórax demonstram a protrusão anterior do esterno e um aumento do diâmetro anteroposterior do tórax. A TC é utilizada para calcular o índice de Haller, e um valor entre 1,42 e 1,98 é indicativo de
pectus carinatum. Apesar de o esterno se projetar ventralmente em relação à superfície torácica nos pacientes com
pectus carinatum, esse aspecto é mais bem apreciado, em geral, nas imagens sagitais. Nas imagens axiais, o posicionamento do esterno pode ser posterior em relação ao gradeado costal, a depender do nível de corte (Figura 7)
(12,17).
PATOLOGIAS DEGENERATIVAS E INFLAMATÓRIASAs principais artropatias do esterno incluem artrite séptica, osteoartrite, artrite reumatoide, espondilite anquilosante, psoríase, artrites por deposição de cristais e a síndrome de Tietze. A TC e a RM são os exames de escolha para avaliar as artropatias inflamatórias das articulações do esterno. Enquanto a TC detecta anormalidades e calcificações ósseas, a RM proporciona uma visualização da medula óssea e das estruturas intra-articulares, incluindo a cartilagem e o disco articular, assim como dos tecidos moles adjacentes
(2,18).
A síndrome SAPHO (acrônimo de sinovite, acne, pustulose, hiperostose e osteíte) envolve um amplo espectro de dermatoses neutrofílicas associadas a lesões osteoarticulares assépticas, sendo classicamente relacionada a artropatia esternal (Figura 8). A articulação esternoclavicular é a mais afetada; na radiografia e na TC, os achados característicos são hiperostose, osteosclerose, erosão articular e anquilose
(19).
Na presença de lesão ativa, a RM ponderada em T2 com saturação de gordura evidencia o edema da medula óssea, característica que ajuda a diferenciá-la das lesões crônicas. A cintilografia óssea com tecnécio pode mostrar o sinal da “cabeça de touro”, ou seja, aumento da captação do radiotraçador no manúbrio esternal e em ambas as articulações esternoclaviculares, que é altamente específico para o diagnóstico de SAPHO e pode evitar a biópsia
(2,19).
A síndrome de Tietze caracteriza-se por um edema doloroso e não supurativo na região costoesternal superior, de etiologia e patogênese desconhecidas. A RM é o exame de escolha para o diagnóstico, com achados típicos que incluem espessamento e edema da cartilagem afetada, edema na medula óssea subcondral e captação intensa de gadolínio nas áreas de espessamento cartilaginoso e tecidos adjacentes (Figura 9). É fundamental diferenciar a síndrome de Tietze de outras condições, como a costocondrite, que não apresenta edema ósseo, e doenças reumáticas soronegativas que também podem afetar a parede torácica anterior, mas cursam com sintomas sistêmicos e alterações laboratoriais
(20,21).
TRAUMAAs fraturas esternais ocorrem principalmente nos traumas de alta energia, como acidentes automobilísticos. O mecanismo de lesão pode ser direto, como um impacto frontal no tórax, ou indireto, como uma hiperflexão da coluna torácica, resultando em fraturas por compressão. Em crianças, fraturas esternais ocorrem com traumas menos intensos, em razão da maior flexibilidade e menor densidade óssea
(22–24).
As fraturas podem ocorrer em qualquer segmento do esterno, mas afetam mais comumente o corpo (Figura 10). A importância dessas lesões reside na alta frequência de complicações associadas, como trauma pulmonar e cardíaco, fraturas de costelas e da coluna cervical, torácica e lombar. Além dos traumas, condições patológicas, como a osteoporose, aumentam a predisposição para fraturas esternais, mesmo em casos de traumas de baixa energia. Fraturas patológicas do esterno, como as causadas por metástases ósseas, diferem das fraturas traumáticas, pois geralmente apresentam maior deformidade e cicatrização mais lenta
(23–25).
Embora a radiografia de tórax em perfil seja eficaz na detecção da maioria das fraturas do esterno, este método pode não demonstrar lesões intratorácicas. A TC é a modalidade de escolha, pois a análise tridimensional permite uma avaliação detalhada dos padrões de fratura, facilitando a identificação das morfologias mais comuns, o diagnóstico de lesões associadas e o planejamento terapêutico
(26).
A luxação esternoclavicular é uma lesão rara, porém potencialmente grave, da articulação que conecta o manúbrio à extremidade medial da clavícula. Esta articulação é estabilizada pelos ligamentos esternoclaviculares anterior e posterior, interclavicular e costoclavicular. O mecanismo de lesão mais comum envolve impacto lateral no ombro, que gera uma força de compressão lateral e desloca a clavícula medialmente. Em crianças e adolescentes, a separação fisária medial da clavícula ocorre com maior frequência do que a verdadeira luxação, em razão da imaturidade esquelética e da presença de uma fise não ossificada
(27,28).
As luxações esternoclaviculares são classificadas em anteriores e posteriores, conforme a direção do deslocamento da extremidade medial da clavícula. As luxações anteriores são mais comuns e geralmente ocorrem por trauma direto no aspecto anterior do ombro, forçando a clavícula medial e posteriormente. Já as luxações posteriores, menos frequentes, são mais graves, pois podem comprimir estruturas vitais no mediastino, como vasos sanguíneos, traqueia e esôfago
(28,29).
O diagnóstico de luxações esternoclaviculares é complexo e frequentemente requer estudo de TC para avaliar com precisão a extensão e a direção da luxação, sendo capaz de diferenciar as luxações das fraturas. O tratamento depende da direção da luxação e de complicações associadas. As luxações anteriores geralmente podem ser tratadas com redução fechada e imobilização, enquanto as luxações posteriores frequentemente exigem redução aberta, em razão de risco de compressão mediastinal
(28).
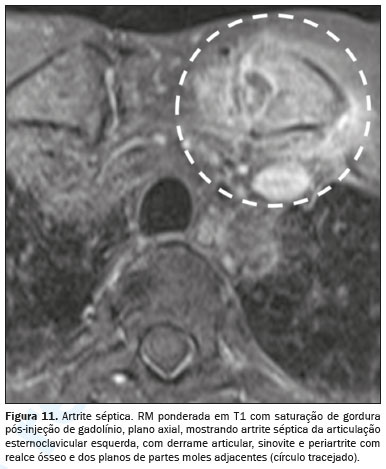
INFECÇÕESA artrite séptica aguda da articulação esternoclavicular é uma condição infecciosa rara, tipicamente monoarticular e com início insidioso (Figura 11). Os patógenos mais comuns são
Staphylococcus aureus e
Pseudomonas aeruginosa. A infecção pode ocorrer por disseminação hematogênica, especialmente em indivíduos com fatores de risco, como o uso de drogas intravenosas e diabetes mellitus. As complicações possíveis são graves e incluem mediastinite, síndrome da veia cava superior e choque séptico
(30).
A RM é eficaz na identificação de distensão capsular, edema ósseo, derrame articular e alterações inflamatórias nos tecidos moles adjacentes, sendo mais proeminentes em casos de artrite infecciosa em comparação com outras condições, como a espondiloartrite. Além disso, a TC pode ser empregada para avaliar destruição da superfície articular, aumento do espaço articular e presença de coleções na parede torácica e no mediastino
(30,31).
A osteomielite esternal é uma condição rara, frequentemente associada a pacientes com histórico de abuso de drogas intravenosas e estados de imunodeficiência. A forma primária geralmente resulta de infecção hematogênica. Já a osteomielite secundária é mais frequente, surgindo como uma complicação de procedimentos cirúrgicos, comumente associada a deiscência dos fios de sutura metálicos. Os principais fatores de risco incluem diabetes mellitus, obesidade, uso prolongado de corticosteroides e infecções prévias. A patogênese envolve a contaminação direta do osso esternal durante a cirurgia ou a disseminação de infecções superficiais para o osso subjacente, sendo as infecções frequentemente causadas por
S. aureus e
S. epidermidis(32–34).
A TC avalia a extensão da infecção e a presença de abscessos ou sequestros ósseos. A RM é útil na diferenciação da osteomielite de outras condições inflamatórias. A tomografia por emissão de pósitrons combinada à TC (PET/TC) pode mostrar aumento da captação da fluordesoxiglicose pela lesão (Figura 12). O tratamento da osteomielite esternal geralmente envolve antibióticos direcionados, conforme os resultados das culturas. Intervenções cirúrgicas, como desbridamento ou ressecção esternal, podem ser necessárias em casos de infecção extensa ou de falha do tratamento conservador. A terapia de fechamento assistido por vácuo pode ser aplicada em infecções pós-operatórias profundas para prevenir a osteomielite crônica (Figura 13)
(33,34).
TUMORESA maioria das neoplasias do esterno são metástases, tornando os tumores primários relativamente raros neste local. Entretanto, as neoplasias primárias do esterno tendem a ser mais frequentemente malignas do que benignas. Assim, ao se identificar uma nova massa no esterno, seja primária ou secundária, é recomendável considerá-la maligna até confirmação diagnóstica
(2,35).
As metástases esternais ocorrem por infiltração direta de órgãos adjacentes ou disseminação hematogênica, sendo mais comuns em neoplasias de mama, pulmão, tireoide e linfomas. Dependendo da origem do tumor primário, as metástases podem apresentar características líticas (como no mieloma múltiplo) e/ou escleróticas (como nos casos de câncer de mama e próstata) na TC. Na RM, as metástases apresentam hipossinal nas imagens ponderadas em T1 e hipersinal em T2. Além disso, exames como PET/TC e cintilografia óssea são utilizados para identificar metástases ósseas, auxiliando na avaliação da extensão da doença metastática. A confirmação diagnóstica frequentemente requer biópsia
(36,37).
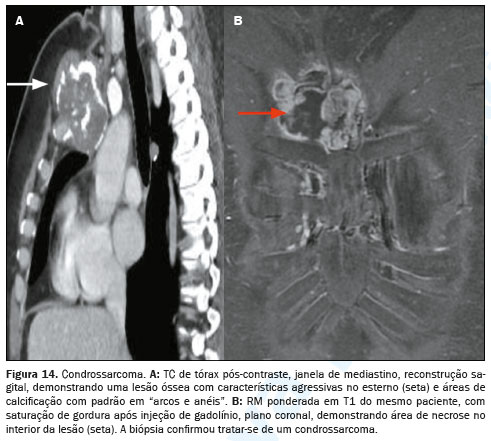
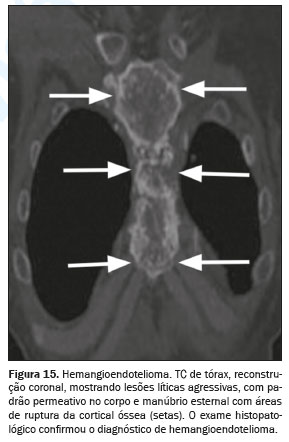
Os tumores primários malignos que acometem o esterno apresentam características distintas que sugerem diagnósticos específicos. A mineralização da matriz óssea é observada em condrossarcomas e osteossarcomas. O mieloma múltiplo causa lesões líticas e expansivas no esterno e vértebras. Na TC, os condrossarcomas frequentemente apresentam uma massa lobulada e bem definida de tecido mole com áreas de calcificação densa na matriz condroide, podendo apresentar padrões de calcificação em “arcos e anéis” (Figura 14). O hemangioendotelioma é um tumor vascular raro que pode se manifestar como uma massa dolorosa, frequentemente confundida com outras lesões ósseas malignas. Na TC, apresenta-se tipicamente como uma lesão lítica de margens mal definidas, com realce após a administração de contraste (Figura 15)
(36–38).
Os tumores primários benignos do esterno são mais raros que os malignos e possuem características clínicas e radiológicas particulares. Entre os mais comuns, destacam-se o encondroma, o osteocondroma, o osteoma osteoide e o cisto ósseo aneurismático. O encondroma é um tumor benigno de cartilagem que se desenvolve no interior do osso (intramedular). Em geral, são assintomáticos e descobertos incidentalmente em exames de imagem. Na TC, manifesta-se como uma lesão lítica com áreas de calcificação, no entanto, a diferenciação diagnóstica entre encondroma e condrossarcoma de baixo grau é desafiadora por causa sobreposição de achados radiológicos e anatomopatológicos (Figura 16)
(2,39).
O diagnóstico diferencial entre encondroma e condrossarcoma exige a integração de todas as informações clínicas e radiológicas disponíveis, como idade do paciente, presença de dor, histórico de crescimento da lesão, localização e tamanho, além dos achados nos exames de imagem. A análise anatomopatológica também apresenta limitações, pois a heterogeneidade do tumor cartilaginoso implica que a amostragem por biópsia pode não representar adequadamente áreas significativas da lesão
(40).
CONDIÇÕES PÓS-OPERATÓRIASO esterno é manipulado em cirurgias de toracotomia, correção de fraturas desalinhadas e de ressecção de lesões. Nos exames de imagem pós-operatórios, é essencial avaliar o alinhamento das estruturas ósseas, a consolidação, a persistência de lesões e a integridade do material de osteossíntese. Embora a ressecção ampla do esterno seja rara, quando necessária, pode requerer a colocação de material protético (Figura 17)
(35,41,42).
As complicações pós-operatórias mais comuns englobam deiscência, pseudoartrose, osteomielite secundária e mediastinite, as quais devem ser diferenciadas das alterações pós-cirúrgicas esperadas. Os achados normais após uma esternotomia são a formação do calo ósseo, pequenos deslocamentos e impactações. A consolidação normalmente ocorre entre seis a oito semanas, mas a recuperação completa pode variar de três a seis meses, dependendo de fatores como idade, presença de doenças como diabetes ou uso de corticosteroides, que podem retardar a cicatrização
(42,43).
A mediastinite é uma infecção profunda que envolve o mediastino e pode resultar em alta morbidade e mortalidade. A fisiopatologia envolve a contaminação bacteriana durante a cirurgia ou a disseminação hematogênica. Os achados de imagem na TC incluem a presença de gás no mediastino, coleções líquidas, espessamento dos tecidos moles e descontinuidade óssea
(42,44).
A deiscência esternal é definida como a separação das bordas esternais após a realização de uma cirurgia (Figura 18), enquanto a não união esternal caracteriza-se pela falha na consolidação óssea decorrente de cicatrização inadequada. Embora a deiscência esteja frequentemente associada a infecções, também pode ser resultante de fatores mecânicos, como tensão excessiva
(35,42).
Na TC, a deiscência esternal é identificada pela presença de um
gap esternal superior a 3 mm. O acompanhamento pós-operatório por meio de exames de imagem é essencial, pois as alterações radiográficas, como deslocamento, rotação ou ruptura dos fios esternais, costumam preceder o diagnóstico clínico de deiscência esternal em média de três dias. Na não união esternal, a RM pode revelar alterações de sinal na medula óssea adjacente, bem como a presença de líquido no espaço de fratura
(40,42,45).
CONCLUSÃOÉ fundamental que o radiologista tenha conhecimento das variações anatômicas do esterno e consiga diferenciá- las das principais patologias esternais, para evitar a interpretação errônea de achados benignos, proporcionando, assim, diagnósticos precisos. Esperamos que este artigo ilustrativo auxilie os colegas a detectar corretamente o amplo espectro de doenças que afetam o esterno nas diferentes modalidades de imagem, possibilitando o tratamento adequado dos pacientes.
REFERÊNCIAS1. Drake RL, Vogl AW, Mitchel AWM. Gray’s Anatomia para estudantes. 3ª ed. Rio de Janeiro: Elsevier Editora Ltda. ; 2015.
2. Restrepo CS, Martinez S, Lemos DF, et al. Imaging appearances of the sternum and sternoclavicular joints. Radiographics. 2009; 29:839–59.
3. Goodman LR, Teplick SK, Kay H. Computed tomography of the normal sternum. AJR Am J Roentgenol. 1983;141:219–23.
4. Stark P, Jaramillo D. CT of the sternum. AJR Am J Roentgenol. 1986;147:72–7.
5. Brossmann J, Stabler A, Preidler KW, et al. Sternoclavicular joint: MR imaging—anatomic correlation. Radiology. 1996;198:193–8.
6. Yekeler E, Tunaci M, Tunaci A, et al. Frequency of sternal variations and anomalies evaluated by MDCT. AJR Am J Roentgenol. 2006;186:956–60.
7. Ma DT, Wang JX, Wang ZH, et al. Sternal foramina: an imaging study. Clin Anat. 2024;37:692–700.
8. Xie YZ, Wang BJ, Yun JS, et al. Morphology of the human xiphoid process: dissection and radiography of cadavers and MDCT of patients. Surg Radiol Anat. 2014;36:209–17.
9. Akin K, Kosehan D, Topcu A, et al. Anatomic evaluation of the xiphoid process with 64-row multidetector computed tomography. Skeletal Radiol. 2011;40:447–52.
10. Iwanaga J, Samrid R, Shelvin KB, et al. Revisiting morphology of the xiphoid process of the sternum in human: a comprehensive anatomical study. Surg Radiol Anat. 2024;46:1687–92.
11. Vatzia K, Fanariotis M, Makridis KG, et al. Frequency of sternal variations and anomalies in living individuals evaluated by MDCT. Eur J Radiol. 2021;142:109828.
12. Haller JA Jr, Kramer SS, Lietman SA. Use of CT scans in selection of patients for pectus excavatum surgery: a preliminary report. J Pediatr Surg. 1987;22:904–6.
13. Biavati M, Kozlitina J, Alder AC, et al. Prevalence of pectus excavatum in an adult population-based cohort estimated from radiographic indices of chest wall shape. PLoS One. 2020;15:e0232575.
14. Goretsky MJ, Kelly RE Jr, Croitoru D, et al. Chest wall anomalies: pectus excavatum and pectus carinatum. Adolesc Med Clin. 2004; 15:455–71.
15. Ji H, Wang J, Chen C, et al. Automatic diagnosis of pectus carinatum for children based on the improved Haller index. Sheng Wu Yi Xue Gong Cheng Xue Za Zhi. 2018;35:571–7.
16. Shamberger RC. Congenital chest wall deformities. In: O’Neill JA, Rowe MI, Grosfeld JL, et al. , editors. Pediatric surgery. 5th ed. St. Louis: Mosby; 1998. p. 787–817.
17. Fonkalsrud EW, Beanes S. Surgical management of pectus carinatum: 30 years’ experience. World J Surg. 2001;25:898–903.
18. Jeung MY, Gangi A, Gasser B, et al. Imaging of chest wall disorders. Radiographics. 1999;19:617–37.
19. Earwaker JWS, Cotten A. SAPHO: syndrome or concept? Imaging findings. Skeletal Radiol. 2003;32:311–27.
20. Aeschlimann A, Kahn MF. Tietze’s syndrome: a critical review. Clin Exp Rheumatol. 1990;8:407–12.
21. Fonseca EKUN, Castro AA, Kubo RS, et al. Musculoskeletal “don’t touch” lesions: pictorial essay. Radiol Bras. 2019;52:48–53.
22. von Garrel T, Ince A, Junge A, et al. The sternal fracture: radiographic analysis of 200 fractures with special reference to concomitant injuries. J Trauma. 2004;57:837–44.
23. Can C, Gulactı U, Sarıhan A, et al. Dyslipidemia and sternum fracture. Am J Emerg Med. 2013;31:997.e35.
24. Ferguson LP, Wilkinson AG, Beattie TF. Fracture of the sternum in children. Emerg Med J. 2003;20:518–20.
25. Urovitz EP, Fornasier VL, Czitrom AA. Sternal metastases and associated pathological fractures. Thorax. 1977;32:444–8.
26. LaRoque MC, Obermeier MC, Cole PA. Three-dimensional mapping of sternum fractures from high-energy trauma. J Trauma Acute Care Surg. 2022;93:750–6.
27. Sewell MD, Al-Hadithy N, Le Leu A, et al. Instability of the sternoclavicular joint: current concepts in classification, treatment and outcomes. Bone Joint J. 2013;95-B:721–31.
28. Chaudhry S. Pediatric posterior sternoclavicular joint injuries. J Am Acad Orthop Surg. 2015;23:468–75.
29. Cope R, Riddervold HO, Shore JL, et al. Dislocations of the sternoclavicular joint: anatomic basis, etiologies, and radiologic diagnosis. J Orthop Trauma. 1991;5:379–84.
30. Ross JJ, Shamsuddin H. Sternoclavicular septic arthritis: review of 180 cases. Medicine (Baltimore). 2004;83:139–48.
31. Kang BS, Shim HS, Kwon WJ, et al. MRI findings for unilateral sternoclavicular arthritis: differentiation between infectious arthritis and spondyloarthritis. Skeletal Radiol. 2019;48:259–66.
32. Bota O, Taqatqeh F, Bönke F, et al. Microbiological study of sternal osteomyelitis after median thoracotomy – a retrospective cohort study. BMC Infect Dis. 2023;23:349.
33. Tocco MP, Ballardini M, Masala M, et al. Post-sternotomy chronic osteomyelitis: is sternal resection always necessary? Eur J Cardiothorac Surg. 2013;43:715–21.
34. Platt MA, Ziegler K. Primary sternal osteomyelitis with bacteremia and distal seeding. J Emerg Med. 2012;43:e93–5.
35. Expert Panel on Thoracis Imaging; Stowell JT, Walker CM, Chung JH, et al. ACR Appropriateness Criteria
® Nontraumatic Chest Wall Pain. J Am Coll Radiol. 2021;18(11S):S394–S405.
36. Schaefer AR, Yang L, Park JM, et al. Detection and clinical significance of sternal lesions on breast MRI. Breast J. 2015;21:395–402.
37. O’Sullivan P, O’Dwyer H, Flint J, et al. Malignant chest wall neoplasms of bone and cartilage: a pictorial review of CT and MR findings. Br J Radiol. 2007;80:678–84.
38. Incarbone M, Nava M, Lequaglie C, et al. Sternal resection for primary or secondary tumors. J Thorac Cardiovasc Surg. 1997;114: 93–9.
39. Kim JH, Lee SK. Classification of chondrosarcoma: from characteristic to challenging imaging findings. Cancers (Basel). 2023;15:1703.
40. Jesus-Garcia R, Osawa A, Filippi RZ, et al. Is PET-CT an accurate method for the differential diagnosis between chondroma and chondrosarcoma? Springerplus. 2016;5:236.
41. Osinaike BB, Ahmed I, Craig R. Sternal wound complications after median sternotomy: review of incidence, risk factors and multidisciplinary management. Br J Hosp Med. 2020;81:1–6.
42. Young A, Goga U, Aktuerk D, et al. A radiologist’s guide to median sternotomy. Clin Radiol. 2024;79:33–40.
43. Bitkover CY, Cederlund K, Aberg B, et al. Computed tomography of the sternum and mediastinum after median sternotomy. Ann Thorac Surg. 1999;68:858–63.
44. van Wingerden JJ, Maas M, Braam RL, et al. Diagnosing poststernotomy mediastinitis in the ED. Am J Emerg Med. 2016;34:618–22.
45. Grosse A, Grosse C, Steinbach L, et al. MRI findings of prolonged post-traumatic sternal pain. Skeletal Radiol. 2007;36:423–9.
1. Hospital Israelita Albert Einstein (HIAE), São Paulo, SP, Brasil
2. Escola Paulista de Medicina da Universidade Federal de São Paulo (EPM-Unifesp), São Paulo, SP, Brasil
a.
https://orcid.org/0000-0002-9976-8161 b.
https://orcid.org/0009-0006-7895-0999 c.
https://orcid.org/0000-0002-3043-7364 d.
https://orcid.org/0000-0003-0649-3662 e.
https://orcid.org/0000-0002-0233-0041Correspondência: Dra. Margrit Elis Müller
Avenida Albert Einstein, 627, Jardim Leonor
São Paulo, SP, Brasil, 05652-900
E-mail:
margritelis@gmail.com
Received in
November 26 2024.
Accepted em
February 3 2025.
Publish in
May 29 2025.

 |
|