Radiologia Brasileira - Publicação Científica Oficial do Colégio Brasileiro de Radiologia
AMB - Associação Médica Brasileira CNA - Comissão Nacional de Acreditação
 Vol. 42 nº 4 - Jul. / Ago. of 2009
Vol. 42 nº 4 - Jul. / Ago. of 2009
|
ARTIGO DE REVISÃO
|
|
|
|
|
Autho(rs): Karina Freitas Soares Machado, Marcelo de Mattos Garcia |
|
|
Descritores: Oftalmopatia tireoidea, Músculos extraoculares, Imagem por ressonância magnética, Tomografia computadorizada |
|
|
Resumo:
INTRODUÇÃO A oftalmopatia tireoidea é uma doença autoimune da órbita intimamente associada com o hipertireoidismo (doença de Graves), embora ambas as condições possam existir separadamente. A teoria mais aceita para explicar a associação entre oftalmopatia tireoidea e doença tireoidea autoimune é a possível reação cruzada de linfócitos T sensibilizados e/ou anticorpos contra antígenos comuns à tireoide e à órbita(1). Em grande parte dos casos a oftalmopatia tireoidea ocorre concomitantemente com o início do hipertireoidismo, mas pode preceder ou suceder o início da disfunção tireoidea(1,2), podendo ainda, em pequena parte dos casos, ocorrer em indivíduos eutireoideos ou hipotireoideos(3,4). Na maioria dos casos o processo é autolimitado, e quando o tratamento está indicado a principal medicação é a corticoterapia sistêmica(1). A oftalmopatia tireoidea é a causa mais comum de doença orbitária na população adulta, e responsável por 15% a 28% dos casos de exoftalmia unilateral e 80% dos casos de exoftalmia bilateral(1,2). A fase ativa da doença é progressiva e sua duração pode variar de vários meses a poucos anos, usualmente de um a três anos, até alcançar a fase quiescente ou inativa, com resolução da inflamação e aparecimento de fibrose(2,5). Esta doença é caracterizada por inflamação, congestão, hipertrofia e fibrose da gordura e músculos orbitários, causando aumento volumétrico destes(1). Os métodos de imagem comumente utilizados para avaliação complementar são a tomografia computadorizada (TC) e a ressonância magnética (RM), que se mostram muito valiosos na demonstração e melhor caracterização do amplo espectro de achados clínicos.
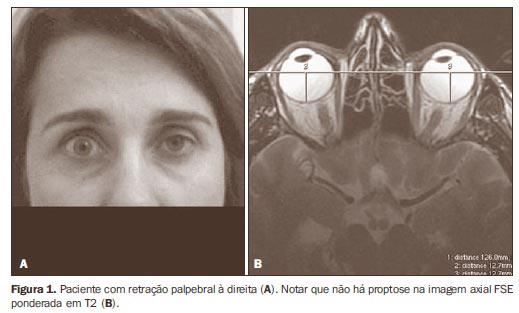
ASPECTOS CLÍNICOS E IMAGINOLÓGICOS A história natural da doença é dividida em fase aguda ou inflamatória, de caráter progressivo e histologicamente associada com infiltração linfocítica e alterações edematosas, seguida pela fase inativa ou fibrótica, associada com alterações fibróticas e infiltração gordurosa nos tecidos retro-orbitários, especialmente os músculos extraoculares(4,5). Na oftalmopatia tireoidea os sinais e sintomas habitualmente se desenvolvem dentro de um ano após o início da disfunção tireoidea. Os músculos extraoculares são os principais alvos acometidos pelo fenômeno imunológico e, como resultado, tornam-se aumentados de volume, o que, juntamente Outros sinais clínicos importantes determinados pelas alterações inflamatórias e/ou congestão vascular incluem retração palpebral superior e inferior (Figura 1), hiperemia conjuntival e edema periorbitário(1,2), assim como sequelas da hipertrofia dos músculos extraoculares, traduzidas por perda visual resultante de ulceração da córnea secundária à proptose e neuropatia óptica por compressão do nervo óptico no ápice da órbita(1,4,7,8).
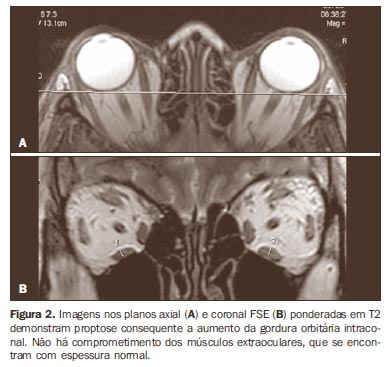
A exoftalmia é quase sempre bilateral, em geral relativamente simétrica. O músculo reto inferior é o mais comumente envolvido, seguido pelo reto medial, reto superior e reto lateral(1,2). O diagnóstico da doença é clínico e os métodos de imagem são indicados quando o diagnóstico é difícil ou quando se suspeita de neuropatia óptica(2). A TC e a RM são úteis na confirmação do diagnóstico, pela visualização da hipertrofia dos músculos e gordura orbitários, e na avaliação da área crítica do ápice orbitário(3). Muitas vezes, o único achado será o aumento da gordura orbitária, com consequente proptose(3) (Figura 2).
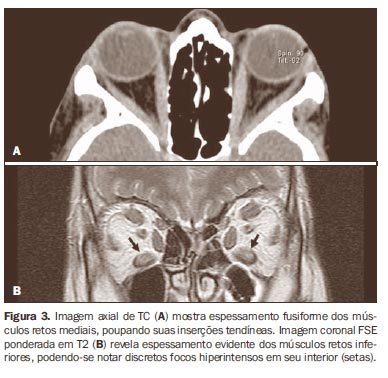
Tipicamente, o envolvimento dos músculos se dá em seus ventres musculares, poupando suas inserções tendíneas (Figura 3), acompanhado de outro achado útil, o de focos hipodensos na TC e hiperintensos em T2 na RM, comprometendo os ventres musculares, provavelmente resultantes de infiltrado inflamatório (Figura 3).
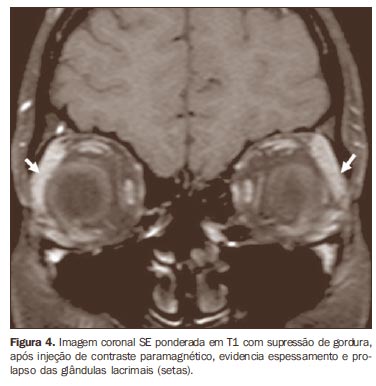
Outros achados nos exames de imagem encontrados na fase ativa ou inflamatória da doença são hipertrofia e prolapso da glândula lacrimal (Figura 4), edema palpebral, deslocamento anterior do septo orbitário, estiramento do nervo óptico e remodelamento da parede óssea orbitária(1,3,9-11).
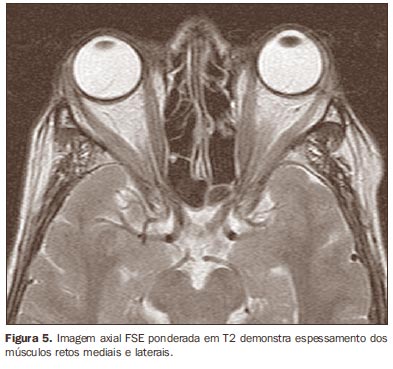
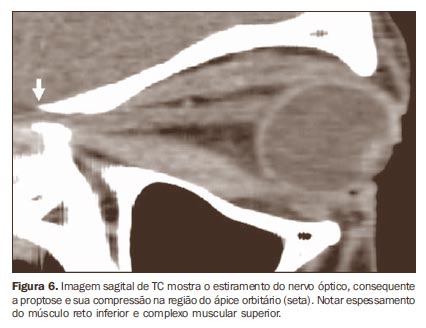
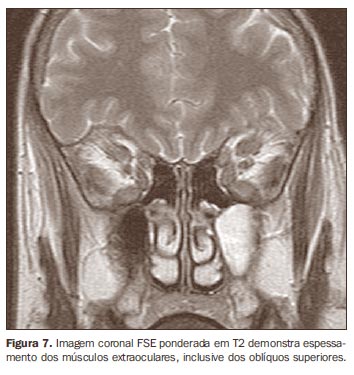
Outras doenças podem também causar espessamento dos músculos extraoculares e devem eventualmente ser consideradas no diagnóstico diferencial, como o pseudotumor orbitário e processos linfoproliferativos. Nestes casos, o envolvimento é mais comumente unilateral e não poupa as inserções tendíneas(12). Além disso, o quadro clínico costuma ser acompanhado de dor. Mais raramente, podemos citar a amiloidose orbitária e o processo neoplásico metastático, sobretudo secundário a neoplasia de mama, sendo o comprometimento, em geral, de padrão nodular(12). As imagens obtidas no plano axial são utilizadas para estimar o grau de proptose, o aumento volumétrico dos músculos retos medial e lateral (Figura 5) e a relação do nervo óptico com estes músculos. A compressão do nervo óptico no ápice orbitário também é melhor avaliada no plano axial, sendo também auxiliado pelo planos sagital e coronal(10) (Figura 6). O plano coronal avalia melhor os músculos retos inferior e superior e o músculo oblíquo superior (Figura 7)(7,13).
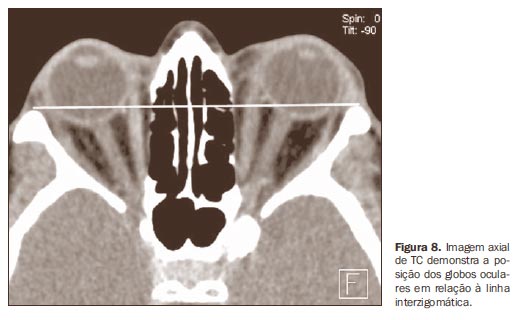
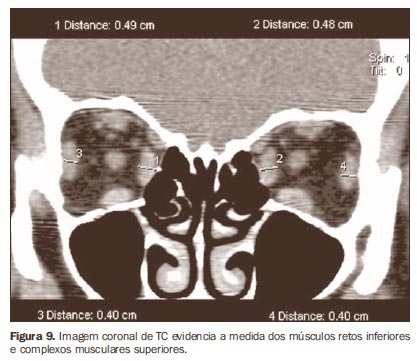
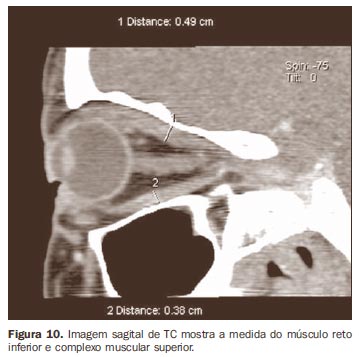
As imagens tomográficas são obtidas nos planos axial e coronal, sendo as primeiras com ângulo aproximado de -10º a -15º em relação ao plano orbitomeatal, e as últimas quase perpendiculares ao plano axial. É necessário ressaltar, ainda, que nos estudos tomográficos computadorizados devemos ter cuidado com o uso de meio de contraste iodado, pois este pode induzir à tireotoxicose(4). Para determinar a posição normal do globo ocular pela TC, é traçada uma linha ligando os processos zigomáticos na porção mediana do globo como referência (linha interzigomática). A posição do globo ocular é medida por meio da distância entre a linha interzigomática e a margem posterior do globo em sua porção mediana no plano axial (Figura 8). Os músculos reto superior e elevador da pálpebra são medidos em conjunto, pelo fato de não serem facilmente distinguidos um do outro, formando, assim, o grupo muscular superior (Figura 9). Diâmetros verticais do grupo muscular superior e do músculo reto inferior são melhor obtidos nos planos coronal e sagital (Figura 10). Os diâmetros horizontais dos músculos retos lateral e medial são aferidos com mais confiabilidade no plano axial(14) (Tabela 1).
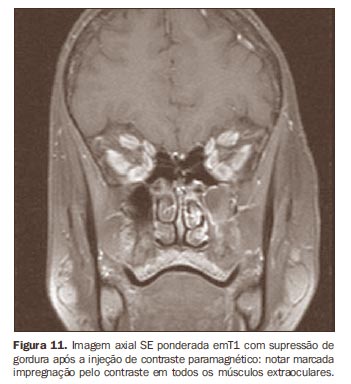
A RM é o melhor método de imagem para avaliar as estruturas orbitárias, graças à sua melhor resolução tecidual e à ausência de radiação ionizante(15). O protocolo de exame de RM utilizado em nosso serviço consiste de sequência spin-eco ponderada em T1 nos planos axial e coronal, sequência multiecos ponderada em T2 no plano coronal e sequência short time inversion recovery (STIR) no plano coronal. A administração do agente de contraste paramagnético é feita utilizando-se sequências ponderadas em T1 com supressão de gordura nos planos axial, coronal e sagital oblíquo(16). Os músculos extraorbitários normais são caracterizados por baixa intensidade de sinal na sequência ponderada em T1 e intensidade de sinal baixa a intermediária na sequência ponderada em T2, estando suas margens bem definidas. Há marcante intensificação do agente de contraste paramagnético, relacionada ao rico suprimento vascular dos músculos extraoculares (Figura 11)(1).
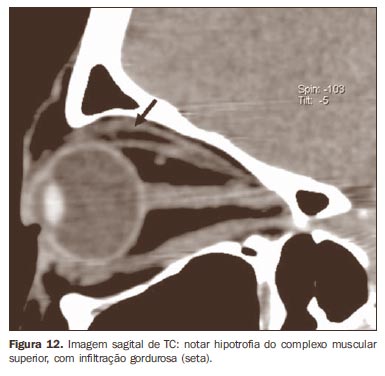
A sequência ponderada em T1 oferece melhor resolução para a avaliação da área e medidas dos músculos extraoculares(17), ao passo que o estado fisiopatológico destes músculos é melhor avaliado nas sequências ponderadas em T2(16). Pelo fato de poder avaliar o conteúdo de água dos tecidos por meio das sequências ponderadas em TR longo sem e com supressão de gordura (T2 e STIR, respectivamente), a RM é útil na abordagem da atividade da doença, uma vez que identifica as alterações inflamatórias e edematosas envolvendo os músculos, por intermédio de um aumento na intensidade de sinal em T2, o que é essencial na obtenção de um bom resultado do tratamento anti-inflamatório, pois este só é eficaz na doença ativa(1,3,5-8,17,18). Estas informações reforçam a superioridade da RM no acompanhamento evolutivo, comparativamente aos demais métodos de imagem. Alguns autores descrevem uma correlação entre o padrão do envolvimento muscular na sequência ponderada em T2 com a reversibilidade da diplopia. Quando o sinal foi uniformemente aumentado, a diplopia respondeu melhor ao tratamento, porém, quando o envolvimento foi heterogêneo, a diplopia tendeu a ser irreversível(19). Os músculos extraoculares acham-se hipertrofiados, e nos casos em que exibem aumento na intensidade de sinal nas imagens ponderadas em T2, este aspecto é indicativo da fase edematosa ou inflamatória da doença(18). Já a intensidade de sinal diminuída desses músculos nas sequências ponderadas em T1 e T2 sugere alterações fibróticas crônicas. Nos casos em que as sequências ponderadas em T1 e T2 identificam focos hiperintensos intramusculares, estes são sugestivos de degeneração gordurosa crônica(1,3,5), a qual também pode ser detectada na TC pelas áreas hipoatenuantes, que correspondem a infiltração gordurosa (Figura 12). Estes dois últimos achados indicam uma fase não congestiva crônica da doença, em que ocorre restrição do movimento ocular secundária a fibrose dos músculos extraoculares e subsequente perda da elasticidade(3), acompanhadas de redução volumétrica destes músculos(5), que traduzem falta de resposta ao tratamento clínico.
Descompressão cirúrgica das órbitas ou radioterapia podem estar indicadas nos casos em que há neuropatia óptica compressiva, para prevenir perda visual significativa(12). O procedimento cirúrgico tem o objetivo de promover o alargamento orbitário mediante remoção óssea parcial de uma das quatro paredes orbitárias, na dependência do grau de descompressão necessário(20). O reforço pelo contraste paramagnético dos músculos extraoculares mostrou estar significativamente diminuído em todos estes músculos em pacientes na fase edematosa da oftalmopatia tireoidea, enquanto a intensidade de sinal encontrou-se aumentada em T2, inferindo redução do suprimento vascular na fase aguda desta doença, o que, no futuro, com o avanço dos estudos e melhoria na técnica de exame, pode permitir predizer a gravidade, o tipo de tratamento e o prognóstico da doença usando este recurso do exame de RM(1).
CONCLUSÃO Os métodos de imagem (TC e RM) são importantes auxiliares na avaliação dos pacientes com oftalmopatia endócrina, principalmente naqueles com quadro clínico de neuropatia óptica, e na demonstração do amplo espectro de achados envolvendo as estruturas orbitárias, tanto na fase inflamatória como na fase fibrótica da doença. Destaca-se o papel da RM na diferenciação das fases da doença, permitindo a detecção dos sinais inflamatórios indicativos de atividade da doença, o que é importante para selecionar pacientes aptos para o tratamento anti-inflamatório, influindo sobremaneira no prognóstico. É ainda o método de escolha no acompanhamento terapêutico destes pacientes, para avaliação da resposta traduzida por reversão dos sinais inflamatórios, com consequente surgimento de fibrose e da hipertrofia dos músculos extraoculares.
REFERÊNCIAS 1. Cakirer S, Cakirer D, Basak M, et al. Evaluation of extraocular muscles in the edematous phase of Graves ophthalmopathy on contrast-enhanced fat-suppressed magnetic resonance imaging. J Comput Assist Tomogr. 2004;28:80-6. [ ] 2. El-Kaissi S, Frauman AG, Wall JR. Thyroid-associated ophthalmopathy: a practical guide to classification, natural history and management. Intern Med J. 2004;34:482-91. [ ] 3. Mafee MF. Orbit: embryology, anatomy and pathology. In: Som PM, Curtin HD, editors. Head and neck imaging. 4th ed. St Louis: Mosby; 2003. p. 529-654. [ ] 4. Fung S, Malhotra R, Selva D. Thyroid orbitopathy. Aust Fam Physician. 2003;31:615-20. [ ] 5. Yokoyama N, Nagataki S, Uetani M, et al. Role of magnetic resonance imaging in the assessment of disease activity in thyroid-associated ophthalmopathy. Thyroid. 2002;12:223-7. [ ] 6. Kahaly GJ. Recent developments in Graves' ophthalmopathy imaging. J Endocrinol Invest. 2004; 27:254-8. [ ] 7. Hosten N, Sander B, Cordes M, et al. Graves ophthalmopathy: MR imaging of the orbits. Radiology. 1989;172:759-62. [ ] 8. Mayer EJ, Fox DL, Herdman G, et al. Signal intensity, clinical activity and cross-sectional areas on MRI scans in thyroid eye disease. Eur J Radiol. 2005;56:20-4. [ ] 9. Nugent RA, Belkin RI, Neigel JM, et al. Graves orbitopathy: correlation of CT and clinical findings. Radiology. 1990;177:675-82. [ ] 10. So NMC, Lam WWM, Cheng G, et al. Assessment of optic nerve compression in Graves' ophthalmopathy. The usefulness of a quick T1-weighted sequence. Acta Radiol. 2000;41:559-61. [ ] 11. Rothfus WE, Curtin HD. Extraocular muscle enlargement: a CT review. Radiology. 1984;151: 677-81. [ ] 12. Parmar H, Ibrahim M. Extrathyroidal manifestations of thyroid disease: thyroid ophthalmopathy. Neuroimaging Clin N Am. 2008;18:527-36. [ ] 13. Szucs-Farkas Z, Toth J, Balazs E, et al. Using morphologic parameters of extraocular muscles for diagnosis and follow-up of Graves' ophthalmo pathy: diameters, areas, or volumes? AJR Am J Roentgenol. 2002;179:1005-10. [ ] 14. Ozgen A, Ariyurek M. Normative measurements of orbital structures using CT. AJR Am J Roentgenol. 1998;170:1093-6. [ ] 15. Prummel MF, Gerding MN, Zonnevedl FW, et al. The usefulness of quantitative orbital magnetic resonance imaging in Graves' ophthalmopathy. Clin Endocrinol (Oxf). 2001;54:205-9. [ ] 16. Majos A, Pajak M, Grzelak P, et al. Magnetic resonance evaluation of disease activity in Graves' ophthalmopathy: T2-time and signal intensity of extraocular muscles. Med Sci Monit. 2007;13 Suppl 1:44-8. [ ] 17. Lennerstrand G, Tian S, Isberg B, et al. Magnetic resonance imaging and ultrasound measurements of extraocular muscles in thyroid-associated ophthalmopathy at different stages of the disease. Acta Ophthalmol Scand. 2007;85:192-201. [ ] 18. Ohnishi T, Noguchi S, Murakami N, et al. Extraocular muscles in Graves ophthalmopathy: usefulness of T2 relaxation time measurements. Radiology. 1994;190:857-62. [ ] 19. Aydin K, Güven K, Sencer S, et al. A new MRI method for the quantitative evaluation of extraocular muscle size in thyroid ophthalmopathy. Neuroradiology. 2003;45:184-7. [ ] 20. Goldberg RA. The evolving paradigm of orbital decompression surgery. Arch Ophthalmol. 1998; 116:95-6. [ ]
Recebido para publicação em 7/11/2008.
* Trabalho realizado na Axial Centro de Imagem, Belo Horizonte, MG, Brasil. |
|
Av. Paulista, 37 - 7° andar - Conj. 71 - CEP 01311-902 - São Paulo - SP - Brazil - Phone: (11) 3372-4544 - Fax: (11) 3372-4554