Radiologia Brasileira - Publicação Científica Oficial do Colégio Brasileiro de Radiologia
AMB - Associação Médica Brasileira CNA - Comissão Nacional de Acreditação
 Vol. 48 nº 1 - Jan. / Fev. of 2015
Vol. 48 nº 1 - Jan. / Fev. of 2015
|
ARTIGO ORIGINAL
|
|
|
|
|
Autho(rs): Pedro Marinho Lopes1; Luís Sepúlveda2; Rui Ramos3; Pedro Sousa3 |
|
|
Descritores: Neoplasia prostática; Ultrassonografia; Biópsia dirigida por imagem; Técnicas e procedimentos diagnósticos; Rastreamento. |
|
|
Resumo: INTRODUÇÃO
O câncer da próstata (CP) é a neoplasia mais comum nos homens nos países europeus, representando 11,9% do total de casos e 9% dos casos de morte por câncer(1). Em Portugal, em 2012, foi estimada incidência de 95,1 por 100.000 habitantes, com mortalidade de 19 por 100.000 habitantes(1). No Brasil, sem considerar os tumores de pele, é também o câncer mais incidente entre os homens em todas as regiões do país. Estimam-se 68.800 casos novos para o Brasil no ano de 2014 (risco estimado de 70,42 casos novos a cada 100.000 homens)(2). A incidência e mortalidade por CP têm vindo a aumentar, mesmo em países onde não é uma neoplasia comum(3), pelo que é atualmente considerado como um dos grandes desafios da medicina. No Brasil, o aumento da expectativa de vida, a melhoria e a evolução dos métodos diagnósticos e da qualidade dos sistemas de informação do país, bem como a ocorrência de sobrediagnóstico, em função da disseminação do rastreamento do CP com antígeno prostático específico (PSA) e toque retal, ajudam a explicar o aumento das taxas de incidência (observadas pela análise da série histórica de incidência dos registros de câncer de base populacional) ao longo dos anos(2). Não há, atualmente, nenhuma evidência para a introdução de programas generalizados de rastreamento de base populacional para a detecção precoce de CP em todos os homens(4). A biópsia prostática está indicada em caso de toque retal suspeito e/ou valor de PSA elevado(5,6). É igualmente de extrema importância considerar a idade do examinado, as potenciais comorbidades e as consequências terapêuticas(5). Um primeiro valor elevado de PSA não deve levar de imediato à realização de biópsia, devendo ser repetido o estudo mediante as mesmas condições estandardizadas após algumas semanas, exceto para os casos de valores de PSA > 20 ng/mL quando o diagnóstico de prostatite esteja excluído. Mesmo respeitando estes princípios, a taxa de biópsias negativas é extremamente elevada(5). Estes aspectos têm impacto negativo na qualidade de vida dos examinados(7). A biópsia transretal ou transperineal ecoguiada é atualmente o método padrão ouro para obtenção de material para avaliação histopatológica(5,8,9). Embora a abordagem transretal seja a mais comum, a abordagem perineal tem taxas de detecção de câncer comparáveis(8,9) e pode ser importante em alguns casos particulares, nomeadamente após amputação retal. Deverá ser realizada core-biópsia com agulha 18G(5). As amostras deverão ser dirigidas para a glândula periférica e tão posteriores e laterais quanto possível(5). Ainda que existam estudos que tenham sugerido que não existe valorizável diferença entre a obtenção de 6 e 12 amostras(10), a biópsia sextante não é atualmente considerada adequada(5). Para um volume glandular de 30-40 mL, devem ser obtidas no mínimo oito amostras(5). Não há, atualmente, evidência que suporte a realização generalizada de mais de 12 punções numa primeira biópsia(11-13). Apenas nos casos de próstatas com volume superior a 55 cm3 se demonstrou um aumento significativo da taxa de detecção de CP quando se realizaram 18 punções na biópsia inicial(14). Biópsia prostática de saturação consiste na retirada de um maior número de fragmentos de tecido prostático, geralmente entre 20 e 40. Embora esta técnica não aumente a taxa de detecção de câncer como estratégia de biópsia inicial(13), a sua realização é adequada no casos de homens com elevado risco de tumor prostático após biópsia inicial negativa(15). As técnicas de saturação têm como desvantagem uma taxa maior de complicações (cerca de 12%), sendo a hematúria que requer hospitalização a complicação significativa mais comum(15). A literatura tradicionalmente desvaloriza o papel da ecografia prostática transretal (EPTR) na detecção de lesões suspeitas(16-18), podendo-se encontrar mesmo em algumas publicações recentes que esta tem apenas como papel orientar a biópsia(16). As características ecográficas de nódulos considerados suspeitos estão, no entanto, estudadas e definidas, sendo os nódulos sólidos hipoecogênicos localizados na região periférica os que apresentam maior valor preditivo para neoplasia(17,19). Atualmente, com a evolução tecnológica dos ecógrafos e sondas endocavitárias, que atingem frequências cada vez mais elevadas, o número de nódulos suspeitos detectados ecograficamente tem vindo a aumentar. É objetivo deste estudo avaliar o papel da EPTR como método de detecção de CP e na orientação da biópsia prostática. MATERIAIS E MÉTODOS Estudo prospectivo com a duração de um ano, em que foram incluídos todos os doentes seguidos em consulta de urologia no nosso centro hospitalar a quem tinha sido prescrita biópsia prostática por suspeita de neoplasia. Foram excluídos os casos nos quais já tinha sido realizada biópsia prévia com resultado de malignidade. Todos os doentes receberam, previamente, um documento em que era explicado o procedimento a que iam ser submetidos, os cuidados profiláticos e as complicações possíveis. Realizaram terapêutica antibiótica profilática, prescrita pelo médico urologista, na maioria dos casos ciprofloxacina 250 mg/2 vezes dia, iniciada na noite da véspera do procedimento. Na manhã da biópsia os doentes realizaram enema de limpeza. A avaliação do estado de coagulação dos examinados foi realizada de acordo com as orientações de consenso da Cardiovascular and Interventional Radiological Society of Europe(20) para procedimentos categoria 2 (procedimentos com moderado risco de hemorragia). Os doentes foram submetidos a estudo ecográfico previamente à biópsia (ecógrafo Philips iU22®; sonda endocavitária de 5-9 MHz C9-5ec), desconhecendo-se o valor de PSA e resultados de estudos ecográficos prévios. Foram considerados nódulos suspeitos apenas os que reuniam características típicas (sólidos e hipoecogênicos) e com concordância entre os dois observadores. Foi administrada anestesia local (10 mL de lidocaína a 1% sem epinefrina). A biópsia foi realizada com pistola automática do tipo tru-cut (BARD® Magnum®) com agulha 18G. Na ausência de nódulo suspeito, foram obtidas 10 amostras, de acordo com o preconizado pelas Guidelines on Prostate Cancer da European Association of Urology(5). Dividindo a próstata em sextantes, foram retiradas duas amostras na base, duas na região média e uma no ápex de cada um dos lados da glândula. Nos casos em que foi identificado nódulo suspeito, foi realizada punção adicional dirigida ao nódulo, enviada para avaliação anatomopatológica numa amostra independente. Os procedimentos foram realizados com os doentes em regime de ambulatório, tendo estes recebido autorização para abandonar o Serviço de Radiologia cerca de 30 minutos após a biópsia. RESULTADOS Foram incluídos 155 homens com idade média de 68,4 anos (variando as idades entre 44 e 87 anos). A prevalência de malignidade foi 53%. Foram detectados nódulos suspeitos em 34 doentes (Figuras 1 a 4), 25 dos quais eram malignos (valor preditivo positivo de 74%). A especificidade e a sensibilidade dos nódulos considerados suspeitos foram 88% e 31%, respectivamente. A ausência de nódulo suspeito teve valor preditivo negativo de 51%. Nos casos de neoplasia detectados na amostra dirigida, 3 estavam localizados na região centrotransicional (12%) e os restantes 22 encontravam-se na zona periférica (88%). 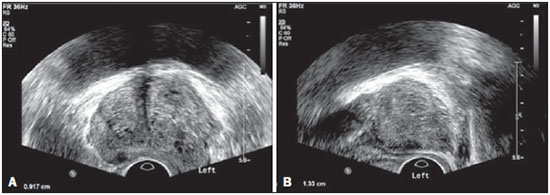 Figura 1. Nódulo prostático verdadeiropositivo. A: Corte transversal da glândula prostática mostrando nódulo hipoecogênico, bem delimitado, localizado no terço médio da região periférica esquerda, medindo 9 mm de eixo transverso. B: Corte sagital do mesmo nódulo, que apresenta extensão longitudinal de 13 mm. A histologia revelou tratar-se de adenocarcinoma invasivo do tipo acinar. 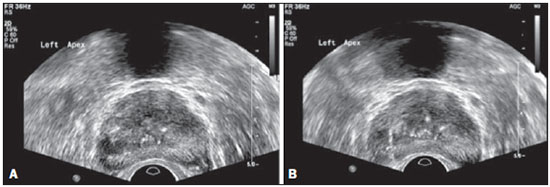 Figura 2. Nódulo prostático verdadeiropositivo. A: Estudo ecográfico da glândula prostática, corte transversal, em que se identifica área nodular hipoecogênica, de limites relativamente imprecisos, localizada na região periférica do ápex esquerdo. B: Imagem ecográfica na mesma região, em que se observa a agulha de biópsia a recolher amostra de tecido do nódulo previamente identificado. A histologia revelou tratar-se de adenocarcinoma invasivo do tipo acinar. 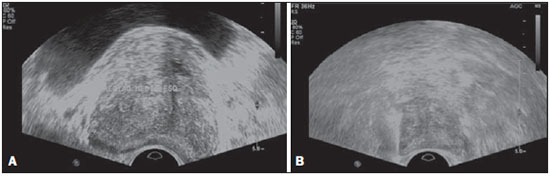 Figura 3. Nódulo prostático falso-positivo. A: Estudo ecográfico em corte transversal da glândula prostática, em que se identifica área nodular hipoecogênica de limites relativamente imprecisos, localizada no terço médio da região periférica esquerda. B: Ecografia na mesma região, identificando-se a agulha de biópsia no nódulo previamente descrito. A histologia revelou tratar-se de lesão de prostatite crônica inespecífica. 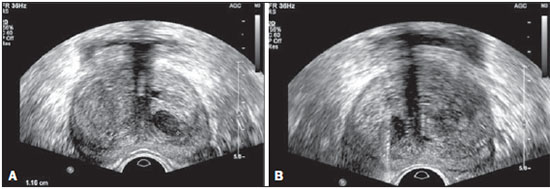 Figura 4. Nódulo prostático falso-positivo. A: Estudo ecográfico em corte transversal da glândula prostática, em que se identifica nódulo hipoecogênico, homogêneo e com limites bem definidos, localizado no terço médio direito da glândula central. B: Ecografia na mesma região, com a sonda invertida, identificando-se a agulha de biópsia no nódulo previamente descrito. A histologia revelou tratar-se de lesão de prostatite crônica inespecífica. As amostras dirigidas a nódulo suspeito com resultado de malignidade (verdadeiro-positivos) foram comparadas com a amostra aleatória com maior representação (Tabela 1) pelo teste de Mann-Whitney. O nível de significância para rejeitar a hipótese nula foi fixado em α < 0,05. As diferenças na porcentagem de tumor entre as duas amostras foram estatisticamente significativas (Z = 2,147; p = 0,032), sendo que a porcentagem foi superior nas amostras dirigidas a nódulo (72,60% vs. 53,40%) (Tabela 2). É igualmente de salientar que num dos casos apenas se obteve tumor na amostra dirigida ao nódulo (Tabela 1, caso 3). 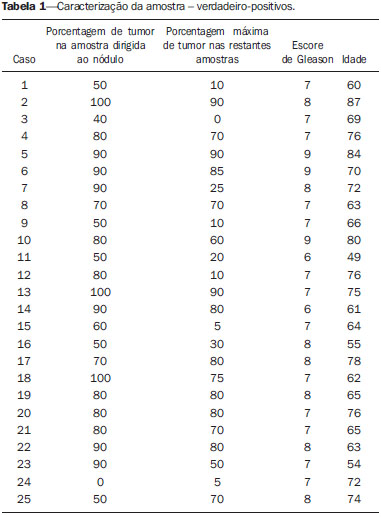 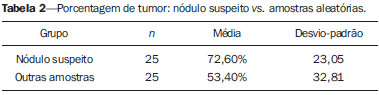 O valor do escore de Gleason dos casos detectados pelas amostras aleatórias foi comparado com o dos casos detectados na amostra dirigida a nódulo suspeito, recorrendo-se igualmente ao teste de Mann-Whitney. Os valores médios de escore de Gleason são ligeiramente mais elevados nas biópsias dirigidas (7,44 vs. 7,21), embora as diferenças não sejam estatisticamente significativas (Z = 1,366; p = 0,172) (Tabela 3). No único caso detectado unicamente pela amostra dirigida, o valor de escore de Gleason foi 7. Apesar de este valor ser menor que a média do escore de Gleason obtida nos casos diagnosticados nas amostras aleatória (7 vs. 7,21), a diminuta amostra (apenas um caso) impede a avaliação da sua significância estatística. 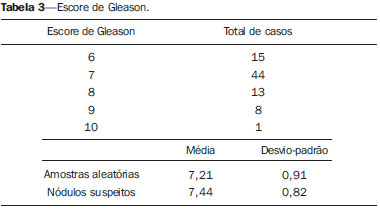 Nos casos em que foi obtida amostra dirigida a nódulo considerado suspeito mas não se obteve neoplasia, o diagnóstico histológico mais comum foi prostatite crônica inespecífica (cinco casos). Os restantes corresponderam a áreas de atrofia glandular (três casos) ou tecido considerado normal (um caso). No total das biópsias realizadas não se registrou nenhuma complicação que necessitasse de intervenção médica ou de atendimento no serviço de urgência. As complicações mais comuns, relatadas pelos doentes ao urologista na consulta para avaliação do resultado da biópsia, foram dor no local da punção, hematúria, hematospermia e hematoquézia nos primeiros dias após a biópsia. Foram ainda registradas três reações vasovagais imediatamente após o término do procedimento. DISCUSSÃO A biópsia prostática transretal ecoguiada é um procedimento bem tolerado pelos doentes e não tem complicações significativas, pelo que deverá ser realizada sempre que exista suspeita de lesão neoplásica. O valor preditivo positivo dos nódulos suspeitos biopsiados, associado à elevada representação tumoral nessas amostras (significativamente maior do que nas restantes amostras) e ao fato de num caso ter sido obtido tumor apenas no fragmento dirigido ao nódulo, leva-nos a concluir que é importante uma avaliação ecográfica sistematizada prévia, com particular atenção para a região periférica, local onde se encontra a maioria dos tumores prostáticos. A baixa sensibilidade de detecção de lesões nodulares em casos malignos (31%) e o baixo valor preditivo negativo nos casos de ausência de nódulo continuam a ser o principal ponto negativo da avaliação ecográfica da próstata, não podendo um estudo ecográfico da próstata considerado normal excluir a realização de biópsia nos casos em que esta esteja indicada. A baixa taxa de detecção de nódulos suspeitos, comparativamente às neoplasias detectadas pelo método de duplo sextante, não permite a adoção de uma estratégia de biópsia apenas dirigida às lesões nodulares em detrimento da estabelecida abordagem a todos os sextantes da próstata, pelo que é importante continuar a investigar-se estratégias que aumentem a sua acuidades diagnóstica(17), nomeadamente estudo Doppler, ecografia com contraste e elastografia(19). A porcentagem de nódulos com resultado de neoplasia localizados ecograficamente e que se localizavam na zona centrotransicional encontra-se dentro das porcentagens descritas na literatura(12) e pode ser mais um ponto a favor da punção dirigida aos nódulos suspeitos, uma vez que as amostras aleatórias são geralmente dirigidas mais posterior e lateralmente, tendendo a detectar menor número de casos localizados nesta região(12). No presente estudo não se identificou significativa diferença entre o escore de Gleason em ambas as amostras e não foi possível comparar estatisticamente o caso unicamente detectado pela biópsia dirigida com os restantes casos. Seria, a nosso ver, pertinente avaliar estes parâmetros num estudo com uma amostra maior, em que se poderia analisar se, além da maior taxa de detecção e maior representação tumoral, se conseguiria detectar neoplasias com escore médio de Gleason inferior nas amostras dirigidas ou, por outro lado, se os casos ecograficamente detectados tendem a ter um escore de Gleason mais elevado, tal como foi já defendido em estudo pregressos, não recentes(17). Após este estudo, e no sentido do que já vem sendo defendido pela literatura(5,16), parece-nos adequado adotar uma estratégia de biópsia combinada, com colheitas de todos os sextantes prostáticos complementadas por biópsia dirigida às lesões suspeitas detectadas em ecografia. Esta abordagem não traz maior taxa de complicações e não aumenta significativamente o custo ou o tempo de realização do exame, com a vantagem comprovada de permitir maior representação tumoral e detectar alguns casos que não seriam detectados nas amostras aleatórias. Além disso, no caso de nódulos suspeitos com resultado de benignidade pode-se obter um diagnóstico que justifique a elevação do PSA. Tendo em conta, no entanto, que a grande maioria dos resultados falso-negativos correspondeu a áreas de prostatite crônica inespecífica, parece-nos igualmente de extrema importância uma seleção rigorosa dos candidatos a biópsia, devendo-se recorrer às orientações mais atuais no sentido de descartar eficazmente os casos de prostatite como causa de elevação de PSA, a fim de diminuir o número de biópsias negativas. Nos casos de persistência de valores de PSA elevados e suspeita de CP, nos quais o diagnóstico de prostatite tenha sido excluído, é adequada a repetição de biópsia prostática, recorrendo à técnica de saturação(15). CONCLUSÃO A EPTR continua a apresentar baixo valor preditivo negativo na pesquisa de CP. Nos casos em que está indicada a realização de biópsia, a pesquisa de nódulos suspeitos deverá ser realizada previamente à biópsia prostática transretal. Sempre que estes sejam identificados, as biópsias dirigidas a todos os sextantes prostáticos deverão ser complementadas por amostra dirigida ao nódulo suspeito. É de extrema importância a rigorosa seleção dos candidatos à biópsia, a fim de diminuir o elevado número de casos negativos. REFERÊNCIAS 1. Ferlay J, Steliarova-Foucher E, Lortet-Tieulent J, et al. Cancer incidence and mortality patterns in Europe: estimates for 40 countries in 2012. Eur J Cancer. 2013;49:1374-403. 2. Instituto Nacional de Câncer José Alencar Gomes da Silva. Estimativa 2014 - Incidência de câncer no Brasil. [acessado em 7 de fevereiro de 2014]. Disponível em: www.inca.gov.br. 3. Jemal A, Siegel R, Xu J, et al. Cancer statistics, 2010. CA Cancer J Clin. 2010;60:277-300. 4. Ilic D, O'Connor D, Green S, et al. Screening for prostate cancer: a Cochrane systematic review. Cancer Causes Control. 2007;18:279-85 5. Heidenreich A, Bolla M, Joniau S, et al. Guidelines on prostate cancer. European Association of Urology. Updated April 2010; p. 11-24. 6. Silva E, Silva JPJ, Lencastre JM. Algoritmos de decisão em urologia. Carcinoma da próstata, PSA e toque rectal. Acta Urológica. 2006;23:107-8. 7. Albertsen PC. The unintended burden of increased prostate cancer detection associated with prostate cancer screening and diagnosis. Urology. 2010;75:399-405. 8. Hara R, Jo Y, Fujii T, et al. Optimal approach for prostate cancer detection as initial biopsy: prospective randomized study comparing transperineal versus transrectal systematic 12-core biopsy. Urology. 2008;71:191-5. 9. Takenaka A, Hara R, Ishimura T, et al. A prospective randomized comparison of diagnostic efficacy between transperineal and transrectal 12-core prostate biopsy. Prostate Cancer Prostatic Dis. 2008;11:134-8. 10. Naughton CK, Miller DC, Mager DE, et al. A prospective randomized trial comparing 6 versus 12 prostate biopsy cores: impact on cancer detection. J Urol. 2000;164:388-92. 11. Eichler K, Hempel S, Wilby J, et al. Diagnostic value of systematic biopsy methods in the investigation of prostate cancer: a systematic review. J Urol. 2006;175:1605-12. 12. American Urological Association. White Paper - AUA/Optimal techniques of prostate biopsy and specimen handling. [acessado em 7 de fevereiro de 2014]. Disponível em: www.auanet.org. 13. Jones JS, Patel A, Schoenfield L, et al. Saturation technique does not improve cancer detection as an initial prostate biopsy strategy. J Urol. 2006;175:485-8. 14. Scattoni V, Roscigno M, Raber M, et al. Initial extended transrectal prostate biopsy - are more prostate cancers detected with 18 cores than with 12 cores? J Urol. 2008;179:1327-31. 15. Stewart CS, Leibovich BC, Weaver AL, et al. Prostate cancer diagnosis using a saturation needle biopsy technique after previous negative sextant biopsies. J Urol. 2011;166:86-92. 16. Yacoub JH, Verma S, Moulton JS, et al. Imaging-guided prostate biopsy: conventional and emerging techniques. Radiographics. 2012;32:819-37. 17. Kuligowska E, Barish MA, Fenlon HM, et al. Predictors of prostate carcinoma: accuracy of gray-scale and color Doppler US and serum markers. Radiology. 2001;220:757-64. 18. Toi A. The prostate. In: Rumack CM, Wilson SR, Charboneau JW, et al., editors. Diagnostic ultrasound. 4th ed. Philadelphia, PA: Elsevier Mosby, 2011; p. 392-428. 19. Pinto F, Totaro A, Calarco A, et al. Imaging in prostate cancer diagnosis: present role and future perspectives. Urol Int. 2011;86:373-82. 20. Malloy PC, Grassi CJ, Kundu S, et al. Consensus guidelines for periprocedural management of coagulation status and hemostasis risk in percutaneous image-guided interventions. J Vasc Interv Radiol. 2009;20(7 Suppl):S240-9. 1. Médico Interno de Radiologia do Hospital Distrital de Santarém, Santarém, Portugal 2. Médico Interno de Urologia do Centro Hospital de Trás-os-Montes e Alto Douro, Vila Real, Portugal 3. Médicos Radiologistas do Centro Hospital de Trás-os-Montes e Alto Douro, Vila Real, Portugal Endereço para correspondência: Dr. Pedro Marinho Lopes Rua Amândio Galhano, 33, Hab 1.3, Paranhos Porto, Portugal, 4200-005 E-mail: pedromarinholopes@hotmail.com Recebido para publicação em 30/10/2013. Aceito, após revisão, em 6/6/2014. Trabalho realizado no Centro Hospital de Trás-os-Montes e Alto Douro, Vila Real, Portugal. |
|
Av. Paulista, 37 - 7° andar - Conj. 71 - CEP 01311-902 - São Paulo - SP - Brazil - Phone: (11) 3372-4544 - Fax: (11) 3372-4554