Radiologia Brasileira - Publicação Científica Oficial do Colégio Brasileiro de Radiologia
AMB - Associação Médica Brasileira CNA - Comissão Nacional de Acreditação
 Vol. 47 nº 4 - Jul. / Ago. of 2014
Vol. 47 nº 4 - Jul. / Ago. of 2014
|
ARTIGO ORIGINAL
|
|
|
|
|
Autho(rs): Renata Rodrigues Madrigano1; Karen Cristine Abrão2; Andrea Puchnick3; Rodrigo Regacini4 |
|
|
Descritores: Radiação ionizante; Conhecimento; Médicos; Diagnóstico por imagem; Proteção radiológica; Questionário. |
|
|
Resumo: INTRODUÇÃO
As aplicações médicas formam a maioria das fontes artificiais de radiação às quais os serem humanos estão expostos, sendo que os exames radiológicos lideram a lista(1). A radiação ionizante é utilizada para realização de radiografia, fluoroscopia, angiografia e tomografia computadorizada (TC), além de exames de medicina nuclear, e a dose depende de fatores relacionados ao paciente (idade e tamanho), fatores técnicos (parâmetros de equipamento e duração do exame) e modelo do equipamento(2). A radiação ionizante pode levar a diversos efeitos indesejáveis nas pessoas expostas, em especial, aumento no risco de câncer durante a vida(3). Dessa forma, exames que envolvam radiação ionizante devem ser utilizados de forma racional, devendo-se pesar o risco em relação aos benefícios, dar preferência a modalidades que não emitam radiação ionizante, e utilizar a dose mínima necessária para responder a dúvida clínica. O conhecimento sobre dose de radiação ionizante em radiologia, seus potenciais efeitos cancerígenos, bem como sua utilização racional, é muito heterogêneo entre os médicos(4,5). Algumas especialidades participam mais de discussões científicas sobre radiação ionizante, seja durante a residência, como na radiologia, seja na prática diária, por solicitarem exames radiológicos frequentemente(5). Reuniões clínicas multidisciplinares, congressos, ou qualquer outra forma de educação continuada também podem aumentar a exposição de médicos a informações sobre radiação. A preocupação em relação ao conhecimento inadequado da comunidade médica sobre doses de radiação em exames de imagem vem crescendo na literatura(511). Os médicos solicitantes de exames radiológicos têm grande responsabilidade na efetiva utilização racional desses métodos. Nesse cenário, foi aplicado um questionário para avaliar o conhecimento de médicos não radiologistas sobre a utilização racional dos exames de imagem e fazer uma breve discussão sobre os pontos mais relevantes do tema. MATERIAIS E MÉTODOS Estudo transversal, aprovado pelo Comitê de Ética em Pesquisa, realizado no segundo semestre de 2012, incluindo um questionário anônimo aplicado a médicos não radiologistas de especialidades clínicas e cirúrgicas, envolvidos na prática ambulatorial e hospitalar. Todos os participantes assinaram o termo de consentimento livre e informado. O questionário foi dividido em duas partes: a primeira contendo questões sobre as características dos grupos de médicos em estudo (idade, sexo, especialidade, grau acadêmico e tempo de exercício da profissão), frequência de solicitação de exames e frequência de participação em eventos de atualização profissional; a segunda parte contendo questões de múltipla escolha, abordando três blocos de conhecimento: geral, princípios de radioproteção e princípios de otimização especialmente o princípio ALARA (as low as reasonably achievable tão baixo quanto razoavelmente exequível). A frequência de solicitação de exames e de participação em eventos de atualização profissional foi graduada em uma escala de 0 a 4 pontos, em que: 0 = nunca; 1 = raramente; 2 = pouco frequente; 3 = frequente; 4 = muito frequente. Os eventos de atualização profissional foram divididos em reuniões clínicas, participação em congressos, cursos da especialidade, atividades de ensino e atividades de pesquisa. Os exames cuja frequência de solicitação foi avaliada foram: radiografia simples, contrastada e TC. Entre as questões de conhecimentos gerais, a primeira exibe uma lista de múltiplos exames de imagem, na qual também foram incluídos exames que utilizam radiação não ionizante. As duas seguintes envolvem o conhecimento sobre dose relativa de radiação ionizante. As questões sobre ALARA envolvem a aplicação do conceito com exemplos práticos, sem se questionar a definição propriamente dita. Nas questões sobre radioproteção, foram abordados os conhecimentos sobre como se proteger da radiação ionizante, bem como os sobre os riscos de se desenvolver câncer relacionado à radiação. Foi abordada também a utilização de exames radiológicos em pediatria e em mulheres grávidas. Para a análise estatística foi utilizado o programa Statistic Package for Social Sciences para Windows, versão 16.0. As questões cujas respostas ficaram em branco ou assinaladas mais de uma alternativa quando não permitido foram invalidadas e, portanto, excluídas da análise estatística. Foram atribuídas notas de 0 a 10 às respostas dos questionários. Os resultados foram expressos em média e desvio-padrão para as variáveis quantitativas e em número e porcentagem para as variáveis categóricas. O teste t de Student foi utilizado para a comparação das variáveis quantitativas e o teste exato de Fisher para a comparação das variáveis categóricas. Os valores de p < 0,05 foram considerados estatisticamente discerníveis. RESULTADOS Um total de 120 questionários (38,8%) foi devolvido de 309 distribuídos. Do total de médicos participantes, 62 (51,7%) possuíam residência médica, 40 (33,3%) especialização, 11 (9,2%) mestrado, 1 (0,8%) pós-doutorado, 1 (0,8%) livre-docência, 5 (4,2%) apenas graduação e nenhum doutorado, divididos nas diversas especialidades clínicas e cirúrgicas (Tabelas 1 e 2). 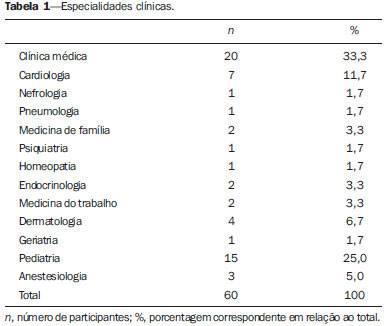 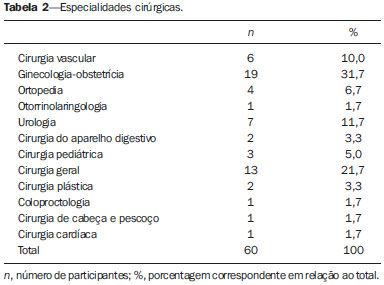 O tempo médio de exercício da profissão foi 12,69 ± 12,15 anos, variando de 1 a 47 anos. A frequência média de participação em eventos de atualização profissional foi 2,81 ± 0,93 para as reuniões clínicas, 2,43 ± 0,96 para participação em congressos, 2,43 ± 0,98 para cursos da especialidade, 2,02 ± 1,39 para atividades de ensino e 1,60 ± 1,16 para atividades de pesquisa. A frequência média de solicitação de exames foi 3,03 ± 1,08 para a radiografia simples, 1,73 ± 1,22 para a contrastada e 2,48 ± 1,14 para a TC. A média das notas foi 6,77 ± 1,04, variando de 3,81 a 9,52. Os médicos participantes foram questionados quanto aos seus conhecimentos gerais (Tabelas 3 e 4) sobre radiação e, conforme mostra a Tabela 3, 45% (n = 54) indicaram a ressonância magnética (RM) e 2,5% (n = 3) a ultrassonografia (US) como métodos de imagem que utilizam radiação ionizante. Os participantes também foram abordados quanto aos princípios de otimização (Tabela 5) e diversos aspectos relacionados à radioproteção (Tabelas 6, 7 e 8). 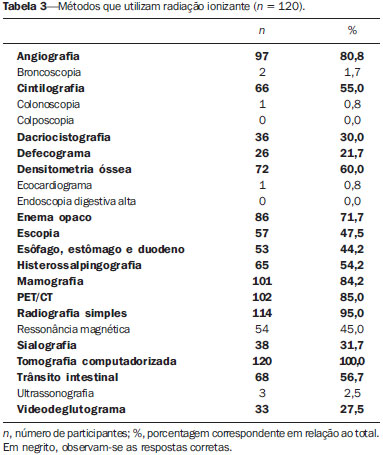   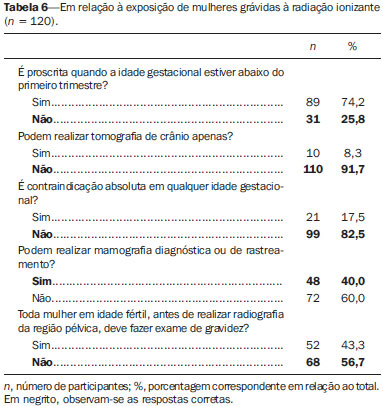 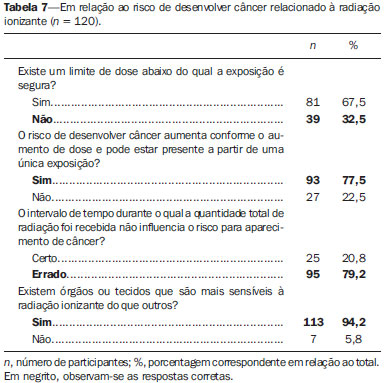 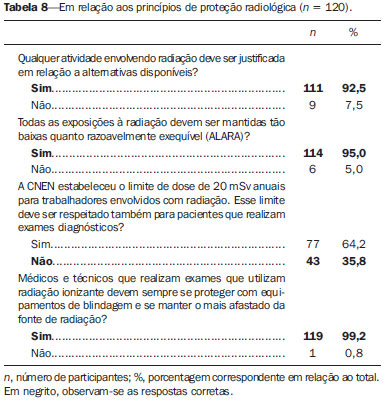 Comparando as especialidades médicas, verificamos que o conhecimento sobre radiação ionizante é maior nas especialidades cirúrgicas, porém sem diferenças significativas, com exceção da questão sobre exposição em grávidas. A média das notas (6,33 ± 2,15) das especialidades cirúrgicas em relação a essa questão foi estatisticamente superior à média (5,53 ± 2,22) das especialidades clínicas (p = 0,047). Trinta e um médicos (25,8%) de especialidades cirúrgicas responderam corretamente que mulheres grávidas podem realizar mamografia diagnóstica ou de rastreamento em relação aos 17 (14,2%) clínicos (p = 0,015), e 41 (35,2%) dos médicos de especialidades cirúrgicas responderam corretamente que não há necessidade de toda mulher em idade fértil, antes de realizar radiografia da região pélvica, fazer exame de gravidez, em relação aos 27 (22,5%) clínicos (p = 0,016). Os médicos com maior média de frequência de participação em eventos de atualização profissional mostraram conhecimento sobre radiação ionizante estatisticamente superior aos demais, principalmente em relação aos acertos sobre quais métodos utilizam radiação ionizante, como dacriocistografia (p = 0,046), defecograma (p = 0,037), enema opaco (p = 0,047), esôfago, estômago e duodeno (p = 0,021), mamografia (p = 0,049), sialografia (p = 0,002), trânsito intestinal (p = 0,003) e videodeglutograma (p = 0,009). Dos 120 médicos participantes, 91,7% são frequentadores de reuniões clínicas, 83,3% participam de congressos, 85% de cursos da especialidade, 60,8% de atividades de ensino e 49,2% de atividades de pesquisa. A média das notas dos médicos que frequentam reuniões clínicas foi estatisticamente superior à dos que não frequentam (6,82 ± 1,03 versus 6,17 ± 0,98; p = 0,050), assim como a média daqueles que participam de atividades de ensino em relação à dos que não participam (6,92 ± 1,03 versus 6,54 ± 1,01; p = 0,047). O mesmo foi observado em relação à média das questões de conhecimentos gerais, tanto para médicos frequentadores de reuniões clínicas (6,81 ± 1,40 versus 5,64 ± 1,47; p = 0,013) como para as atividades de ensino (6,96 ± 1,32 versus 6,31 ± 1,53; p = 0,015). Dos 66 (55%) que tinham conhecimento que a RM é um exame que utiliza radiação não ionizante, 60 (50%) participam de congressos (p = 0,025). DISCUSSÃO A preocupação sobre o conhecimento que médicos não radiologistas têm sobre doses de radiação envolvidas em exames radiológicos é crescente na literatura e estudos prévios têm demonstrado que esse conhecimento é inadequado(511). O questionário aplicado não foi baseado em conceitos formais ou valores absolutos de dose de radiação ionizante, como a maioria dos estudos na literatura, mas em situações clínicas da prática diária. A partir dos dados obtidos, percebeu-se que o próprio conceito de radiação ionizante é insuficiente entre médicos não radiologistas, uma vez que 45% e 2,5% dos médicos responderam, respectivamente, que a RM e a US são métodos de imagem que utilizam radiação ionizante. Destaca-se a quantidade relativamente alta de médicos que marcaram a RM, uma vez que esse método se apresenta como ótima alternativa para reduzir a exposição à radiação ionizante em certos casos e, sem esse conhecimento, a utilização do método como alternativa pode estar prejudicada. Por não ter sido tratado, no questionário, de definições formais ou valores absolutos de dose de radiação, considerou-se que a média das notas foi relativamente alta (6,77 ± 1,04 [3,819,52]), sem diferença estatisticamente significante entre as especialidades clínicas e cirúrgicas. Das especialidades cirúrgicas, 31,7% eram da ginecologia e obstetrícia, o que pode ter contribuído para o maior acerto das questões relacionadas à exposição de grávidas, que foi estatisticamente significante (p = 0,047). Existe correlação estatisticamente significante entre atualização profissional e acertos em partes do questionário, bem como da maior média das notas dos médicos que frequentam reuniões clínicas (p = 0,050) e participam de atividades de ensino (p = 0,047). Faz parte da formação acadêmica do radiologista conhecimentos sobre física médica e radiação ionizante. Para as demais especialidades aqui avaliadas, percebeu-se que grande parte desse conhecimento vem através de participação em reuniões clínicas multidisciplinares, congressos e atividades de ensino e pesquisa. O tempo de exercício da profissão e a frequência de solicitação de exames não mostraram correlações significativas. Embora a maioria dos que responderam o questionário o fez prontamente, outros devolveram após alguns dias, o que permitiu que as respostas fossem pesquisadas em outras fontes. Isso pode ser considerado um viés do método. Além disso, houve dificuldade em recuperar questionários entregues e de aplicar o questionário a um maior número de médicos, provavelmente pelo fato de o questionário avaliar conhecimento sobre um tema ainda pouco explorado formalmente. Radiação ionizante são ondas eletromagnéticas que, ao interagirem com a matéria, desencadeiam uma série de ionizações, transferindo energia aos átomos e moléculas presentes no campo irradiado e promovendo, assim, alterações físico-químicas intracelulares(3). A quantidade de energia (em Joule) depositada pela radiação na matéria por unidade de massa (em quilograma) refere-se ao conceito de "dose absorvida", cuja unidade, pelo sistema internacional de medidas, é o gray (Gy). O conceito de dose absorvida é adotado para qualquer tipo de radiação ionizante e não somente para raios X. Diferentes tipos de radiação ionizante promovem diferentes efeitos biológicos. Para o uso em exames radiológicos, o conceito mais apropriado é de "dose equivalente", que leva em consideração o tipo de radiação envolvida na exposição, através de um fator de correção aplicado ao valor da dose absorvida. A grandeza utilizada para a dose equivalente é o sievert (Sv). Para os raios X, o fator de correção é igual a 1 e, portanto, 1 Gy é numericamente igual a 1 Sv(3,12). Os efeitos biológicos provocados pela radiação ionizante de alta energia podem ser divididos em determinísticos ou estocásticos. Os efeitos determinísticos, ou reações teciduais, são característicos de altas doses e dependem diretamente dessa exposição, como a morte celular (por exemplo, de células malignas submetidas a radioterapia), as queimaduras de pele, a esterilidade ou a ocorrência de cataratas(13,14). Para doses baixas, os riscos são primariamente de efeitos estocásticos (ou aleatórios), que são aqueles não aparentes e que se manifestam após meses ou anos da exposição à radiação, não permitindo estabelecer claramente uma relação de "causa e efeito", apenas uma probabilidade de ocorrência, que é proporcional à dose. Os efeitos estocásticos mais relevantes são a mutação e a carcinogênese(3,14,15). Considera-se que, para os efeitos estocásticos, existe um componente linear de dose-resposta, sem um limite abaixo do qual a exposição é segura, ou seja, qualquer dose de radiação tem probabilidade de provocar mutação ou câncer(15). É baseado nisso que diversos modelos matemáticos são usados para extrapolar a experiência dos japoneses sobreviventes da bomba atômica (expostos a moderadas e altas doses de radiação) e estimar os riscos provocados por baixas doses de radiação ionizante. A maioria dos estudos que estimam risco populacional é baseada no estudo de expectativa de vida (life span study) desses sobreviventes(1618). Entretanto, evidência de excesso de risco de câncer fatal em pessoas expostas à radiação de alta energia também vem de outros tipos de estudos, como populações expostas a radiação de origem médica (por exemplo: estudos com tratamentos radioterápicos), exposição ocupacional, exposição ambiental(15). Em 2001, Brenner et al.(19) concluíram que pode haver até 500 casos a mais de câncer fatal relacionados a exames de TC realizados na população pediátrica anualmente nos Estados Unidos, a partir de estimativas do número de exames realizados e de um protocolo de TC abdominal único, levando a praticamente 1 caso de câncer fatal para cada 1.000 tomografias realizadas em crianças. Posteriormente, em 2005, o comitê dos "Efeitos Biológicos da Radiação Ionizante" conduziu extensa revisão da literatura e desenvolveu modelos de projeção de risco para a população americana(15). Várias críticas a essas abordagens são possíveis, como assumir que o modelo linear (ou quadrático) de exposição à radiação é o mais adequado para estimar os riscos relacionados, generalizar a exposição de uma TC regional como equivalente à de corpo inteiro, não considerar diferenças entre exposição fracionada e única, além de interpretação variada das informações epidemiológicas usadas para as conclusões sobre risco de câncer(20). Apesar das dificuldades técnicas inerentes às tentativas de quantificação deste risco, as implicações para a saúde pública devem ser consideradas. Mesmo pequenos aumentos no risco de câncer, quando aplicados a um grande número de indivíduos, podem resultar em um problema de saúde pública(11). Um estudo australiano com 680.211 pessoas expostas a baixa dose de radiação ionizante em exames de TC, durante a infância e a adolescência, avaliou o risco de desenvolver câncer em pessoas expostas a exames de tomografia, comparado ao risco de indivíduos não expostos. Esse estudo utilizou comparação entre grupos para estimar o risco e os autores observaram que a incidência geral de câncer no grupo de pessoas expostas foi 24% maior do que a das não expostas. Foi verificado um aumento de 1,6% no risco de câncer para cada TC adicional e esse risco foi maior em idades menores. A incidência absoluta para todos os cânceres combinados foi 9,38 por 100.000 pessoas/ano. A dose efetiva por exame foi estimada em 4,5 mSv(21). Para doses de radiação acima de 100 mSv, relativas a exposição aguda ou prolongada, há pouco questionamento sobre as consequências deletérias em humanos. Doses entre 50100 mSv (exposição prolongada) ou entre 1050 mSv (exposição aguda) são associadas ao aumento de risco de alguns tipos de cânceres, a partir de estudos epidemiológicos(22). A exposição média anual dos seres humanos à radiação natural (elementos radioativos presentes na natureza) é de 3 mSv(14). A maioria dos exames radiológicos produz doses de radiação que variam entre 0,01 mSv e 30 mSv. Apesar da grande variação, a média reportada na literatura da dose de radiografias de tórax (frente e perfil), por exemplo, é de 0,1 mSv, e para a TC de tórax é de 7 mSv, ou seja, uma TC de tórax equivale a cerca de 70 radiografias de frente e perfil do tórax(23). No Brasil, a Comissão Nacional de Energia Nuclear (CNEN) estabelece três princípios básicos de radioproteção: justificação, otimização e limitação de doses individuais. O princípio da justificação afirma que qualquer atividade envolvendo radiação deve ser justificada em relação a outras alternativas e produzir um benefício líquido positivo para a sociedade. O princípio da otimização estabelece que todas as exposições devem ser mantidas tão baixas quanto razoavelmente exequíveis (ALARA). O último princípio impõe que as doses individuais de trabalhadores e de indivíduos do público não devem exceder os limites anuais de doses estabelecidos pela CNEN(24). O princípio ALARA é fortemente aprovado pela Sociedade de Radiologia Pediátrica dos Estados Unidos, particularmente para a TC. Os métodos de imagens atuais devem ser otimizados para reduzir a radiação em pacientes pediátricos(25), os quais podem ser até dez vezes mais radiossensíveis que os adultos. Para se limitar as doses segundo esse princípio, duas abordagens são necessárias: a primeira relacionada ao equipamento em si, cujo desenho deve ser otimizado para redução da dose, e a segunda relacionada à correta operação deste equipamento por pessoas treinadas(26). Podemos discutir aqui, também, a atitude frente a um exame cuja qualidade de imagem não esteja perfeita, porém já tenha sido possível sanar a dúvida clínica pelas imagens obtidas. Nesta situação, não é recomendável repetir o exame buscando melhores imagens se estas não trarão informações relevantes. Os efeitos biológicos da radiação ionizante para o feto, em gestantes expostas à radiação ionizante, podem ser diversos, como óbito intrauterino, malformações, distúrbios de crescimento e desenvolvimento e efeitos mutagênicos e carcinogênicos(27). A ocorrência desses efeitos depende da dose de radiação absorvida e da idade gestacional(28). O Colégio Americano de Obstetras e Ginecologistas(29) afirma que o risco para o feto em exposições com doses menores que 50 mGy é mínimo. Para dose de 100 mGy, o aumento do risco de malformações ou câncer infantil combinado, acima da incidência populacional, é de cerca de 1%. Radiografias (incluindo mamografia), fluoroscopia e TC de outras áreas que não o abdome e a pelve expõem o feto a mínima dose de radiação. Quando incluem a região abdomino-pélvica, esses exames raramente excedem 25 mGy. O risco absoluto de efeitos ao feto é pequeno para doses de até 100 mGy e mínimo para doses menores que 50 mGy. Os efeitos mais graves citados têm probabilidade maior de ocorrência para doses maiores que 100 mGy(14). A TC não é proscrita em gestantes, em especial em algumas situações clínicas como politrauma ou tromboembolismo pulmonar. Sempre que possível, deve-se priorizar métodos diagnósticos reconhecidamente inócuos ao feto, como US e RM(14). CONCLUSÃO Para que os médicos assistentes possam solicitar exames radiológicos ponderando o risco em relação ao beneficio, é necessário que tenham conhecimento sobre radiação ionizante e seus riscos. Se esse conhecimento for inadequado, pacientes podem ser investigados mais vezes e por métodos que utilizam maior dose de radiação do que o necessário. Reuniões clínicas multidisciplinares e atividades de ensino são importantes formas de disseminar informações sobre radiação ionizante, e a radiologia, especialidade que recebe treinamento formal sobre o assunto, tem papel fundamental nessa conscientização. REFERÊNCIAS 1. Mettler FA Jr, Bhargavan M, Faulkner K, et al. Radiologic and nuclear medicine studies in the United States and worldwide: frequency, radiation dose, and comparison with other radiation sources 1950-2007. Radiology. 2009;253:52031. 2. Divrik Gökçe S, Gökçe E, Coskun M. Radiology residents' awareness about ionizing radiation doses in imaging studies and their cancer risk during radiological examinations. Korean J Radiol. 2012;13:2029. 3. Biral AR. Radiações ionizantes para médicos, físicos e leigos. Florianópolis, SC: Insular; 2002. 4. Borgen L, Stranden E, Espeland A. Clinicians' justification of imaging: do radiation issues play a role? Insights Imaging. 2010;1:193200. 5. Thomas KE, Parnell-Parmley JE, Haidar S, et al. Assessment of radiation dose awareness among pediatricians. Pediatr Radiol. 2006;36:82332. 6. Soye JA, Paterson A. A survey of awareness of radiation dose among health professionals in Northern Ireland. Br J Radiol. 2008;81:7259. 7. Arslanoglu A, Bilgin S, Kubal Z, et al. Doctors' and intern doctors' knowledge about patients' ionizing radiation exposure doses during common radiological examinations. Diagn Interv Radiol. 2007;13:535. 8. Jacob K, Vivian G, Steel JR. X-ray dose training: are we exposed to enough? Clin Radiol. 2004;59:92834. 9. Lee CI, Haims AH, Monico EP, et al. Diagnostic CT scans: assessment of patient, physician, and radiologist awareness of radiation dose and possible risks. Radiology. 2004;231:3938. 10. Quinn AD, Taylor CG, Sabharwal T, et al. Radiation protection awareness in non-radiologists. Br J Radiol. 1997;70:1026. 11. Rice HE, Frush DP, Harker MJ, et al. Peer assessment of pediatric surgeons for potential risks of radiation exposure from computed tomography scans. J Pediatr Surg. 2007;42:115764. 12. Amis ES Jr, Butler PF, Applegate KE, et al. American College of Radiology white paper on radiation dose in medicine. J Am Coll Radiol. 2007;4:27284. 13. Prasad KN, Cole WC, Hasse GM. Health risks of low dose ionizing radiation in humans: a review. Exp Biol Med (Maywood). 2004;229:37882. 14. D'Ippolito G, Medeiros RB. Exames radiológicos na gestação. Radiol Bras. 2005;38:44750. 15. Little MP, Wakeford R, Tawn EJ, et al. Risks associated with low doses and low dose rates of ionizing radiation: why linearity may be (almost) the best we can do. Radiology. 2009;251:612. 16. Committee to Assess Health Risks from Exposure to Low Levels of Ionizing Radiation. Health risks from exposure to low levels of ionizing radiation: BEIR VII Phase 2 (2006). Washington, DC: The National Academies Press; 2006. 17. The 2007 Recommendations of the International Commission on Radiological Protection. ICRP Publication 103. Ann ICRP. 2007;37:1332. 18. United Nations Scientific Committee on the Effects of Atomic Radiation. Effects of ionizing radiation. UNSCEAR 2006 Report, Volume 1 Report to the General Assembly, with Scientific Annexes A and B. New York, NY: United Nations; 2008. 19. Brenner DJ, Elliston CD, Hall EJ, et al. Estimated risks of radiation-induced fatal cancer from pediatric CT. AJR Am J Roentgenol. 2001;176:28996. 20. Cohen BL. Cancer risk from low-level radiation. AJR Am J Roentgenol. 2002;179:113743. 21. Mathews JD, Forsythe AV, Brady Z, et al. Cancer risk in 680,000 people exposed to computed tomography scans in childhood or adolescence: data linkage study of 11 million Australians. BMJ. 2013;346:f2360. 22. Brenner DJ, Doll R, Goodhead DT, et al. Cancer risks attributable to low doses of ionizing radiation: assessing what we really know. Proc Natl Acad Sci U S A. 2003;100:137616. 23. Mettler FA Jr, Huda W, Yoshizumi TT, et al. Effective doses in radiology and diagnostic nuclear medicine: a catalog. Radiology. 2008;248:25463. 24. Tauhata L, Salati IPA, Di Prinzio R, et al. Radioproteção e dosimetria: fundamentos. Rio de Janeiro, RJ: IRD/CNEN; 2003. 25. Kleinerman RA. Cancer risks following diagnostic and therapeutic radiation exposure in children. Pediatr Radiol. 2006;36 Suppl 2:1215. 26. Strauss KJ, Kaste SC. The ALARA (as low as reasonably achievable) concept in pediatric interventional and fluoroscopic imaging: striving to keep radiation doses as low as possible during fluoroscopy of pediatric patients a white paper executive summary. Pediatr Radiol. 2006;36 Suppl 2:1102. 27. Brent RL. The effect of embryonic and fetal exposure to x-ray, microwaves, and ultrasound: counseling the pregnant and nonpregnant patient about these risks. Semin Oncol. 1989;16:34768. 28. McCollough CH, Schueler BA, Atwell TD, et al. Radiation exposure and pregnancy: when should we be concerned? Radiographics. 2007;27:90917. 29. ACOG Committee on Obstetric Practice. ACOG Committee Opinion. Number 299, September 2004 (replaces No. 158, September 1995). Guidelines for diagnostic imaging during pregnancy. Obstet Gynecol. 2004;104:64751. 1. Médica do Hospital Santa Helena, Santo André, SP, Brasil 2. Professora e Diretora Acadêmica Adjunta da Escola de Medicina da Universidade Anhembi Morumbi, Doutora do Departamento de Obstetrícia e Ginecologia da Faculdade de Medicina da Universidade de São Paulo (FMUSP), São Paulo, SP, Brasil 3. Professora Coordenadora de Suporte ao Ensino e à Pesquisa do Departamento de Diagnóstico por Imagem da Escola Paulista de Medicina da Universidade Federal de São Paulo (EPM-Unifesp), São Paulo, SP, Brasil 4. Professor de Morfologia e de Radiologia e Diagnóstico por Imagem da Escola de Medicina da Universidade Anhembi Morumbi, Médico Radiologista Pediátrico e Pós-graduando do Departamento de Diagnóstico por Imagem da Escola Paulista de Medicina da Universidade Federal de São Paulo (EPM-Unifesp), São Paulo, SP, Brasil Endereço para correspondência: Dr. Rodrigo Regacini Universidade Anhembi Morumbi Coordenação de Medicina Rua Dr. Almeida Lima, 1134, Brás São Paulo, SP, Brasil, 03164-000 E-mail: regacini@gmail.com Recebido para publicação em 25/6/2013. Aceito, após revisão, em 6/2/2014. Trabalho realizado na Escola de Medicina da Universidade Anhembi Morumbi, São Paulo, SP, Brasil. |
|
Av. Paulista, 37 - 7° andar - Conj. 71 - CEP 01311-902 - São Paulo - SP - Brazil - Phone: (11) 3372-4544 - Fax: (11) 3372-4554