Radiologia Brasileira - Publicação Científica Oficial do Colégio Brasileiro de Radiologia
AMB - Associação Médica Brasileira CNA - Comissão Nacional de Acreditação
 Vol. 46 nº 4 - Jul. / Ago. of 2013
Vol. 46 nº 4 - Jul. / Ago. of 2013
|
ARTIGO ORIGINAL
|
|
|
|
|
Autho(rs): Danilo Manuel Cerqueira Costa1; Priscila Silveira Salvadori1; Rodrigo da Fonseca Monjardim1; Elisa Almeida Sathler Bretas2; Lucas Rios Torres2; Rogerio Pedreschi Caldana3; David Carlos Shigueoka4; Regina Bitelli Medeiros5; Giuseppe D'Ippolito6 |
|
|
Descritores: Tomografia computadorizada; Radiação ionizante; Abdome; Meio de contraste. |
|
|
Resumo: INTRODUÇÃO
Os exames radiológicos representam uma das principais fontes de exposição de indivíduos a radiações ionizantes de origem artificial(1). Destacando-se neste contexto, a tomografia computadorizada (TC) representa uma das mais importantes técnicas radiológicas para aplicações médicas, apresentando um aumento significativo no número de exames nas últimas décadas(2). Como consequência da disseminação desta técnica na prática médica, tem-se observado um aumento expressivo na dose de radiação a que estão expostos os pacientes que necessitam de exames diagnósticos(1). Atualmente, a TC responde por pouco mais de 15% do número de exames de diagnóstico por imagem e por mais de 75% do total da radiação proveniente de exames de imagens à qual a população é exposta(3). Os riscos associados à radiação ionizante são proporcionais à exposição(4). Portanto, todo exame diagnóstico deveria ser realizado com uma indicação clínica precisa e com doses de radiação tão reduzidas quanto razoavelmente exequível, sem comprometer a qualidade diagnóstica(5,6). Numerosos estudos têm sido desenvolvidos no sentido de reduzirem a dose de radiação em exames de TC, adotando as mais diversas estratégias(7,8). Entre estas, a supressão de algumas das fases do estudo parece ser uma maneira prática e segura, desde que se garanta a confiabilidade e a acurácia diagnóstica do exame(9). Atualmente, há uma grande variedade de protocolos específicos utilizados em TC de abdome para as mais diversas suspeitas clínicas(10). A maioria destes utiliza a fase sem o meio de contraste intravenoso e que precede as fases com o meio de contraste intravenoso. Apesar de amplamente e universalmente adotados em função de determinadas indicações clínicas, o uso destes protocolos tem implicações relacionadas à dose de radiação, ao tempo de exame e ao consumo do tubo de raios X, e somente seria justificado se agregasse informações complementares indispensáveis para estabelecer um diagnóstico preciso, interferindo, assim, positivamente na conduta e prognóstico do paciente(9). Os protocolos de exame de TC de abdome podem conter até quatro ou mais fases. Cada uma destas fases tem objetivos específicos e que, isoladamente ou em conjunto, permitem estabelecer diagnósticos que aumentam a sensibilidade e a acurácia do método. Por outro lado, não está claro o peso específico de cada uma destas fases de aquisição do exame tomográfico nas principais indicações clínicas e notadamente do valor da fase sem contraste neste contexto. A avaliação da utilidade desta fase no estudo dos órgãos abdominais abriria a oportunidade de suprimi-la em determinadas situações clínicas, reduzindo, assim, a dose de radiação absorvida pelo paciente e os riscos potenciais inerentes ao método. Desta forma, o objetivo deste estudo é avaliar a necessidade da fase sem contraste nos diversos protocolos de TC de abdome e o seu impacto no diagnóstico. MATERIAIS E MÉTODOS O estudo foi aprovado pelo Comitê de Ética em Pesquisa da Escola Paulista de Medicina Universidade Federal de São Paulo (EPM-Unifesp), com dispensa do uso de termo de consentimento informado por se tratar de estudo retrospectivo. No período de agosto de 2011 a novembro de 2011 foi realizado estudo retrospectivo, transversal e observacional, no qual foram avaliados 244 exames consecutivos de TC de abdome. Destes, 107 (43,8%) pacientes eram do sexo masculino e 137 (56,2%), do sexo feminino. A média de idade foi 66,2 anos, variando entre 18 e 88 anos. Do total de exames, 35,5% vieram de pacientes do pronto-socorro, 30,2% de pacientes internados e 34,2% de pacientes ambulatoriais. Os critérios de inclusão foram pacientes maiores de 18 anos com solicitação espontânea de TC de abdome com indicação do uso de meio de contraste por via intravenosa. Os critérios de exclusão foram pacientes menores de 18 anos, indicação de protocolo de TC de abdome sem o meio de contraste ou com contraindicação ao meio de contraste iodado. Além disso, foram excluídos do trabalho pacientes cuja indicação para realização do exame era pesquisa de hematúria, haja vista a existência de embasamento teórico bem estabelecido na literatura advogando a necessidade da fase sem meio de contraste nestes casos(11,12). Todos os exames foram realizados em aparelho de TC equipado com múltiplos detectores, modelo Brilliance 64® (Philips Medical Systems; Best, Holanda), seguindo-se protocolos de estudo que constam do manual de rotina de procedimentos do setor de TC do Departamento de Diagnóstico por Imagem da EPM-Unifesp (http://ddi.unifesp.br/medicos-e-profissionais-da-saude/193/exames/). A injeção intravenosa do meio de contraste ocorreu por meio de bomba injetora automática, na velocidade de 34 ml/s, no volume de 1,52 ml/kg de peso, dependendo da concentração de iodo e com volume máximo de 150 ml. O tempo de disparo para as diversas fases de contrastação (arterial, portal e equilíbrio) foi estabelecido a partir de rastreamento automático do pico do fluxo de contraste na aorta. Os parâmetros técnicos utilizados foram: a) colimação de 64 × 0,625 mm; b) 120 kVp; c) mAs estabelecido em função da modulação automática da dose de radiação; d) pitch de 0,891; e) espessura de reconstrução de 3,0 mm. Após a injeção do meio de contraste, as imagens foram obtidas nas fases de contrastação arterial, portal e equilíbrio (respectivamente, entre 1530 segundos, 6080 segundos e 35 minutos após o início da administração do meio de contraste), de acordo com a indicação clínica e conforme o protocolo de exames do serviço. O meio de contraste administrado por via oral ou por via retal foi utilizado quando previsto pelo protocolo institucional de exame. A dose de radiação foi controlada mediante modulação automática da dose, disponível no equipamento de TC e expressa pelo dose length product (DLP) em mGy. O DLP representa a dose de radiação de um corte de TC multiplicado pela extensão do estudo e é medido em mGy/cm. A dose de radiação efetiva (estima o risco total de indução de efeitos estocásticos decorrentes da exposição à radiação em um órgão irradiado) pode ser calculada multiplicando-se o DLP por um fator de correção em função da região anatômica estudada. O fator de correção é utilizado para cálculo da dose efetiva (expressa em mSv), e em estudos tomográficos da região abdominal varia de 0,015 a 0,018(13). Para efeito de cálculo, utilizamos neste estudo um fator de correção de 0,015. O resultado obtido a partir deste cálculo não é o valor exato da radiação estimada, mas pode ser utilizado como valor de referência em um determinado serviço de TC, uma vez que existe grande dificuldade prática em se medir a dose exata por paciente, decorrente de uma ampla quantidade de variáveis envolvidas no cálculo, inerentes ao paciente (por exemplo: índice de massa corpórea, circunferência abdominal, órgão irradiado) e aos fatores técnicos utilizados (por exemplo: kV, mAs, pitch)(14). Todos os exames foram interpretados em estação de trabalho Synapse® PACS/3D (FujiFilm; EUA) por um radiologista dentre os cinco que compunham a equipe, todos com experiência mínima de três anos em radiologia do abdome, que emitiram parecer baseado inicialmente apenas nas fases após a injeção do meio de contraste, sem avaliar a fase sem contraste (primeira análise), e em seguida combinando os achados de todas as fases realizadas, agregando-se na análise a fase sem contraste (segunda análise). Os examinadores tiveram, previamente, acesso às informações constantes no pedido médico do paciente e classificaram, na primeira e segunda análises, os diagnósticos tomográficos em principais e secundários, em função da sua prioridade e importância clínica para o paciente. Foi considerado diagnóstico principal o diretamente relacionado com a indicação clínica do exame ou que justificasse o quadro clínico do paciente. Os diagnósticos secundários foram estabelecidos por consenso entre os observadores e com base em dados da literatura(15). Ao final da cada avaliação, cada um dos cinco examinadores estabeleceu se houve mudança nos seus diagnósticos principais e secundários, entre a primeira e a segunda análise, ou seja, se a interpretação feita a partir da análise com a fase sem contraste modificou o diagnóstico, quando comparada à análise realizada sem esta. Análise estatística Calculou-se a frequência de mudança dos diagnósticos principais e secundários, de acordo com a indicação clínica, quando comparadas a primeira com a segunda análise. Foi utilizada a extensão do teste exato de Fisher para avaliar a modificação dos diagnósticos principais, considerando-se resultados com p < 0,05 como significantes. Quanto aos diagnósticos secundários, avaliou-se a proporção de casos alterados em relação ao número total de exames. RESULTADOS Foram avaliados 244 pacientes segundo as indicações clínicas, sendo elas: neoplasia, incluindo estadiamento, reestadiamento e pesquisa de tumor primário em 122 pacientes (50%); abdome agudo em 45 pacientes (18%); pesquisa de coleção intracavitária em 38 pacientes (15%); pesquisa de carcinoma hepatocelular (CHC) em 19 pacientes (7%), entre outras. Dos 45 pacientes com indicação clínica de abdome agudo, 71% foram do subtipo inflamatório, 14% perfurativo, 5% obstrutivo, 5% hemorrágico e 5% vascular. Os protocolos direcionados para pesquisa de nódulo de adrenal, trauma e pesquisa de corpo estranho, classificados como outros, apesar de também serem avaliados em relação ao diagnóstico principal, não receberam tratamento estatístico por apresentarem número de pacientes insuficiente. Neste grupo também não houve mudança no diagnóstico principal. A média de radiação por fase foi 835 mGy/cm (DLP), correspondendo a uma dose efetiva estimada em 12,5 mSv por fase. Dos 122 pacientes cuja indicação clínica foi neoplasia, apenas um (0,8%) teve o seu diagnóstico modificado após a leitura da fase sem o meio de contraste (segunda análise), sem significância estatística (p > 0,999). Os protocolos direcionados para as indicações clínicas de abdome agudo, pesquisa de coleção intracavitária e pesquisa de CHC não apresentaram nenhuma mudança no diagnóstico principal. Dos 244 pacientes, 35 (14%) tiveram seus diagnósticos secundários modificados para as diversas indicações clínicas, entre os quais: a) nefrolitíase (25 pacientes, 10%); b) esteatose (7 pacientes, 3%); c) colelitíase (1 paciente, 0,3%); d) nódulo de adrenal (2 pacientes, 0,7%). DISCUSSÃO Nos últimos anos tem-se verificado uma utilização crescente de exames médicos por TC. Esta disseminação da utilização da TC contribui para um aumento da exposição de pacientes a doses significativas de radiações ionizantes, cujos potenciais efeitos nocivos e deletérios para a saúde não podem ser ignorados ou subestimados. O binômio risco-benefício decorrente de tal exposição deve ser cuidadosamente avaliado à luz dos princípios da proteção radiológica dos pacientes mediante avaliação e otimização dos protocolos e práticas clínicas(2,3,5). Muitos estudos têm sido desenvolvidos no sentido de reduzirem a dose de radiação em exames de TC abdominal, adotando as mais diversas estratégias(9,1618). Alguns autores têm descrito que a acurácia diagnóstica dos exames de imagem para determinadas doenças não sofre prejuízos ao se suprimir uma ou mais fases do exame. Em 2004, Imbriaco et al.(18), ao avaliarem pacientes com suspeita de neoplasia pancreática, demonstraram que o uso de uma única fase pós-contraste em TC multi-slice é uma técnica eficaz para o diagnóstico e estadiamento deste tumor. Em 2005, Iannaccone et al.(8) descreveram que o uso combinado das fases arterial, portal e equilíbrio apresentam sensibilidade e valor preditivo positivo de 92,8% e 97,3% para detecção de CHC em pacientes com cirrose, concluindo que a fase sem contraste não apresenta valor agregado que justifique a sua utilização para a avaliação destes tumores. Em 2008, Leite et al.(9) avaliaram 100 pacientes com indicação clínica indefinida ou em reestadiamento e estadiamento tumoral, demonstrando que o acréscimo da fase sem contraste não é imprescindível para a avaliação destas indicações. Outros autores, como Kim et al.(17), em 2010, concluíram, num estudo prospectivo cujo padrão ouro era a biópsia do fígado, que a fase sem contraste poderia ser dispensada na avaliação da esteatose hepática, utilizando-se no lugar a fase portal, com elevadas sensibilidade e especificidade. Tendo em vista esse tema atual e pouco consolidado, principalmente na literatura nacional, procuramos contribuir com outro enfoque, desenvolvendo um estudo no qual, em vez de focarmos determinada doença ou situação clínica, contemplamos uma ampla gama de indicações de exame na rotina de um serviço de TC, com a finalidade de avaliar o impacto da fase sem o meio de contraste intravenoso nos principais protocolos utilizados. No que se refere ao diagnóstico principal, a segunda análise agregou valor em apenas 1 dos 224 pacientes dos quatro grupos principais de indicações clínicas (pesquisa de tumor primário, suspeita de abdome agudo, pesquisa de coleção intracavitária e detecção de CHC); nos demais 20 (20/244) pacientes não houve nenhuma mudança no diagnóstico principal, após a segunda análise. O paciente que se beneficiou da segunda análise realizou o exame tomográfico para estadiamento de neoplasia de cólon. O diagnóstico inicial (após a primeira análise) indicava a presença de um nódulo renal indeterminado. O diagnóstico final (após a segunda análise) demonstrou tratar-se de um cisto de conteúdo denso, em razão da sua densidade intermediária na fase sem meio de contraste (52 UH) e ausência de realce nas fases pós-contraste intravenoso(19) (Figura 1). O restante do exame apresentava-se normal, de acordo com a avaliação do examinador e sem evidência de disseminação metastática da neoplasia colônica para outros órgãos. Apesar dessa mudança de diagnóstico ter sido considerada importante, seguem algumas considerações. 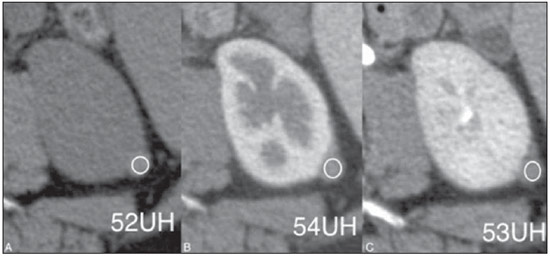 Figura 1. Alteração no diagnóstico principal. Cisto de conteúdo denso caracterizado na fase sem contraste (A), sem realce significativo nas fases portal (B) e de equilíbrio (C). Metástases de tumor de cólon para o rim é evento raro, e quando presente, a doença geralmente se encontra disseminada em outros órgãos(20,21), o que não foi observado no referido paciente e tornando pouco provável o diagnóstico de implante metastático renal, dentro deste contexto. Além disso, outra estratégia poderia ter sido utilizada para diferenciar uma lesão sólida renal de um cisto hiperdenso. Chung et al.(22) avaliaram 43 cistos renais com confirmação histopatológica e mostraram que a ausência de realce significativo do nódulo entre as diversas fases com contraste intravenoso é indicativa de lesão cística, mesmo quando não se dispõe da fase pré-contraste. Na análise do presente caso, o nódulo renal classificado como indeterminado na primeira análise apresentava densidade semelhante nas fases pós-contraste, contribuindo com a hipótese de tratar-se de um cisto. Com relação aos diagnósticos secundários, observamos algumas alterações que puderam ser mais bem caracterizadas na segunda análise (com o acréscimo da fase sem contraste). Em dois pacientes não oncológicos (exames com indicação para trauma e abdome agudo) foram identificados nódulos de adrenal menores que 1,5 cm, indeterminados na fase com meio de contraste, e compatíveis com adenomas pela medida de densidade obtida na fase sem meio de contraste. Nestes casos, quando a fase com meio de contraste não permite um diagnóstico preciso, preconiza-se que o paciente seja reconvocado para nova avaliação com uma fase sem meio de contraste e, se necessário, protocolo direcionado para estudo de nódulo de adrenal, não trazendo, portanto, impacto clínico direto(23). No entanto, é importante também considerar que, apesar de os nódulos de adrenal incidentais serem considerados de elevada importância clínica quando indeterminados(15), tem sido demonstrado que em pacientes não oncológicos a ocorrência de malignidade é extremamente rara neste grupo de lesões(24). Em relação à esteatose hepática, que não foi identificada na primeira análise em 7 dos 244 pacientes (3%), trabalhos recentes têm demonstrado que, utilizando fórmulas ou métodos de avaliação, a fase portal utilizada isoladamente apresenta acurácia semelhante à fase sem contraste para o diagnóstico de esteatose(17,25,26). No presente estudo, aplicando-se a fórmula proposta por Kim et al.(17), todos os 7 pacientes diagnosticados com esteatose pela análise da fase sem contraste (densidade do fígado inferior à do baço) teriam sido também diagnosticados por meio da análise isolada da fase portal (Figura 2). No entanto, a fórmula de Kim et al. é complexa e depende de múltiplas mensurações, o que torna o método pouco prático, apesar de apresentar elevada eficácia. Em estudo recente desenvolvido pelo nosso grupo tivemos oportunidade de testar este método de forma simplificada, obtendo bons resultados, com especificidade superior a 90%, reduzindo o número de mensurações e inserindo a fórmula proposta em uma planilha Microsoft Office Excel®, o que facilita o seu uso na prática diária(27). Apesar disso, por ser um método ainda pouco utilizado, sugerimos que na pesquisa de esteatose a fase sem contraste continue sendo a forma de avaliação utilizada. Lembramos, no entanto, que a ressonância magnética e mais recentemente o fibroscan têm sido os métodos advogados para este fim(28,29), tornando discutível a indicação da TC como ferramenta de escolha para o diagnóstico de esteatose hepática. 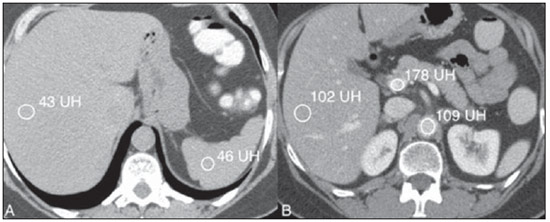 Figura 2. Mudança no diagnóstico secundário. A: Esteatose hepática diagnosticada na fase sem contraste pela menor atenuação do fígado (43 UH) em relação ao baço (46 UH). B: Mesmo caso com esteatose hepática diagnosticada retrospectivamente na fase portal com regiões de interesse no fígado, veia porta e aorta, usando a fórmula proposta por Kim et al. e com método de cálculo simplificado pelos autores(27). Em 25 pacientes foram identificados cálculos renais com o uso da fase sem contraste, todos com menos que 5 mm de diâmetro, não obstrutivos e encontrados em pacientes assintomáticos (Figura 3), sendo estes indícios favoráveis à adoção de conduta expectante(30,31). Além disso, ao reanalisar estes casos, manipulando e alterando a largura e o nível da janela ("janelamento") nas fases disponíveis do estudo, observamos que é possível aumentar a detecção de cálculos renais na fase arterial e portal. 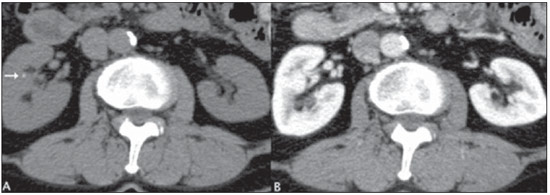 Figura 3. Mudança no diagnóstico secundário. Litíase renal (seta) diagnosticada apenas na segunda análise, com o acréscimo da fase sem contraste. A: Fase sem contraste. B: Fase portal. Outra modificação de diagnóstico secundário ocorreu em um paciente com colelitíase assintomática. Sabe-se que mesmo utilizando-se a fase sem contraste, a avaliação da colelitíase é limitada nos exames de TC, com sensibilidade variando entre 25% e 88%, sendo a ultrassonografia o exame de escolha para o estudo desta doença(32,33). É importante observar que apesar de advogarmos a supressão da fase sem contraste no abdome agudo, os protocolos de exame para dor na fossa ilíaca direita (na suspeita de apendicite) e na fossa ilíaca esquerda (na suspeita de diverticulite) são feitos no nosso serviço inicialmente sem contraste intravenoso, utilizando-se o meio de contraste por via intravenosa apenas em casos de dúvida diagnóstica(10). No nosso trabalho, número expressivo de pacientes oncológicos, com pesquisa de abdome agudo e de processo infeccioso intra-abdominal, se beneficiaria com a retirada da fase sem contraste, reduzindo a dose de radiação, sem impacto no seu diagnóstico ou conduta. Esta redução variou entre 25% e 33% da dose total, quando consideramos originalmente exames realizados com quatro e três fases de aquisição, respectivamente. Com qualquer protocolo utilizado (três ou quatro fases), observamos uma redução média por exame equivalente à dose efetiva de 12,5 mSv, decorrente da retirada da fase de aquisição tomográfica sem a injeção intravenosa do meio de contraste. O controle da dose de radiação por uma criteriosa utilização das diversas fases de aquisição em protocolos de exames de TC de abdome vem sendo objeto de estudo de diversos trabalhos recentemente publicados(34,35). O número de pacientes avaliados em pesquisa de CHC (19 pacientes) poderia ser maior, mas permitiu verificar, por meio de testes estatísticos, não haver impacto da retirada da fase sem contraste, como outros estudos já sugeriram(8). Acreditamos que trabalhos com amostra mais ampla de pacientes poderão validar e confirmar os nossos resultados iniciais. Como limitação do nosso trabalho podemos citar o amplo número de protocolos analisados e diversas indicações clínicas, o que levou a um número reduzido de pacientes em alguns grupos (por exemplo: estudos direcionados para nódulo de adrenal, pesquisa de corpo estranho e trauma), o que não permitiu uma análise estatística nestes casos. No entanto, o presente estudo buscou expressar, no período proposto, a rotina hospitalar habitual em exames de TC de abdome, justificando a baixa prevalência das indicações citadas. Outra limitação está relacionada ao fato de não termos medido a acurácia diagnóstica das duas análises, o que não permite aferir o impacto na eficácia do método ao se retirar a fase sem contraste. No entanto, para se medir a acurácia de um método diagnóstico é necessário utilizar um teste ou padrão de referência, o que não é disponível em grande parte das situações clínicas da prática diária e, portanto, não pôde ser utilizado na nossa pesquisa. Finalmente, outra crítica poderia estar relacionada ao fato de termos utilizado observadores experientes em TC abdominal. Ulteriores estudos, comparando os resultados obtidos pela análise de observadores com diversos níveis de treinamento, poderão esclarecer esta questão. CONCLUSÃO Com base na análise dos nossos resultados podemos concluir que a fase sem contraste intravenoso pode ser retirada nos protocolos de exames de TC de abdome direcionados para pesquisa de abdome agudo, pesquisa de coleção intracavitária, estadiamento e reestadiamento de neoplasia, bem como na pesquisa do CHC, sem perdas expressivas na capacidade diagnóstica do método. REFERÊNCIAS 1. Jessen KA, Panzer W, Shrimpton PC, et al. EUR 16262: European Guidelines on Quality Criteria for Computed Tomography. Luxembourg: Office for Official Publications of the European Communities; 2000. 2. Brenner DJ, Hall EJ. Computed tomography an increasing source of radiation exposure. N Engl J Med. 2007;357:227784. 3. Kalra MK, Maher MM, Toth TL, et al. Strategies for CT radiation dose optimization. Radiology. 2004;230:61928. 4. Wolbarst AB, Wiley AL Jr, Nemhauser JB, et al. Medical response to a major radiologic emergency: a primer for medical and public health practitioners. Radiology. 2010;254:66077. 5. No authors listed. 1990 Recommendations of the International Commission on Radiological Protection. Ann ICRP. 1991;21:1201. 6. McCollough CH, Guimarães L, Fletcher JG. In defense of body CT. AJR Am J Roentgenol. 2009;193:2839. 7. Meagher T, Sukumar VP, Collingwood J, et al. Low dose computed tomography in suspected acute renal colic. Clin Radiol. 2001;56:8736. 8. Iannaccone R, Laghi A, Catalano C, et al. Hepatocellular carcinoma: role of unenhanced and delayed phase multi-detector row helical CT in patients with cirrhosis. Radiology. 2005;234:4607. 9. Leite APK, Mattos LA, Pinto GADH, et al. O valor da fase sem contraste na tomografia computadorizada do abdome. Radiol Bras. 2008;41:28996. 10. D'Ippolito G, Nunes Jr JAT, Wolosker AMB, et al. O valor da tomografia computadorizada sem contraste na avaliação da região cecoapendicular normal. Radiol Bras. 1996;29:24751. 11. Kawashima A, Vrtiska TJ, LeRoy AJ, et al. CT urography. Radiographics. 2004;24 Suppl 1:S3554. 12. Joffe SA, Servaes S, Okon S, et al. Multi-detector row CT urography in the evaluation of hematuria. Radiographics. 2003;23:144156. 13. Huda W, Ogden KM, Khorasani MR. Converting dose-length product to effective dose at CT. Radiology. 2008;248:9951003. 14. Birnbaum S. Radiation protection in the era of helical CT: practical patient based programs for decreasing patient exposure. Semin Ultrasound CT MR. 2010;31:4652. 15. Yee J, Sadda S, Aslam R, et al. Extracolonic findings at CT colonography. Gastrointest Endosc Clin N Am. 2010;20:30522. 16. Dalmazo J, Elias J, J, Brocchi MAC, et al. Otimização da dose em exames de rotina em tomografia computadorizada: estudo de viabilidade em um hospital universitário. Radiol Bras. 2010;43:2418. 17. Kim DY, Park SH, Lee SS, et al. Contrast-enhanced computed tomography for the diagnosis of fatty liver: prospective study with same-day biopsy used as the reference standard. Eur Radiol. 2010;20:35966. 18. Imbriaco M, Megibow AJ, Ragozzino A, et al. Value of the single-phase technique in MDCT assessment of pancreatic tumors. AJR Am J Roentgenol. 2005;184:11117. 19. Bosniak MA. The use of the Bosniak classification system for renal cysts and cystic tumors. J Urol. 1997;157:18523. 20. Aksu G, Fayda M, Sakar B, et al. Colon cancer with isolated metastasis to the kidney at the time of initial diagnosis. Int J Gastrointest Cancer. 2003;34:737. 21. Kim AY, Ha HK, Seo BK, et al. CT of patients with right-sided colon cancer and distal ileal thickening. AJR Am J Roentgenol. 2000;175:143944. 22. Chung EP, Herts BR, Linnell G, et al. Analysis of changes in attenuation of proven renal cysts on different scanning phases of triphasic MDCT. AJR Am J Roentgenol. 2004;182:40510. 23. Korobkin M, Brodeur FJ, Francis IR, et al. CT time-attenuation washout curves of adrenal adenomas and nonadenomas. AJR Am J Roentgenol. 1998;170:74752. 24. Song JH, Chaudhry FS, Mayo-Smith WW. The incidental adrenal mass on CT: prevalence of adrenal disease in 1,049 consecutive adrenal masses in patients with no known malignancy. AJR Am J Roentgenol. 2008;190:11638. 25. Brunt EM. Pathology of fatty liver disease. Mod Pathol. 2007;20 Suppl 1:S408. 26. Lawrence DA, Oliva IB, Israel GM. Detection of hepatic steatosis on contrast-enhanced CT images: diagnostic accuracy of identification of areas of presumed focal fatty sparing. AJR Am J Roentgenol. 2012;199:447. 27. Monjardim RF, Costa DMC, Romano RFT, et al. Diagnóstico da esteatose hepática pela tomografia computadorizada de abdome com meio de contraste intravenoso. Radiol Bras. 2013;46:1348. 28. Qayyum A, Chen DM, Breiman RS, et al. Evaluation of diffuse liver steatosis by ultrasound, computed tomography, and magnetic resonance imaging: which modality is best? Clin Imaging. 2009;33:1105. 29. Ma X, Holalkere NS, Kambadakone RA, et al. Imaging-based quantification of hepatic fat: methods and clinical applications. Radiographics. 2009;29:125377. 30. Türk C, Knoll A, Petrik A, et al. Guidelines on urolithiasis. Update March 2011. Arnhem, The Netherlands: European Association of Urology (EAU); 2011. 31. Burgher A, Beman M, Holtzman JL, et al. Progression of nephrolithiasis: long-term outcomes with observation of asymptomatic calculi. J Endourol. 2004;18:5349. 32. Chan WC, Joe BN, Coakley FV, et al. Gallstone detection at CT in vitro: effect of peak voltage setting. Radiology. 2006;241:54653. 33. Bortoff GA, Chen MY, Ott DJ, et al. Gallbladder stones: imaging and intervention. Radiographics. 2000;20:75166. 34. D'Ippolito G, Braga FA, Resende MC, et al. Enterografia por tomografia computadorizada: uma avaliação de diferentes contrastes neutros. Radiol Bras. 2012;45:13943. 35. Parente DB. Contrastes orais neutros para enterografia por tomografia computadorizada. Radiol Bras. 2012;45(3):vvi. 1. Médicos Residentes do Departamento de Diagnóstico por Imagem da Escola Paulista de Medicina Universidade Federal de São Paulo (EPM-Unifesp), São Paulo, SP, Brasil 2. Pós-graduandos da Escola Paulista de Medicina Universidade Federal de São Paulo (EPM-Unifesp), Médicos Radiologistas do Hospital São Luiz, São Paulo, SP, Brasil 3. Doutor, Médico Assistente do Departamento de Diagnóstico por Imagem da Escola Paulista de Medicina Universidade Federal de São Paulo (EPM-Unifesp), São Paulo, SP, Brasil 4. Professor Adjunto do Departamento de Diagnóstico por Imagem da Escola Paulista de Medicina Universidade Federal de São Paulo (EPM-Unifesp), São Paulo, SP, Brasil 5. Professora Associada do Departamento de Diagnóstico por Imagem da Escola Paulista de Medicina Universidade Federal de São Paulo (EPM-Unifesp), São Paulo, SP, Brasil 6. Livre-docente, Professor Adjunto do Departamento de Diagnóstico por Imagem da Escola Paulista de Medicina Universidade Federal de São Paulo (EPM-Unifesp), São Paulo, SP, Brasil Endereço para correspondência: Dr. Giuseppe D'Ippolito Departamento de Diagnóstico por Imagem EPM-Unifesp Rua Napoleão de Barros, 800, Vila Clementino São Paulo, SP, Brasil, 04024-002 E-mail: giuseppe_dr@uol.com.br Recebido para publicação em 13/10/2012. Aceito, após revisão, em 10/5/2013 * Trabalho realizado no Departamento de Diagnóstico por Imagem da Escola Paulista de Medicina Universidade Federal de São Paulo (EPM-Unifesp), São Paulo, SP, Brasil. |
|
Av. Paulista, 37 - 7° andar - Conj. 71 - CEP 01311-902 - São Paulo - SP - Brazil - Phone: (11) 3372-4544 - Fax: (11) 3372-4554