Radiologia Brasileira - Publicação Científica Oficial do Colégio Brasileiro de Radiologia
AMB - Associação Médica Brasileira CNA - Comissão Nacional de Acreditação
 Vol. 45 nº 2 - Mar. / Abr. of 2012
Vol. 45 nº 2 - Mar. / Abr. of 2012
|
ARTIGO ORIGINAL
|
|
|
|
|
Autho(rs): Filipe Morais de Figueiredo1; Zenewton André da Silva Gama2 |
|
|
Descritores: Proteção radiológica; Melhoria da qualidade; Avaliação institucional; Garantia da qualidade dos cuidados de saúde. |
|
|
Resumo: INTRODUÇÃO
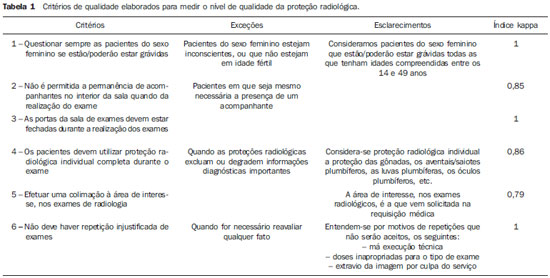
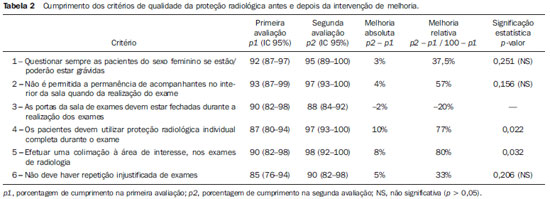
Um programa de gestão da qualidade pode ser designado como "o conjunto de elementos estruturais e atividades que têm como fim específico a melhoria contínua da qualidade"(1,2). A depender dos três pontos de partida do programa, podemos identificar três áreas de atividades diferentes dentro do programa de gestão, que são os ciclos de melhoria, o monitoramento e o planejamento da qualidade(1,2). Os ciclos de melhoria, uma dessas atividades possíveis de começar a implementação de um programa de gestão da qualidade, aproveitam os problemas de qualidade detectados para analisar e solucionar os mesmos(1,2). Um problema intrinsecamente relacionado com os serviços de radiologia relaciona-se com o fato de a população estar cada vez mais exposta a uma maior quantidade de radiação ionizante proveniente de exames de diagnóstico médico(3). Segundo o relatório do National Council on Radiation Protection and Measurements (NCRP), em 2006, a população norte-americana foi exposta a sete vezes mais radiação ionizante proveniente de procedimentos médicos do que no ano de 1980(3). De acordo com o relatório do Comitê Científico das Nações Unidas sobre os Efeitos da Radiação Atômica, em 2000, os pacientes eram expostos a cerca de 200 vezes mais radiação ionizante do que os trabalhadores de saúde, sendo que em alguns países esse número pode ser quase 500 vezes. Segundo a Organização Mundial da Saúde, pelo menos 3.000 pacientes foram afetados por incidentes com radiação ionizante durante atos médicos nos 30 anos anteriores a este relatório(4). De todas as técnicas de diagnóstico por imagem, a radiologia convencional é a que expõe o paciente a menores doses de radiação, durante um menor espaço de tempo, comparando com técnicas como a radiologia de intervenção ou a tomografia computadorizada( 5). Todavia, não se deve descurar qualquer procedimento que possa minimizar a dose de radiação ionizante a que se expõe o paciente(6), pelo que, quando da realização desses tipos de exames, o responsável pela exposição deve sempre seguir o princípio ALARA (As Low As Reasonably Achievable), ou seja, deve utilizar a menor dose de radiação, para obter o melhor resultado de diagnóstico(7). No serviço de radiologia há princípios básicos da proteção radiológica dos pacientes que permitem diminuir a dose de radiação ionizante a que são expostos(8), mas que nem sempre são cumpridos pelos profissionais. Assim, torna-se relevante a otimização dos procedimentos de trabalho, por estes influírem diretamente na qualidade e segurança da assistência aos pacientes(9). Algumas das principais medidas de proteção radiológica que podem/devem ser adotadas numa tentativa de minimizar os efeitos indesejáveis da radiação ionizante, e que muitas vezes, devido a diversos fatores, são alvo de esquecimento, são: a) fazer sempre uso de protetor de gônadas e saiote plumbífero nos pacientes, exceto quando tais blindagens excluam ou degradem informações diagnósticas importantes( 10); b) tentar que haja sempre uma repetição mínima de radiografias(4); c) efetuar colimação à área de interesse para o estudo( 9); d) otimizar fatores técnicos (tempo, mA e kV) para redução da dose, mantendo a qualidade radiográfica(3); e) evitar fazer exames durante a gestação(11). Devido a estes antecedentes, realizamos um ciclo de melhoria da proteção radiológica para os pacientes durante a realização dos exames em um serviço de radiologia. O objetivo geral do trabalho foi a maximização da proteção radiológica do paciente, recordando em simultâneo aos radiologistas a importância da proteção radiológica. Especificamente, os objetivos foram: avaliar a qualidade da proteção radiológica com base em critérios; identificar os problemas mais representativos, para orientar a sua solução; e avaliar a efetividade de uma intervenção dirigida a melhorar a qualidade inicial. MATERIAIS E MÉTODOS Desenho e âmbito do estudo O presente estudo trata-se de um ciclo de melhoria interno, que se caracteriza pela identificação e priorização de um problema da qualidade (proteção radiológica para os pacientes durante a realização dos exames radiológicos), pela sua análise, avaliação do nível da qualidade baseada em critérios, intervenção de melhoria e reavaliação de qualidade para comprovar a efetividade da intervenção aplicada. Este ciclo de melhoria foi realizado durante o ano de 2010 no Serviço de Radiologia da Unidade Funcional de Olhão, pertencente à Unidade de Recursos Assistenciais Partilhados do Agrupamento de Centros de Saúde (ACES) Central, que integra conjuntamente com a ACES do Barlavento e ACES do Sotavento a Administração Regional de Saúde do Algarve, localizados na Região do Algarve, Portugal. Neste serviço de radiologia, onde apenas se realizam exames de radiologia convencional, trabalham três radiologistas, embora possam vir radiologistas de outros serviços de radiologia do ACES Central, para garantirem o funcionamento deste. Desenvolvimento dos critérios de qualidade Depois de uma análise qualitativa das causas do problema da não realização da proteção radiológica adequada, mediante um diagrama de causa-efeito(12), um grupo de trabalho formado por três radiologistas desenvolveu requisitos ou critérios de qualidade relacionados com a proteção dos pacientes. A definição, as exceções e os esclarecimentos de cada um destes critérios estão apresentados na Tabela 1. Todos os critérios elaborados são relativos ao processo assistencial, visto que englobam as atividades ou os procedimentos empregados pelos profissionais de saúde para transformar os recursos em resultados. Ademais, tivemos a precaução de analisar a validade e confiabilidade dos critérios. As validades facial, de conteúdo e de critério de cada um dos critérios de qualidade foram consideradas adequadas e, em um estudo piloto, por meio de um desenho testretest (n = 30), identificamos que todos os critérios tinham uma confiabilidade (índice kappa) satisfatória. População e amostra A população alvo dos critérios foi todos os pacientes que se apresentavam no serviço para executarem exames, exceto para o critério 1, que se restringiu às pacientes do sexo feminino. Os parâmetros temporais da extração dos casos variaram, segundo os critérios, em uma semana (critérios 2, 3, 4 e 5), um mês (critério 1) e um quadrimestre (critério 6). A amostragem de todos os critérios foi aleatória sistemática, e o tamanho da amostra foi de 60 casos para cada critério. Coleta de dados Foram utilizadas diversas fontes de informação para recolher os dados relativos ao cumprimento dos critérios, a saber, revisão de processo clínico (critério 1), questionário aos pacientes (critério 2), observação dos procedimentos (critérios 3 e 4) e observação dos exames no console do tratamento da imagem (critérios 5 e 6). Em relação à temporalidade, a avaliação foi simultânea (concorrente) nos critérios 3 e 4, e retrospectiva nos critérios 1, 2, 5 e 6. A iniciativa de realizar esta avaliação partiu dos próprios profissionais, ou seja, foi interna, sendo que os responsáveis pela recolha dos dados foram os próprios profissionais do serviço, realizando uma avaliação cruzada, em que cada profissional avalia a atuação de outro. As duas avaliações foram separadas temporalmente por aproximadamente oito meses, período no qual foi implementada a intervenção de melhoria. Intervenção de melhoria Para a elaboração de um plano de intervenção para melhorar, recorreu-se a um método de planejamento participativo, que incluiu e implicou os radiologistas que estão relacionados com os processos que são objeto de melhoria. O conjunto de intervenções que surgiu da geração de ideias em grupo foi distribuído, através de um diagrama de afinidades, em três grupos de ações a serem implementadas: 1. Formação dos radiologistas: promovendo formações no âmbito de movimentação e transferência de pacientes, imobilização de crianças, proteção radiológica e interação com os pacientes. 2. Alteração das formas de registro: colocando na requisição quadradinhos SIM e NÃO, destinados a perguntar às pacientes do sexo feminino se estão/poderão estar grávidas. 3. Divulgação dos resultados: mediante a elaboração de um storyboard, para colocação do progresso das atividades à vista de todos, e ações de sensibilização para o acompanhamento dos resultados do estudo. Uma vez definido o que deveria ser feito para melhorar, decidiu-se utilizar dois instrumentos para nos assegurarmos e podermos supervisionar a implementação do plano de ação: o storyboard, utilizado para ir colocando o progresso das atividades à vista de todos; e o diagrama de Gantt, que é um gráfico que representa o tempo previsto de execução das ações, bem como os responsáveis pela execução de cada uma delas. Análise dos dados Na avaliação inicial e na reavaliação realizou-se o cálculo da estimativa pontual e por intervalo (95% de confiança) do nível de cumprimento dos critérios nas amostras aleatórias selecionadas. Para estimar a melhoria entre a reavaliação e a avaliação, calcularam-se as melhorias absoluta e relativa de cada um dos critérios. Para comprovar a significação estatística da melhoria detectada, realizou-se um teste de hipótese unilateral por meio do cálculo do valor de Z, considerando como hipótese nula a ausência de melhoria, que se rejeitava quando o p-valor era inferior a 0,05. Adicionalmente, elaborou-se uma representação gráfica dos principais defeitos de qualidade identificados nas duas avaliações. Para este efeito utilizou-se um gráfico de Pareto antes-depois, por ser uma representação gráfica completa e informativa( 2) que facilita a priorização de estratégias de intervenção. Numa fase inicial da construção do gráfico, elaborou-se uma tabela de frequências absolutas e relativas de não cumprimentos. Em seguida, construiu-se o gráfico de Pareto antes-depois num plano cartesiano com três eixos, em que o eixo central é o eixo das frequências absolutas, onde estão representados os valores das duas avaliações, e os eixos da esquerda e da direita passam a representar, respectivamente, a porcentagem relativa de não cumprimentos da primeira avaliação e a porcentagem relativa de não cumprimentos da reavaliação. As linhas desenhadas no gráfico representam a frequência acumulada de defeitos de qualidade em cada avaliação. RESULTADOS Nível basal de qualidade da proteção radiológica Na Tabela 2 podemos verificar que todos os seis critérios tiveram elevada porcentagem de cumprimento logo na primeira avaliação (mínimo = 85%; máximo = 93%). O critério com nível de cumprimento mais destacado foi o critério "Não é permitida a permanência de acompanhantes no interior da sala quando da realização do exame" (critério 2), que apresenta uma porcentagem de cumprimentos de 93% (IC 95%: 8799), seguido do critério "Questionar sempre as pacientes do sexo feminino se estão/poderão estar grávidas" (critério 1), que tem uma porcentagem de cumprimento de 92% (IC 95%: 8797). Análise dos defeitos da qualidade identificados e prioridades de intervenção No diagrama de Pareto antes-depois podemos observar e comparar os valores dos não cumprimentos correspondentes a cada um dos seis critérios, nas duas avaliações efetuadas. Também é possível identificar quais são os critérios mais problemáticos, denominados "poucos vitais" segundo o "princípio de Pareto"(3). Na primeira avaliação, um grupo de dois critérios (critérios 6 e 4) se destacou por representar 44,7% dos defeitos encontrados, dos 100% que representam todos os seis critérios incluídos no estudo, pelo que podemos considerar tais critérios como sendo os "poucos vitais" e que foram priorizados no nosso esforço para melhorar (tal como indicado, anteriormente, no tópico "Intervenção de melhoria"). Na segunda avaliação, pudemos verificar que os critérios 3 e 6 representam aproximadamente 62% dos casos de não cumprimentos verificados na reavaliação, ou seja, podemos considerar estes critérios como sendo os "poucos vitais" desta segunda avaliação, pelo que o planejamento de uma nova intervenção tem de ter em conta estes dois critérios, não descurando os outros, pois nesta reavaliação todos ainda apresentaram não cumprimentos. Reavaliação do nível de qualidade e efetividade da intervenção de melhoria Todos os seis critérios apresentaram elevada porcentagem de cumprimento na reavaliação (Tabela 2). Além disso, em termos absolutos, houve melhoria em todos os critérios, exceto no critério "As portas da sala de exames devem estar fechadas durante a realização dos exames" (critério 3), que apresenta um número maior de não cumprimentos na reavaliação do que na primeira avaliação. Todos os critérios que tiveram melhoria (critérios 1, 2, 4, 5 e 6) apresentam taxas de melhoria relativa acima dos 30% entre as duas avaliações. Em relação à significação estatística desta melhoria, os critérios "Os pacientes devem utilizar proteção radiológica individual completa durante o exame" e "Efetuar uma colimação à área de interesse, nos exames de radiologia" (critérios 4 e 5, respectivamente) apresentam um p-valor menor que 0,05, caracterizando uma melhoria estatisticamente significativa do nível de qualidade desses critérios. O restante dos critérios não alcançou melhoria estatisticamente significativa (Tabela 2). Segundo a Tabela 2 e Figura 1, podemos constatar que o conjunto dos seis critérios totaliza 21 não cumprimentos na segunda avaliação, 17 a menos que na primeira, que corresponde a uma melhoria absoluta de aproximadamente 45% entre as avaliações (corresponde à área marcada no gráfico da segunda avaliação). Contudo, em um resultado negativo, o critério 3 ("As portas da sala de exames devem estar fechadas durante a realização dos exames") apresenta mais não cumprimentos na reavaliação do que na primeira avaliação (melhoria absoluta = 2%). A significação estatística da piora não foi calculada, visto que foi priorizada a sensibilidade do teste da hipótese de melhoria, com o método de análise unilateral descrito na metodologia. 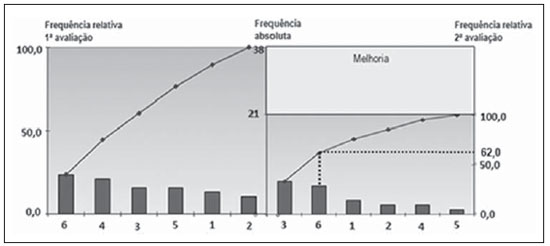 Figura 1. Gráfico de Pareto mostrando as frequências absoluta, relativa e acumulada de não cumprimentos antes e depois da intervenção. 1. Questionar sempre as pacientes do sexo feminino se estão/poderão estar grávidas. 2. Não é permitida a permanência de acompanhantes no interior da sala quando da realização do exame; 3. As portas da sala de exames devem estar fechadas durante a realização dos exames; 4. Os pacientes devem utilizar proteção radiológica individual completa durante o exame; 5. Efetuar uma colimação à área de interesse, nos exames de radiologia; Não deve haver repetição injustificada de exames. Os dois critérios que consideramos na primeira avaliação como sendo os "poucos vitais" os critérios 6 e 4, sobre os quais tiveram maior incidência as atividades de melhoria que foram implementadas na intervenção para melhorar tiveram uma redução destacada no número de não cumprimentos na reavaliação, sendo que o critério 4 teve uma melhoria relativa de 77%, enquanto o critério 6 teve uma melhoria relativa de 33%. Entretanto, o critério 6 ("Não haver repetição injustificada de exames"), embora apresente uma redução no número de não cumprimento entre as avaliações, nesta segunda avaliação ainda continua sendo o segundo critério que apresenta mais não cumprimentos (apenas superado pelo critério 3). DISCUSSÃO Os resultados obtidos neste ciclo de melhoria contribuem para a compreensão da efetividade dos ciclos de avaliação institucional da qualidade nos serviços de radiologia. Em geral, o método baseado no enfoque interno de gestão da qualidade foi efetivo para mudar atitudes dos profissionais e melhorar o nível de boas práticas de proteção radiológica. Embora a intervenção de melhoria planejada e implementada pelos profissionais do centro não tenha sido efetiva para solucionar totalmente as deficiências de proteção radiológica avaliadas, a consolidação da filosofia e estrutura de gestão da qualidade nesta instituição abriu as portas para a continuidade do mesmo ciclo avaliativo e para a avaliação e melhoria de outros problemas prioritários em busca da excelência. Durante a realização do ciclo de melhoria deste estudo utilizamos como critérios de qualidade ações que estão ao alcance dos profissionais, que visam à otimização da proteção radiológica dos pacientes e que devem sempre ser adotadas durante a realização de um exame radiológico, pelo que o ideal é que não haja não cumprimentos dos critérios que foram utilizados para o ciclo de melhoria deste estudo(10,13,14). No entanto, nos resultados do presente trabalho podemos verificar que houve não cumprimentos em todos os critérios, mesmo na reavaliação após a implementação de algumas estratégias de melhoria. O fato de na reavaliação haver um critério que teve maior número de não cumprimentos do que na primeira avaliação, e haver outros critérios em que a melhoria não teve significação estatística (critérios 1, 2 e 6), demonstra que as atividades de melhoria implementadas durante a intervenção para melhorar não surtiram o efeito ótimo para estes critérios. Tais fatos podem ter ficado a dever-se a equívocos que tenham ocorrido ao analisarem-se as causas do problema ou no planejamento e/ou implementação da intervenção. Assim sendo, podemos considerar importante a continuação do ciclo de avaliação, aperfeiçoando a análise das causas e o planejamento da intervenção, que são os passos chaves para alcançar a melhoria. Dar continuidade ao ciclo de melhoria nos permite também consolidar os processos, métodos e ferramentas utilizados para este tipo de atividades, num tema em que já há experiência, assim como permite fortalecer a melhoria conseguida no primeiro ciclo e tentar tornar essa melhoria sustentável(2,15). Quanto às dificuldades sentidas durante a realização do ciclo de melhoria, que podem ser semelhantes em outras instituições que realizem experiências similares a esta, o grupo de trabalho referiu algumas dificuldades na implementação e forma de utilização de algumas ferramentas e métodos usados na realização dessas atividades, fato pelo qual o ciclo de melhoria sofreu alguns atrasos. Possivelmente, isso ocorreu por ser o primeiro contato da maioria dos radiologistas implicados com atividades sistemáticas de melhoria da qualidade. Uma das fases em que se sentiram mais dificuldades foi na implementação das estratégias de melhoria adotadas após a primeira avaliação, na qual ocorreu um atraso relativamente aos prazos previstos no diagrama de Gantt feito inicialmente. Em positivo, e considerando que este ciclo de melhoria foi o primeiro contato de todos os seus intervenientes com atividades de melhoria da qualidade, foi importante que o problema analisado tivesse sido priorizado internamente pelos próprios profissionais. Isso possibilitou que eles trabalhassem em uma área conhecida, na qual estavam diretamente envolvidos e reconheciam a sua importância, facilitando assim o compromisso com as ações de melhoria da qualidade. CONCLUSÕES Os resultados deste trabalho mostraram que o nível de qualidade da proteção radiológica no serviço de radiologia estudado, embora fosse razoavelmente alto, tinha uma margem de melhoria, principalmente nos critérios referentes à não repetição de exames e à utilização de proteção radiológica individual adequada. A identificação deste problema motivou e orientou uma intervenção baseada no planejamento participativo, que possibilitou uma melhoria significativa em dois dos aspectos que mais prejudicavam a qualidade, mostrando a efetividade do ciclo de avaliações neste contexto. O fato de não chegar ao nível de qualidade ótimo (ausência de não cumprimento dos critérios) destacou a relevância de continuar o ciclo de avaliações, com a intenção de aperfeiçoar ainda mais os processos e os critérios agora prioritários. Finalmente, podemos afirmar que a realização deste ciclo de melhoria trouxe benefícios para os pacientes, embora estes não os sintam diretamente, pois havendo otimização da proteção radiológica do paciente, este vai ser exposto a uma menor radiação. REFERÊNCIAS 1. Saturno PJ. Gestión de la calidad. Concepto y componentes de un programa de gestión de la calidad. Manual del máster en gestión de la calidad en los servicios de salud. Módulo 1: Conceptos básicos. Unidad temática 2. 2ª ed. Murcia: Universidad de Murcia; 2008. 2. Juran JM, Gryna FM, Binghan RS. Manual de control de la calidad. 2ª ed. Barcelona: Reverté; 1990. 3. National Council on Radiation Protection and Measurements. Medical radiation exposure of the 92 Figueiredo FM et al. Avaliação e melhoria da proteção radiológica Radiol Bras. 2012 Mar/Abr;45(2):8792 U.S. population greatly increased since the early 1980s. 2009. [cited 2011 Feb 23]. Available from: http://www.ncrponline.org/Press_Rel/Rept_160_Press_Release.pdf 4. Henriques S. IAEA culture shift needed to achieve patient radiation safety. 2011. [cited 2011 May 17]. Available from: http://www.iaea.org/newscenter/news/2010/cultureshift.html 5. Wall BF, Hart P. Revised radiation doses for typical X-ray examinations. Report on a recent review of doses to patients from mrdical X-ray examinations in the UK by NRPB. Br J Radiol. 1977;70:4379. 6. Sacchetti D. IAEA offers guidance on radiation protection for patients, travelers. 2011. [cited 2011 May 23]. Available from: http://www.iaea.org/newscenter/news/2010/guidanceprotect.html 7. International Atomic Energy Agency. Heavy component replacement in nuclear power plants: experience and guidelines. IAEA Nuclear Energy Series No. NP-T-3.2. Vienna: IAEA; 2008. 8. International Atomic Energy Agency. International action plan for the radiological protection of patients. 46th IAEA General Conference (2002) Documents; GOV/2002/36-GC(46)/12; IAEA. 2002. [cited 2011 May 27]. Available from: http://www.iaea.org/About/Policy/GC/GC46Documents/English/gc46-12_en.pdf. 9. Pisco JM. Imagiologia básica texto e atlas. 2ª ed. Lisboa: Lidel Edições Técnicas; 2009. 10. Soares FAP, Pereira AG, Flôr RC. Utilização de vestimentas de proteção radiológica para redução de dose absorvida: uma revisão integrativa da literatura. Radiol Bras. 2011;44:97-103. 11. D'Ippolito G, Medeiros RB. Exames radiológicos na gestação. Radiol Bras. 2005;38:447-50. 12. Saturno PJ, Gascon JJ. Métodos de análisis de los problemas de calidad. Manual del máster en gestión de la calidad en los servicios de salud. Módulo 3: Actividades básicas para la mejora continua: métodos y herramientas para la realización de ciclos de mejora. Unidad temática 11. 1ª ed. Murcia: Universidad de Murcia; 2008. 13. Ministério da Saúde. Portugal. Despacho nº258/ 2003 (2ª série). Diário da República nº 6, II Série, de 8 de janeiro de 2003. 14. Ministério da Saúde. Portugal. Decreto-Lei nº180/ 2002. Diário da República nº 182, Série I-A, de 8 de agosto de 2002. 15. Demig WE. Calidad, productividad y competitividad. La salida de la crisis. Madrid: Ediciones Días de Santos; 1989. 1. Mestrado em Gestión de la Calidad pela Universidad de Murcia, Espanha, Técnico de Radiologia do Serviço de Radiologia do Centro de Saúde de Olhão, Algarve, Portugal. 2. Doutor pela Universidad de Murcia, Espanha, Professor do Departamento de Saúde Coletiva da Universidade Federal do Rio Grande do Norte (UFRN), Natal-RN, Brasil, Tutor do Master en Gestión de la Calidad en Servicios de Salud da Universidad de Murcia, Espanha. Endereço para correspondência: Dr. Zenewton André da Silva Gama Departamento de Saúde Coletiva, Universidade Federal do Rio Grande do Norte Rua General Gustavo Cordeiro de Farias, s/n, Petrópolis Natal, RN, Brasil, 59010-180 E-mail: zgama@ufrnet.br Recebido para publicação em 3/10/2011. Aceito, após revisão, em 1/3/2012. Trabalho realizado na Universidad de Murcia, Espanha. |
|
Av. Paulista, 37 - 7° andar - Conj. 71 - CEP 01311-902 - São Paulo - SP - Brazil - Phone: (11) 3372-4544 - Fax: (11) 3372-4554