INTRODUÇÃO
A ultrassonografia é ferramenta importante na avaliação das massas anexiais e na definição de diagnósticos diferenciais destas condições(1). Em crianças, diante da limitação do exame clínico, a ultrassonografia por via abdominal torna-se preferencial na investigação complementar(2). A ultrassonografia transvaginal (USTV) , atualmente, considerada método de elevada acurácia na avaliação de massas anexiais e cistos ovarianos(13).
Esta modalidade de diagnóstico tem sido relacionada diretamente com a habilidade e experiência do examinador, especialmente nos diagnósticos diferenciais entre massas anexiais benignas e malignas, embora diversos autores tenham demonstrado, de modo semelhante, elevada precisão diagnóstica(39). O examinador deve, portanto, estar familiarizado com as possíveis apresentações do ovário normal (Figura 1) e com as características das lesões provavelmente benignas e malignas.
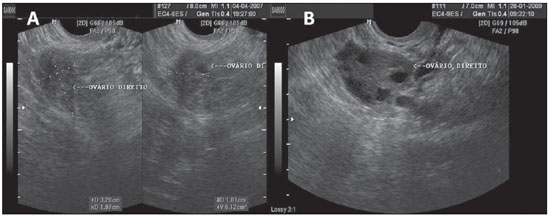
Figura 1.
Ovários normais. A,B: USTV mostrando ovários de morfologia normal. Em A, técnica de medida para a obtenção do volume ovariano.
No auxílio ao diagnóstico diferencial das massas anexiais, a ultrassonografia tridimensional e o Doppler, assim como marcadores tumorais, a saber, CA-125, CA-15.3, CA-19.9, CA-72.4 e alfa-fetoproteína, são recomendados por aumentarem a sensibilidade e a especificidade na diferenciação de tumores ovarianos(912).
Frente ao desafio do diagnóstico diferencial, bem como diante da possibilidade de suspeição morfológica de neoplasias ovarianas à ultrassonografia, traçamos uma breve exposição das mais comuns apresentações de massas anexiais.
CISTOS FUNCIONAIS
Entre as massas anexiais císticas, os cistos funcionais, resultantes da função normal ovariana, são os mais comuns, mas cuja verdadeira incidência é desconhecida, por serem, em sua grande parte, assintomáticos (Figura 2)(1,7).
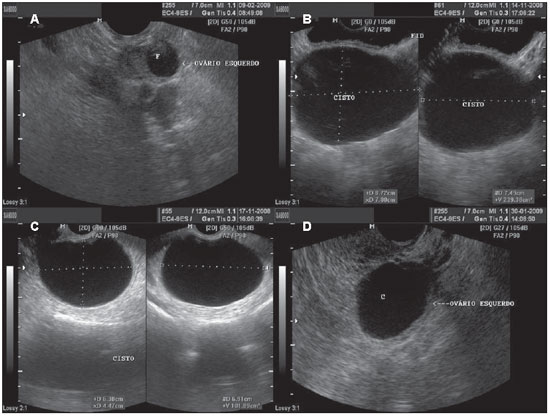
Figura 2.
Cisto funcional. A: USTV evidenciando ovário esquerdo com folículo dominante (F). B: Ultrassonografia abdominal evidenciando cisto simples, com conteúdo líquido anecoico, de contornos definidos, paredes delgadas. C,D: Imagens ilustrando as mesmas características, por meio da USTV, em pacientes distintas.
Os cistos foliculares são frequentes na menacme e podem ocorrer em até 17% das mulheres na pós-menopausa. Apresentam, classicamente, aspecto unilocular, paredes delgadas, e podem medir até 8 cm de diâmetro(1,13). Possuem, frequentemente, conteúdo líquido seroso anecoico, havendo a possibilidade de complicar com hemorragia(13).
Cistos de corpo lúteo são frequentes no primeiro trimestre de gestação, comumente atingem tamanho máximo na 10ª semana e regridem espontaneamente por volta da 16ª semana. São achados habituais também na segunda fase do ciclo menstrual em pacientes não grávidas. Seu aspecto ultrassonográfico característico consiste em achado de formação cística, com paredes ecogênicas e conteúdo ocasionalmente hiperecogênico nos casos de cistos hemorrágicos (Figura 3)(7).
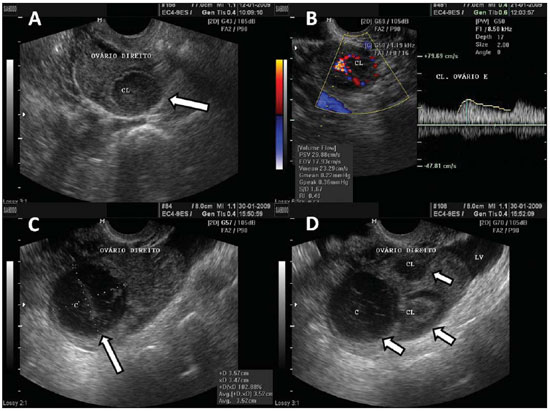
Figura 3.
Corpo lúteo. A: Ovário direito com formação cística em seu interior, de parede delgada e conteúdo ecogênico, característico do corpo lúteo (seta). B: Doppler colorido o halo de vascularização em torno do corpo lúteo (CL) caracteriza o aspecto de imagem em anel-de-fogo. C: Ovário direito com corpo lúteo (seta) com
dbris, sugestivo de hemorragia em seu interior conteúdo ecogênico heterogêneo linear de aspecto reticular. D: Ovário direito com três corpos lúteos (setas) e líquido livre peritoneal (LV) em paciente submetida a terapia de indução da ovulação.
Cistos tecaluteínicos são usualmente grandes, multisseptados e bilaterais, resultantes da estimulação hormonal de elevados níveis circulantes de hCG. Podem ser encontrados na doença trofoblástica gestacional, em gestação múltipla ou em situação conhecida como
hiperreactio luteinalis(13).
Os cistos hemorrágicos (Figura 4) são mais observados em mulheres na pré-menopausa e podem cursar com dor pélvica, tipicamente no meio do ciclo(7). Possuem, caracteristicamente, aspecto ecográfico heterogêneo linear em diversos planos. Coágulos (Figura 5) podem ser evidenciados como formações ecogênicas de aspecto heterogêneo, dentro do cisto, sem traço de vascularização ao uso do Doppler colorido, algumas vezes com imagem sugestiva de neoplasia(7,13). Aconselha-se o acompanhamento seriado dessas pacientes, pois estes cistos costumam desaparecer em até oito semanas(7,13).
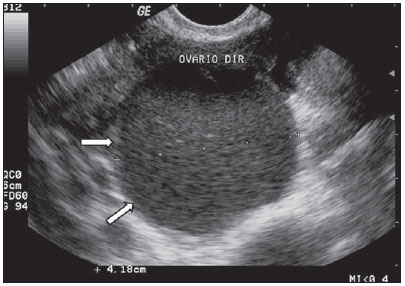
Figura 4.
Cisto hemorrágico. USTV mostrando massa de aspecto cístico (setas), bem delimitada, de conteúdo heterogêneo linear em vários planos, de aspecto reticular, em ovário direito, compatível com cisto de conteúdo hemorrágico. O diagnostico diferencial com endometrioma deve ser realizado na primeira fase do ciclo menstrual seguinte.
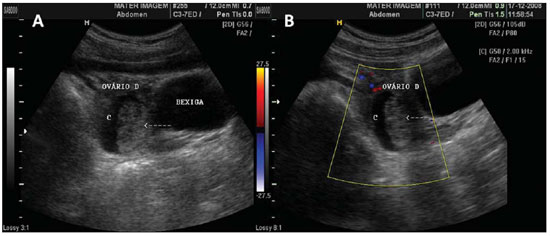
Figura 5.
Coágulo em cisto hemorrágico. A,B: Cisto hemorrágico (C) com massa de ecogenicidade heterogênea em seu interior, compatível com coágulo retraído (seta interrompida) em ovário direito, à ultrassonografia abdominal. B: O uso do Doppler colorido, na mesma paciente, descarta vascularização no interior da massa (seta interrompida), ajudando na caracterização do coágulo.
Estes cistos são originários de estruturas mesonéfricas (wolffianas), paramesonéfricas (müllerianas) ou de inclusões mesoteliais(1). O apêndice vesiculoso (hidátide de Morgagni) é o cisto paramesonéfrico mais comum, frequentemente encontrado a partir de uma das fímbrias ao final da tuba uterina. Apresenta-se, ecograficamente, com parede delgada, deformável, e mede, em geral, at 10 mm no maior diâmetro, próximo a um ovário normal, mas separado dele (Figura 6)(1,7).
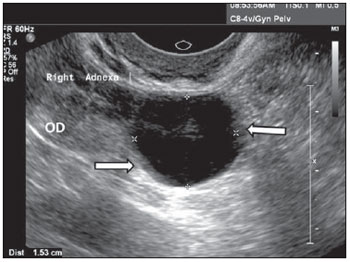
Figura 6.
Cisto para-ovariano. Ultrassonografia do anexo direito evidenciando imagem de cisto unilocular, de parede delgada, com conteúdo anecoico, adjacente e separado do ovário ipsilateral (OD). As setas mostram discretas protrusões internas da parede do cisto.
Os cistos de inclusão peritoneal ocorrem classicamente em decorrência do acúmulo de líquido produzido pelos ovários aprisionados por aderências peritoneais, em mulheres com história de cirurgia abdominal, trauma, doença inflamatória pélvica ou endometriose. Tipicamente, são grandes formações císticas, multiloculadas, separadas dos ovários, os quais possuem aspecto ecográfico normal (Figura 7)(7).
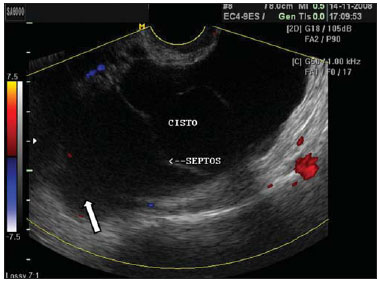
Figura 7.
Cisto de Inclusão peritoneal. USTV mostrando grande formação de aspecto cístico, com septos e conteúdo ecogênico irregular (seta), separada do ovário, e sem vascularização evidenciada ao Doppler colorido. Podem aparecer no centro da pelve em pacientes submetidas a cirurgias pélvicas prévias.
Os endometriomas apresentam-se como estruturas bem delimitadas, homogêneas, com conteúdo de baixa a média densidade ecogênica, e podem, comumente, apresentar septações. São descritas apresentações de endometriomas com parede hiperecoica ou com nodulações(1315). Podem vir com componente sólido avascular calcificado, com presença de atenuação ou sombra acústica posterior. Quando manifestam-se com componentes sólidos ou mistos, podem ser confundidos com cisto hemorrágico ou neoplasia, porém diferem destes por serem de aspecto ecogênico mais homogêneo (Figura 8)(1,1315).
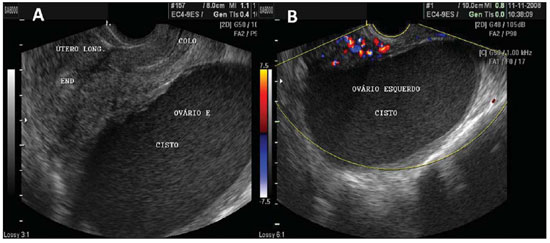
Figura 8.
Endometriomas. A: Endometrioma em ovário esquerdo massa cística preenchida por ecos de baixa intensidade, de aspecto mais homogêneo que os cistos hemorrágicos e de parede bem delimitada. B: Mesmo endometrioma, com visualização ao Doppler colorido mostrando ausência de vasos no seu interior, descartando tratar-se de massa sólida.
Os fibromas são considerados as neoplasias benignas sólidas mais comuns dos ovários. Podem ser encontrados em qualquer idade, entretanto, incidem mais frequentemente em mulheres de meia-idade(14). Na ultrassonografia, são evidenciados por imagens sólidas, caracteristicamente hipoecoicas e homogêneas, com possibilidade de apresentarem atenuação de feixe acústico. Calcificações densas são conhecidas nos fibromas e podem ser visualizadas como sombra acústica posterior à massa (Figura 9)(14,16,17).
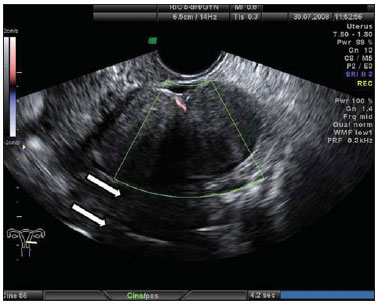
Figura 9.
Fibroma ovariano. USTV mostrando formação de aspecto sólido, hipoecogênica, delimitada, sem halos de vascularização ao Doppler colorido e com sombra acústica posterior (setas).
A associação de fibroma ovariano, ascite e hidrotórax caracteriza a síndrome de Meigs(14).
TUMORES DA SUPERFÍCIE EPITELIAL
Os tumores da superfície epitelial representam cerca de 60% de todas as neoplasias ovarianas e até 90% das neoplasias primárias do ovário(1).
Os cistoadenomas serosos constituem cerca de 20% das massas benignas ovarianas. Apresentam-se como cistos complexos de paredes finas, uni ou multiloculares, de tamanhos variáveis, podendo alcançar medidas superiores a 20 cm. A imagem de seu interior evidencia conteúdo ecogênico, podendo revelar, ainda, áreas de projeções papilares (Figura 10)(13,14,16,17).
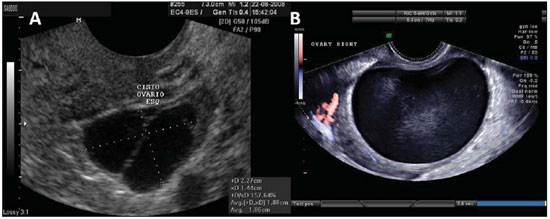
Figura 10.
Cistoadenoma seroso. A: USTV de ovário esquerdo evidenciando cistoadenoma seroso com fina septação. B: USTV demonstrando massa unilocular de conteúdo anecoico, de parede bem delimitada, que pode atingir grande volume, característico do cistoadenoma seroso. é frequente o achado de diminutas projeções papilares a partir da parede do cistoadenoma seroso.
Os cistoadenomas mucinosos representam até 25% das neoplasias ovarianas(1). A ultrassonografia revela, usualmente, massa cística multiloculada de paredes finas ecogênicas, com conteúdo ecográfico que pode variar de acordo com a presença de quantidades variáveis de sangue ou proteína em seu interior. Tais possíveis diferenças de densidade do conteúdo cístico conferem variadas apresentações ecogênicas em múltiplos compartimentos(14,16). A evidência de conteúdo ecogênico variável em massa cística multiloculada anexial sugere o cistoadenoma mucinoso (Figura 11)(14).
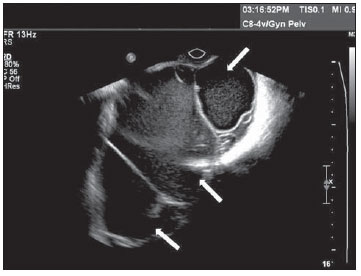
Figura 11.
Cistoadenoma mucinoso. USTV de ovário evidenciando cistoadenoma mucinoso massa multiloculada com septações finas e numerosas, com conteúdo ecogênico variando entre os vários compartimentos da massa (setas), conglomerado de pequenos cistos e ecos finos decorrentes do espesso conteúdo.
Os cistoadenocarcinomas concorrem com até 10% das neoplasias primárias dos ovários. normalmente apresentam-se multiloculados, com múltiplas projeções e septações grosseiras. O uso da ultrassonografia Doppler evidencia vascularização de seu conteúdo (Figura 12). Ascite volumosa e, frequentemente, desproporcional às massas anexiais evidenciadas é achado usual(1,7,14,16).
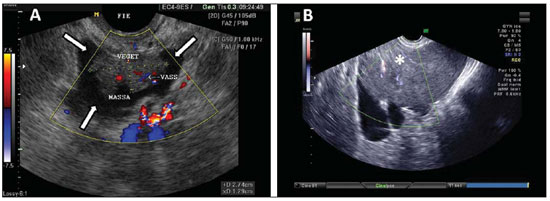
Figura 12.
Cistoadenocarcinoma. A: USTV evidenciando imagem tipicamente suspeita de malignidade massa heterogênea em região de fossa ilíaca esquerda (setas), de contornos irregulares, conteúdo ecogênico heterogêneo, com Doppler evidenciando vascularização no componente sólido da massa. B: USTV mostrando, também, massa ecogênica complexa, com Doppler colorido evidenciando vascularização no componente sólido da massa (asterisco).
Os tumores de células de transição, o carcinoma de células claras e o carcinoma indiferenciado são menos frequentes e de difícil diferenciação ultrassonográfica. São em geral unilaterais(7).
Os tumores endometrioides se apresentam tanto como massas císticas com projeções papilares ou como massas sólidas, em alguns casos. São predominantemente malignos (cerca de 80%), sendo o carcinoma endometrioide o segundo tumor ovariano epitelial maligno mais frequente(7). O carcinoma de células claras constitui 5% a 10% dos tumores ovarianos epitelioestromais malignos e possui características ultrassonográficas inespecíficas, como grandes massas complexas, geralmente císticas.
Os tumores de células de transição (tumores de Brenner) constituem minoria das neoplasias ovarianas (1,5% a 2,5%), sendo em grande parte benignos(7,13). O padrão ultrassonográfico dos tumores de Brenner é caracterizado por pequenas massas hipoecoicas e sólidas, podendo ser identificadas calcificações(1,7).
TUMORES DE células GERMINATIVAS
Os teratomas císticos maduros do ovário, ou cistos dermoides ovarianos, constituem a neoplasia ovariana mais comum(1,2). São identificáveis em todas as faixas etárias, mas, na infância e na adolescência, são causa frequente de torção ovariana e podem ter apresentação bilateral, em até 10% dos casos(2). Achados típicos à ultrassonografia são a presença de ecos de alta amplitude, difusos ou focais, áreas de atenuação do feixe acústico posterior, e a visualização de linhas e pontos hiperecogênicos dentro da massa (Figura 13). Esses achados heterogêneos traduzem a presença, nos teratomas císticos maduros, de tecidos calcificados semelhantes a ossos e dentes, cabelo e tecido gorduroso(2,7,14,16,17).
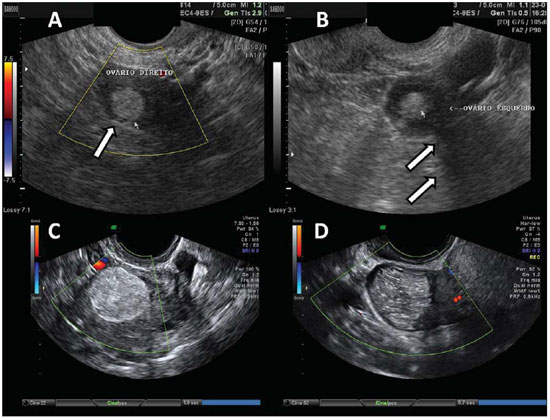
Figura 13.
Teratoma. A: Achado de massa de aspecto gorduroso, ecogênica, de conteúdo irregular e heterogêneo, com ecos lineares, e sem halos de vascularização ao Doppler colorido, em ovário direito (seta). B: Aspecto semelhante, com presença de atenuação do feixe acústico posteriormente (setas), compatível com conteúdo gorduroso heterogêneo com calcificações. C,D: USTV em pacientes distintas massa com presença de ecos regionais brilhantes e difusos, parede hiperecogênica, conteúdo tipicamente irregular com linhas e pontos ecogênicos, e sem evidência de vascularização ao Doppler colorido.
A torção ovariana representa uma emergência ginecológica e, muito frequentemente, é acompanhada de importante dor abdominal. Os teratomas císticos maduros e os cistos paraovarianos são citados como causa comum de torção(1,2). Em crianças, a mobilidade excessiva do ovário normal na pelve é a principal causa(2). Na ultrassonografia, a apresentação mais constante é o aumento do tamanho ovariano acometido, normalmente em mais de 4 cm, mas pode atingir tamanhos de até 28 vezes as dimensões normais(18). O estroma ovariano pode apresentar-se heterogêneo, com áreas de hemorragia e edema. é frequente o achado de um complexo anexial ou de massa pelveabdominal, de componentes cístico, sólido ou misto, assim como a presença de líquido livre plvico. O Doppler colorido pode evidenciar ausência de vascularização do ovário acometido, porém não é considerado de uso confiável nessa condição(2,18). O diagnóstico diferencial é difícil e pode ser feito com cisto hemorrágico, endometriose, gravidez ectópica ou doença inflamatória pélvica(1,7,18).
O abscesso tubo-ovariano resulta de infecção do trato genital inferior, que ascende e provoca salpingite (Figura 14) e inflamação ovariana, a ponto de alterar a morfologia normal das estruturas anexiais. Os achados à ultrassonografia dependerão das apresentações da massa, quando da resolução do quadro infeccioso. Pode ser evidenciada massa puramente cística, com múltiplas lojas, septações finas, ou com
dbris(7,13,15,16). No abscesso, o ovário pode não ser separadamente distinguível das estruturas anexiais, ao passo que no complexo tubo-ovariano o ovário é evidenciado do processo inflamatório local(7,13).
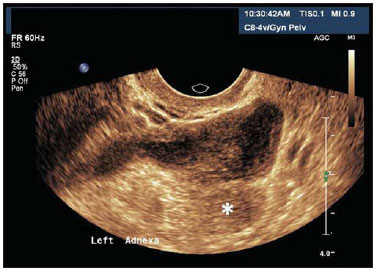
Figura 14.
Salpingite. USTV evidenciando imagem ecogênica de formato tubular, adjacente ao ovário (asterisco), com conteúdo heterogêneo em seu interior. Esta paciente referia dor importante na região anexial esquerda durante a realização do exame.
A hidrossalpinge caracteriza-se, na ultrassonografia, por achado de dilatação da tuba uterina, usualmente nas porções da ampola e infundíbulo, mostrando formato tubular, alongado, por vezes serpiginoso, de conteúdo seroso e limpo(7). A presença de septações incompletas e de pequenas projeções lineares predizem hidrossalpinge. O formato tubular da massa, na ultrassonografia, e a presença de protrusões diametralmente opostas ao longo da parede da massa são marcadores ultrassonográficos confiáveis para o diagnóstico (Figura 15)(14,15).
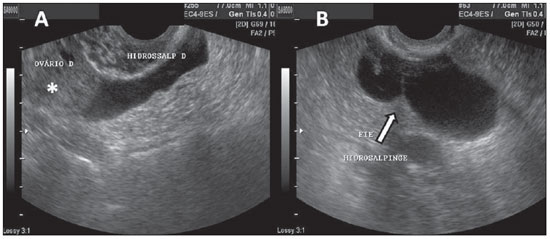
Figura 15.
Hidrossalpinge. A: USTV mostrando imagem de aspecto tubular, anecoica, adjacente ao ovário (asterisco). B: A seta mostra imagem de septação incompleta com projeção linear em estrutura anecoica de formato tubular em fossa ilíaca esquerda, caracterizando hidrossalpinge.
A correta identificação ultrassonográfica das massas anexiais é fundamental tanto para o rastreamento de afecções benignas quanto para o diagnóstico precoce e melhor seguimento das afecções malignas(2,9,11).
O ultrassonografista deve estar, portanto, bem preparado e ciente das diversas apresentações usuais das massas anexiais para, desta forma, estar apto a interagir com o médico assistente, a fim de propor estratégias que possam melhor conduzir a terapêutica específica da paciente.
Agradecimentos
Ao programa PIBIC/CNPq, pelo financiamento de bolsa de iniciação científica.
REFERÊNCIAS
1. Dill-Macky MJ, Atri M. Ultra-sonografia ovariana. In: Callen PW, editor. Ultra-sonografia em obstetrícia e ginecologia. 4ª ed. Rio de Janeiro, RJ: Guanabara Koogan; 2002. p. 80341.
2. Martins WP, Leite SP, Nastri CO. Ultrassonografia pélvica em crianças e adolescentes. Radiol Bras. 2009;42:395401.
3. de Kroon CD, van der Sandt HAGM, van Houwelingen JC, et al. Sonographic assessment of non-malignant ovarian cysts: does sonohistology exist? Hum Reprod. 2004;19:213843.
4. Murta EFC, Nomelini RS. Early diagnosis and predictors of malignancy of adnexal masses. Curr Opin Obstet Gynecol. 2006;18:149.
5. Yazbek J, Raju SK, Ben-Nagi J, et al. Effect of quality of gynaecological ultrasonography on management of patients with suspected ovarian cancer: a randomised controlled trial. Lancet Oncol. 2008;9:12431.
6. Bagheban AA, Zayeri F, Anaraki FB, et al. The reliability and distinguishability of ultrasound diagnosis of ovarian masses. Indian J Med Sci. 2008;62:21721.
7. Joshi M, Ganesan K, Minshi HN, et al. Ultrasound of adnexal masses. Semin Ultrasound CT MR. 2008;29:7297.
8. Valentin L, Ameye L, Testa A, et al. Ultrasound characteristics of different types of adnexal malignancies. Gynecol Oncol. 2006;102:418.
9. Fernandes LRA, Lippi UG, Baracat FF. Índice de risco de malignidade para tumores de ovário incorporando idade, ultra-sonografia e o CA-125. Rev Bras Ginecol Obstet. 2003;25:34551.
10. Reis FJC. Rastreamento e diagnóstico das neoplasias de ovário papel dos marcadores tumorais. Rev Bras Ginecol Obstet. 2005;27:2227.
11. Van Calster B, Timmerman D, Bourne T, et al. Discrimination between benign and malignant adnexal masses by specialist ultrasound examination versus serum CA-125. J Natl Cancer Inst. 2007;99:170614.
12. Kurjak A, Prka M, Arenas JMB, et al. Three-dimensional ultrasonography and power Doppler in ovarian cancer screening of asymptomatic peri- and postmenopausal women. Croat Med J. 2005;46:75764.
13. Brown DL. A practical approach to the ultrasound characterization of adnexal masses. Ultrasound Q. 2007;23:87105.
14. Joshi M, Ganesan K, Munshi HN, et al. Sonography of adnexal masses. Ultrasound Clin. 2008;3:36989.
15. Kocakoc E, Bhatt S, Dogra VS. Endometriosis. Ultrasound Clin. 2008;3:399414.
16. Patel MD. Practical approach to the adnexal mass. Radiol Clin North Am. 2006;44:87999.
17. Jeong YY, Outwater EK, Kang HK. Imaging evaluation of ovarian masses. Radiographics. 2000;20:144570.
18. Chang HC, Bhatt S, Dogra VS. Pearls and pitfalls in diagnosis of ovarian torsion. Radiographics. 2008;28:135568.
1. Médico formado pela Universidade Estadual do Ceará (UECE), Ex-Bolsista de Iniciação Científica do PIBIC/CNPq, Fortaleza, CE, Brasil.
2. Doutor, Staff Specialist Obstetrician, The Royal Womens Hospital, Melbourne, VIC, Australia.
3. Doutor, Professor Adjunto da Disciplina de Ginecologia e Obstetrícia da Universidade Estadual do Ceará (UECE), Fortaleza, CE, Brasil, Postdoctoral Fellow, Department of Perinatal Medicine, The Royal Womens Hospital, Melbourne, VIC, Australia.
Endereço para correspondência:
Dr. Fabrício Costa
Ultrasound Department, Royal Womens Hospital
Locked Bag 300, Grattan St & Flemington Rd
Parkville 3052 VIC, Australia
E-mail: fabricio.costa@thewomens.org.au
Recebido para publicação em 3/9/2009.
Aceito, após revisão, em 23/7/2010.
* Trabalho realizado na Clínica Mater Imagem, Fortaleza, CE, Brasil, e no Ultrasound Department, The Royal Womens Hospital, Melbourne, VIC, Australia.
 Vol. 44 nº 1 - Jan. / Fev. of 2011
Vol. 44 nº 1 - Jan. / Fev. of 2011














