Radiologia Brasileira - Publicação Científica Oficial do Colégio Brasileiro de Radiologia
AMB - Associação Médica Brasileira CNA - Comissão Nacional de Acreditação
 Vol. 42 nº 4 - Jul. / Ago. of 2009
Vol. 42 nº 4 - Jul. / Ago. of 2009
|
ARTIGO ORIGINAL
|
|
|
|
|
Autho(rs): Roger Guilherme Rodrigues Guimarães, Heloisa de Andrade Carvalho, Silvia Radwanski Stuart, Rodrigo Augusto Rubo, Rodrigo Migotto Seraide |
|
|
Descritores: Câncer do colo uterino, Radioterapia, Braquiterapia intracavitária, Dosimetria |
|
|
Resumo: VMestre, Físico do Centro de Oncologia Campinas, Campinas, SP, Brasil
INTRODUÇÃO O câncer do colo uterino ocupa o segundo lugar em incidência entre os tumores malignos no sexo feminino, com cerca de 550.000 novos casos diagnosticados por ano, sendo responsável por 270.000 mortes por ano(1). No Brasil, estima-se que o câncer do colo do útero seja a terceira neoplasia maligna mais comum entre as mulheres, sendo superado pelos cânceres de pele não melanoma e pelo câncer de mama, e que seja a quarta causa de morte por câncer. A estimativa da taxa de incidência para 2008, de acordo com o Instituto Nacional de Câncer, é de 19 casos por 100.000 mulheres, sendo o número de casos novos de câncer do colo uterino esperados para o Brasil, em 2008, de 18.680(2). O tratamento padrão para a maioria das pacientes portadoras de câncer do colo invasivo é a radioterapia associada a quimioterapia concomitante. O benefício global obtido com essa associação, quando comparada à radioterapia exclusiva, é de 12%, tanto pela melhora do controle local quanto sobrevivência global e sobrevivência livre de doença(3-7). O controle local apresenta-se, portanto, como fator importante de impacto na sobrevida dessas pacientes. A radioterapia consiste na combinação da irradiação externa da pelve com braquiterapia intracavitária. Apesar da baixa incidência de casos em estádio IIIa (FIGO(8)), em que o terço distal da vagina está envolvido, muitas pacientes em estádios mais avançados também apresentam infiltração da metade ou do terço distal da vagina(9). As pacientes que apresentam comprometimento da metade distal da vagina pelo tumor costumam receber braquiterapia intracavitária com sonda intrauterina e cilindro vaginal. Entretanto, a região de maior volume tumoral, situada no colo uterino, fica subdosada, se compararmos essa técnica com a que utiliza sonda intrauterina e ovoides ou anel. Esta, por outro lado, leva à subdosagem da metade inferior da vagina. O ideal seria a confecção de um aplicador ginecológico específico para esses casos que associasse a adequada cobertura do tumor do colo uterino com o tratamento adequado da doença vaginal. Alguns protótipos já foram desenvolvidos para braquiterapia com baixa taxa de dose(10,11). No entanto, quando se trata de braquiterapia de alta taxa de dose, dispomos para esses casos, além do aplicador com sonda e cilindro, apenas de aplicadores que tratam individualmente a doença do colo, ou a vaginal. Dessa forma, resolvemos estudar uma técnica de tratamento utilizando uma combinação de dois aplicadores ginecológicos disponíveis em nosso meio (sonda e anel associado ao cilindro vaginal), em que a isodose de 100% oriunda da braquiterapia envolva de maneira mais adequada o tumor na situação descrita, sem aumentar os riscos de toxicidade.
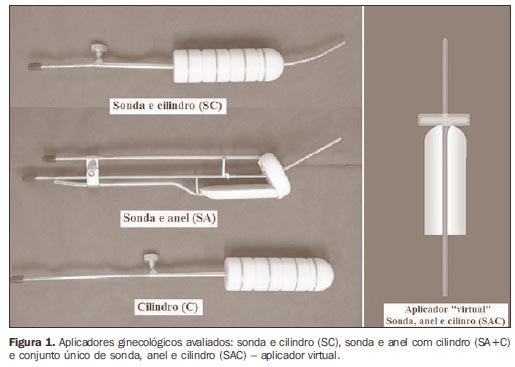
MATERIAIS E MÉTODOS Foi realizado estudo teórico comparando três técnicas de tratamento com braquiterapia de alta taxa de dose. Selecionamos os aplicadores mais utilizados em nossa prática diária: sonda de 60 mm de extensão e cilindro de 30 mm de diâmetro (SC) (Nucletron BV; Veenendaal, Holanda); aplicador em anel r30i60 (Nucletron) - sonda de 60 mm de extensão, anel de 30 mm de diâmetro e angulação de 60º, com afastador retal, associado ao cilindro vaginal de 30 mm de diâmetro (sonda e anel + cilindro: SA+C) (Nucletron); além desses, idealizamos um aplicador virtual simulando a sonda intrauterina (60 mm de extensão) com anel (30 mm de diâmetro) e cilindro vaginal (30 mm de diâmetro) no mesmo conjunto (SAC) (Figura 1). Foram simulados tratamentos para cada um desses aplicadores, com prescrição de 7 Gy no ponto A e 5 Gy na superfície da mucosa vaginal ou a 5 mm de profundidade por 6 cm de extensão. Foram avaliados os volumes englobados pelas isodoses de 50% (V50), 100% (V100), 150% (V150) e 200% (V200), respectivamente, além das doses nos pontos de órgãos de risco, definidos de acordo com as recomendações do ICRU 38(12).
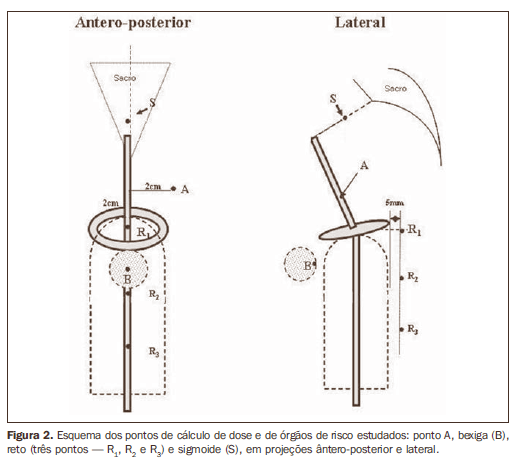
Além dos pontos de referência A, B, reto e bexiga, foram também considerados: a) um ponto do sigmoide - ponto médio de uma reta traçada da ponta da sonda ao promontório na radiografia lateral e sua projeção no centro da paciente na radiografia ântero-posterior; b) mais dois pontos do reto - 2,5 e 5 cm caudais ao ponto do ICRU 38 no mesmo plano deste (Figura 2). Os pontos de avaliação de dose em vagina foram definidos a 15 mm do eixo da fonte no cilindro, correspondendo à superfície do aplicador/superfície da mucosa vaginal e a 20 mm, correspondendo à dose a 5 mm de profundidade, respectivamente, por toda a extensão de tratamento de 6 cm.
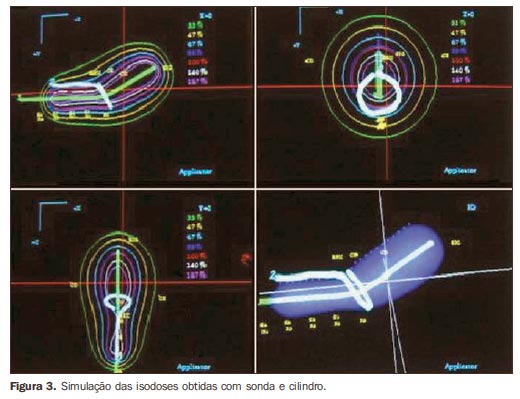
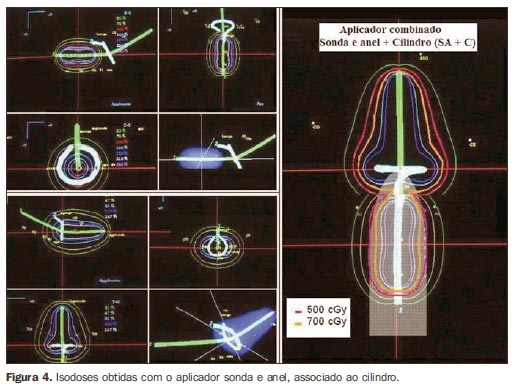
Para as simulações, foram utilizadas radiografias ortogonais de um caso real tratado com o aplicador em anel escolhido (r30i60). Os cálculos foram feitos em sistema de planejamento tridimensional para braquiterapia, Plato v 13.0 (Nucletron). De acordo com o padrão estabelecido na nossa instituição, a dose prescrita por fração é de 7 ou 7,5 Gy no ponto A, sem otimização, quando se utiliza o aplicador em anel. Se necessário, para manutenção das doses em órgãos de risco dentro dos limites de tolerância, utiliza-se otimização manual, individualizada. Nos casos que necessitam irradiação de toda a extensão da vagina, utiliza-se o aplicador com sonda e cilindro (SC), e o cálculo de 7 Gy é feito a 2 cm do eixo da sonda e 5 Gy na superfície do cilindro, quando não há doença macroscópica residual na vagina, ou a 5 mm de profundidade, se houver doença vaginal presente, com "otimização nos pontos de dose". As doses nos pontos dos órgãos de risco devem ser mantidas abaixo de 60% a 65% daquela prescrita no ponto A, ou seja, doses absolutas abaixo de 4,5 Gy. Quando a prescrição é feita a 5 mm de profundidade na mucosa vaginal, admite-se dose máxima de 5 Gy nos pontos dos órgãos de risco. Portanto, para cada aplicador foram feitos cálculos com 7 Gy no ponto A e 5 Gy na superfície do cilindro e a 5 mm desta. O cálculo para SC seguiu os passos já descritos anteriormente (Figura 3). A simulação do SA+C foi idealizada para a realização do tratamento em dois tempos, numa mesma aplicação, onde, após o tratamento com sonda e anel (SA), seria feita a troca deste aplicador pelo cilindro para a irradiação vaginal. Calcularam-se 7 Gy no ponto A com SA, de maneira convencional, e a seguir, para o carregamento do cilindro vaginal, mediu-se a extensão de vagina englobada pela isodose de 5 Gy obtida no cálculo com SA e essa extensão foi subtraída do carregamento proximal do cilindro. A soma dos dois planejamentos gerou uma isodose final de 100%, onde o ponto A recebeu 7 Gy e a dose em vagina foi de 5 Gy (na superfície ou a 5 mm de profundidade) (Figura 4). O aplicador virtual (SAC) foi criado para simular uma aplicação em um tempo único, sem necessidade de troca de aplicadores. Para o cálculo, seguiu-se o mesmo esquema de carregamento obtido com a combinação SA+C, compondo em um único planejamento a mesma isodose final de 100% (Figura 5). Em todas as situações, se necessário, ajustes nos tempos de parada da fonte foram feitos por meio de otimização "manual", a fim de manter as doses nos órgãos de risco abaixo dos limites de tolerância.
Foram calculados e comparados os volumes envolvidos pelas respectivas isodoses de tratamento: V50 (50%), V100 (100%), V150 (150%), V200 (200%), para prescrições de 7 Gy no ponto A, e 5 Gy na superfície ou a 5 mm de profundidade na mucosa vaginal, respectivamente.
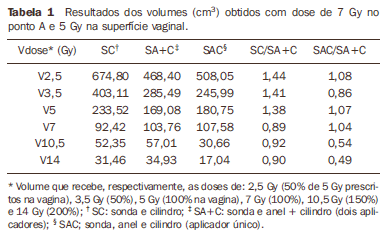
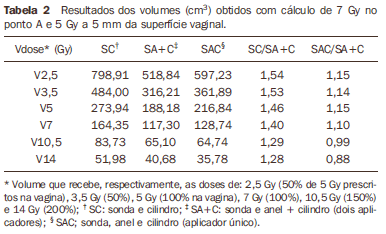
RESULTADOS As Tabelas 1 e 2 apresentam os resultados obtidos nas situações analisadas e a relação dos volumes obtidos com SC e SAC com SA+C. Entre os três tratamentos simulados, o que utilizou SC apresentou irradiação de volumes maiores com baixas doses e menores com altas doses quando a dose de 5 Gy foi calculada na superfície vaginal. Quando essa dose foi calculada a 5 mm de profundidade, todos os volumes foram maiores. Observando a distribuição de dose, os maiores volumes irradiados foram obtidos pela maior irradiação do corpo uterino em relação à área tumoral propriamente dita (Figura 3).
Comparando os valores obtidos com simulação de SA+C e SAC para o cálculo de 5 Gy na superfície da mucosa vaginal (Tabela 1), verificou-se que com o SAC pode-se aumentar ligeiramente (4% a 5%) o volume que recebe a dose de 7 Gy, ao mesmo tempo em que os volumes de altas doses são os menores obtidos (cerca de 50% menores que com SA+C). Em relação aos volumes de baixas doses, o que recebe 5 Gy e metade desta dose também são maiores para o SAC. Entretanto, o volume que recebe 3,5 Gy (V50) foi maior quando utilizado SA+C. Já quando a prescrição de 5 Gy foi alterada para a profundidade de 5 mm, todos os volumes equivalentes a 100% ou menos da dose foram maiores (ao redor de 10% a 15%) com a utilização do SAC. Novamente, SA+C apresentou volumes de altas doses maiores, principalmente V200 (12%). Com a utilização de SA+C ou de SAC, tanto a região do colo uterino ("tumor") quanto a "doença" vaginal foram adequadamente englobadas pela isodose de 100%. Os volumes de altas doses abrangeram principalmente a região do colo uterino na porção mais larga da clássica isodose em "pera", ao mesmo tempo em que grande parte desses volumes estava contida dentro do cilindro (Figuras 4 e 5).
DISCUSSÃO Os tumores do colo uterino, como as demais neoplasias, quando localmente avançados, apresentam maior chance de recorrência. Uma parte extremamente importante no tratamento e controle local desses tumores é a possibilidade de se realizar a braquiterapia intracavitária, com administração de altas doses no volume tumoral, ao mesmo tempo em que permite melhor preservação dos tecidos normais circunvizinhos, pelo elevado gradiente de dose gerado. Classicamente, a prescrição de dose em braquiterapia para câncer de colo uterino é feita no ponto A, o que não reflete a dose no volume tumoral existente. Apesar de terem sido publicadas há mais de 20 anos, as recomendações da ICRU em seu relato nº 38(12) são ainda hoje a principal referência e guia para braquiterapia dos tumores ginecológicos(13). Entretanto, importantes mudanças ocorreram ao longo do tempo, trazendo grandes progressos na braquiterapia, como melhorias na aquisição de imagens, surgimento dos sistemas de planejamento tridimensionais, disponibilidade de equipamentos de maior segurança e confiabilidade, desenvolvimento da braquiterapia de alta taxa de dose, e outras. Apesar disso, devido aos bons resultados obtidos e ao elevado custo dessa tecnologia mais avançada, a maioria dos centros ainda realiza braquiterapia ginecológica com base exclusivamente em planejamentos bidimensionais e avaliação da dose em pontos. Entretanto, ao se optar pela prescrição em um ponto, algumas dificuldades podem ser percebidas, como grande variação de dose no tumor, devido à maior heterogeneidade da dose prescrita, e também, dificuldades na reprodutibilidade e definição do ponto. Quando se tem, além do colo uterino, a presença de lesão vaginal extensa, tais problemas são ainda maiores, pois todo o volume tumoral deve ser adequadamente irradiado, quer no colo do útero quer na área vaginal. Com o propósito de melhorar a qualidade da braquiterapia para as pacientes portadoras de tumores de colo uterino, em especial com acometimento da porção distal da vagina, optamos por fazer um estudo teórico preliminar, baseado na prescrição utilizada rotineiramente na instituição, em pontos de dose. Associamos também um estudo dos volumes irradiados, ainda que sem os exames de imagem adequados, mas seguindo, no entanto, alguns parâmetros de avaliação já descritos para outras técnicas de braquiterapia(14). Pudemos constatar que o tratamento com SC é o que irradia os maiores volumes, à custa, no entanto, da maior irradiação do corpo uterino e não propriamente do volume tumoral. Ou seja, apesar de ser indicado para esses casos, não representa a melhor opção terapêutica. O estudo dosimétrico demonstrou que a distribuição de dose obtida com a combinação de dois aplicadores pode ser semelhante à obtida com um aplicador especialmente desenhado para esses casos. A colocação do cilindro após a realização da braquiterapia com SA para complementação da dose na porção distal da vagina é simples, viável e segura. Apesar do eventual inconveniente da troca de aplicadores e do aumento do tempo de tratamento, pacientes que apresentam câncer em colo de útero com extensão até o terço inferior da vagina podem ser potencialmente beneficiadas por essa técnica(10,15). Um outro grupo realizou estudo semelhante, com a combinação de dois aplicadores ginecológicos de braquiterapia de alta taxa de dose: sonda intrauterina e miniovoides e sonda intrauterina e cilindro vaginal(15). Os autores relataram os resultados do tratamento baseado no cálculo feito por um programa de planejamento automatizado que gera uma isodose em forma de "galáxia". Foram tratadas 22 pacientes, em estádios IIB a IVA, com a técnica. Com seguimento mediano de 87,4 meses, obtiveram 90,7% de sobrevida livre de doença e 81,8% de sobrevida global em cinco anos, respectivamente. A toxicidade grau 2 foi de 4,5% (uma paciente com proctite). Entretanto, para a realização dos cálculos, foi necessária a execução de dois conjuntos de radiografias semiortogonais: um com a sonda e cilindro e outro com a sonda e colpostatos. E, para o tratamento, novamente a paciente era submetida à troca de aplicadores. Interessante notar, nesse trabalho, o fato de haver uma diminuição de 10% a 15% do peso relativo no carregamento dos ovoides, a fim de não haver um aumento da dose prescrita no ponto A. Em nosso estudo, a combinação de aplicadores apresenta maiores volumes de altas doses, principalmente pela sobreposição das isodoses na soma dos dois planejamentos. Porém, observando a distribuição tridimensional de dose, verifica-se que grande parte desses volumes está contida na região de maior risco (colo uterino) ou dentro do cilindro (Figura 4). Já o aplicador virtual apresenta maior gradiente de dose, com maiores volumes de baixas doses. Foi possível manter os valores nos pontos dos órgãos de risco analisados, abaixo das doses de tolerância em todas as situações estudadas. Entretanto, algumas considerações em relação ao método utilizado merecem ser feitas. Os volumes de altas doses considerados foram calculados em relação à dose prescrita no ponto A (7 Gy). Sendo a dose prescrita na vagina de 5 Gy, os volumes de altas doses nessa região, além de correspondentes a doses menores (V150 = 7,5 Gy e V200 = 10 Gy), estarão dentro do cilindro. Foi utilizado apenas um modelo de cada aplicador e os cálculos devem ser validados para as alternativas existentes: diferentes angulações e extensões de sonda, variações nos diâmetros do anel e do cilindro, aplicadores que utilizam ovoides, e outros. Utilizamos para a simulação as radiografias de um caso real, tratado com SA, em que a reconstrução do aplicador foi feita com base no aplicador padrão correspondente, já descrito no sistema de planejamento. A sonda do aplicador SA é reta e a do aplicador SC é curva. Este fato pode ter causado uma diferença, ainda que desprezível, nos cálculos dos respectivos volumes. Mas, a distribuição de dose com SC jamais será equivalente à obtida com anel ou ovoides, em relação ao alargamento das isodoses na porção do colo. Foram escolhidos anel e cilindro com os mesmos diâmetros (30 mm), de acordo com a sua frequência de utilização em nossa instituição. Porém, o diâmetro do anel é definido em relação ao eixo da fonte, e seu diâmetro externo real, com a capa, é de 40 mm. Esse fato deve ser considerado quando da escolha do aplicador que melhor se adapte à paciente. Além disso, variações anatômicas decorrentes da troca de aplicadores não puderam ser avaliadas. Nesse aspecto, na prática, talvez um aplicador único fosse mais adequado, evitando mudanças do posicionamento do útero e distorções das paredes vaginais. Isso evitaria, também, as incertezas decorrentes da sobreposição das isodoses para definição da porção do cilindro que deve ser carregada. Esse aspecto poderia ser mais bem avaliado com a utilização de tomografia computadorizada ou por ressonância magnética, em um caso real, uma vez que a reprodutibilidade da variação anatômica em um objeto simulador poderia ser questionável. A utilização de dosímetros termoluminescentes também poderia acrescentar maior segurança na validação dos cálculos realizados, além de proporcionar a chance de se estabelecer uma melhor otimização dos cálculos. De qualquer maneira, os volumes de doses mais elevadas, devido à sobreposição de isodoses, ainda estariam dentro do cilindro, na porção vaginal. Os métodos de cálculo para SC ("otimização em pontos de dose" apenas) em relação a SA+C e SAC ("não otimizado" para a dose no ponto A e "otimização nos pontos de dose" para vagina) foram ligeiramente diferentes, devido às características dos aplicadores e interação com o sistema de planejamento. Este fato pode também ter interferido no cálculo dos volumes, mas é uma limitação real do sistema de que dispomos. Os aplicadores com as características desejadas desenvolvidos para baixa taxa de dose(10,11) tiveram a finalidade de diminuir eventuais incertezas da combinação de dois aplicadores, além de eliminar o inconveniente e desconforto de mais uma internação para o tratamento da porção vaginal. Em um dos estudos(10), o aplicador foi utilizado clinicamente com resultados satisfatórios, ainda que preliminares. Para alta taxa de dose, no entanto, não existe um aplicador especialmente desenhado para proporcionar a cobertura desejada dos tumores nessas condições. Um estudo tridimensional, baseado em imagens de ressonância magnética, já foi projetado para melhor avaliação de todos esses aspectos. Cumpre ressaltar que é necessária, ainda, a validação clínica do método para posterior desenvolvimento de um aplicador com a configuração ideal, ou, ainda, de um acessório que se adapte aos aplicadores já utilizados na rotina. Esta última alternativa seria bem-vinda em nosso meio, em razão da diminuição do custo e agilização do procedimento.
CONCLUSÃO A combinação dos dois aplicadores disponíveis (sonda e anel + cilindro: SA+C) apresentou uma distribuição de dose adequada, considerando a cobertura do tumor e a preservação dos órgãos de risco. Validação clínica ainda é necessária para implementação do método na rotina diária.
REFERÊNCIAS 1. National Institutes of Health Consensus Development Conference statement on cervical cancer. April 1-3, 1996. Gynecol Oncol. 1997;66:351-61. [ ] 2. Brasil. Ministério da Saúde. Instituto Nacional de Câncer - INCA. Estimativa de incidência e mortalidade por câncer. Rio de Janeiro: INCA; 2008. [ ] 3. Rose PG, Bundy BN, Watkins EB, et al. Concurrent cisplatin-based radiotherapy and chemotherapy for locally advanced cervical cancer. N Engl J Med. 1999;340:1144-53. [ ] 4. Whitney CW, Sause W, Bundy BN, et al. Randomized comparison of fluorouracil plus cisplatin versus hydroxyurea as an adjunct to radiation therapy in stage IIB-IVA carcinoma of the cervix with negative para-aortic lymph nodes: a Gynecologic Oncology Group and Southwest Oncology Group study. J Clin Oncol. 1999;17:1339-48. [ ] 5. Peters WA 3rd, Liu PY, Barrett RJ 2nd, et al. Concurrent chemotherapy and pelvic radiation therapy compared with pelvic radiation therapy alone as adjuvant therapy after radical surgery in high-risk early-stage cancer of the cervix. J Clin Oncol. 2000;18:1606-13. [ ] 6. Green JA, Kirwan JM, Tierney JF, et al. Survival and recurrence after concomitant chemotherapy and radiotherapy for cancer of the uterine cervix: a systematic review and meta-analysis. Lancet. 2001;358:781-6. [ ] 7. Eifel PJ. Chemoradiotherapy in the treatment of cervical cancer. Semin Radiat Oncol. 2006;16: 177-85. [ ] 8. Benedet JL, Bender H, Jones H 3rd, et al. FIGO staging classifications and clinical practice guidelines in the management of gynecologic cancers. FIGO Committee on Gynecologic Oncology. Int J Gynaecol Obstet. 2000;70:209-62. [ ] 9. Aisen S. Braquiterapia de alta taxa de dose no tratamento do câncer do colo uterino: resultados de controle local, sobrevida e complicações [tese de doutorado]. São Paulo: Universidade de São Paulo; 2003. [ ] 10. Wolfson AH, Wu X, Takita C, et al. A novel applicator for low-dose-rate brachytherapy of gynecological cancers. Int J Gynecol Cancer. 2003;13: 532-40. [ ] 11. Baker C, Dini SA, Kudrimoti M, et al. Dosimetric evaluation of a newly designed low dose rate brachytherapy applicator for treatment of cervical cancer with extension into the lower vagina. J Appl Clin Med Phys. 2007;8:37-46. [ ] 12. International Commission on Radiation Units and Measurements. Dose and volume specification for reporting intracavitary therapy in gynecology. ICRU Report 38. Bethesda: ICRU; 1985. [ ] 13. Pötter R, Van Limbergen E, Gerstner N, et al. Survey of the use of the ICRU 38 in recording and reporting cervical cancer brachytherapy. Radiother Oncol. 2001;58:11-8. [ ] 14. International Commission on Radiation Units and Measurements. Dose and volume specification for reporting interstitial therapy. ICRU Report 58. Bethesda: ICRU; 1997. [ ] 15. Kazumoto T, Kato S, Tabushi K, et al. High doserate intracavitary brachytherapy for cervical carcinomas with lower vaginal infiltration. Int J Radiat Oncol Biol Phys. 2007;69:1157-66. [ ]
Recebido para publicação em 3/4/2009.
* Trabalho realizado no Serviço de Radioterapia da Divisão de Oncologia do Instituto de Radiologia do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo (InRad/ HC-FMUSP), São Paulo, SP, Brasil. |
|
Av. Paulista, 37 - 7° andar - Conj. 71 - CEP 01311-902 - São Paulo - SP - Brazil - Phone: (11) 3372-4544 - Fax: (11) 3372-4554