Radiologia Brasileira - Publicação Científica Oficial do Colégio Brasileiro de Radiologia
AMB - Associação Médica Brasileira CNA - Comissão Nacional de Acreditação
 Vol. 41 nº 1 - Jan. / Fev. of 2008
Vol. 41 nº 1 - Jan. / Fev. of 2008
|
NOVIDADE EM RADIOLOGIA
|
|
|
|
|
Autho(rs): Maria Inês Meurer, Eduardo Meurer, Jorge Vicente Lopes da Silva, Ailton Santa Bárbara, Luiz Felipe Nobre, Marília Gerhardt de Oliveira, Daniela Nascimento Silva |
|
|
Descritores: Prototipagem rápida, Prototipagem biomédica, Tomografia computadorizada |
|
|
Resumo: VDoutor em Medicina (Radiologia), Professor Adjunto do Departamento de Clínica Médica da Universidade Federal de Santa Catarina (UFSC), Florianópolis. SC, Brasil
INTRODUÇÃO A precisão no diagnóstico e planejamento do tratamento de pacientes é um desafio para as equipes cirúrgicas, especialmente nos casos mais complexos, como nas deformidades da face. As deformidades faciais são relativamente freqüentes e seu tratamento é demorado, complexo e oneroso. Os gastos na reabilitação funcional, estética e social de portadores de deformidades faciais são exorbitantes(1,2) e decorrentes de fatores como longo tempo de hospitalização, custos com previdência social durante a recuperação, número de cirurgias reconstrutivas, e tempo das equipes cirúrgicas interdisciplinares e pessoal auxiliar(2,3). Além das causas congênitas, acidentes associados ao trabalho, ao trânsito e à violência social figuram como causas adquiridas. No Brasil, o número de internações relacionadas a acidentes e violência é alarmante(4). Além disso, pacientes com alterações faciais graves freqüentemente apresentam baixo nível de integração social, pois a dificuldade de inserção dessas pessoas na sociedade geralmente é maior que a de pessoas com alterações em membros ou outras partes do corpo. Entre as técnicas de diagnóstico por imagem usadas para a avaliação pré-operatória desses pacientes, destaca-se a tomografia computadorizada (TC). Além da essencial avaliação das imagens bidimensionais (2D), a visualização tridimensional (3D) proporciona acesso privilegiado às estruturas de interesse, especialmente para o cirurgião, explicitando alguns aspectos que de outra forma só estariam acessíveis pela "reconstrução mental" das imagens tomográficas. Apesar das imagens 3D virtuais fornecerem informações indiscutivelmente elucidativas, persiste algum distanciamento entre o modelo virtual e o real manejo das estruturas anatômicas no ato cirúrgico. A obtenção de protótipos biomédicos a partir de imagens de TC tem-se mostrado uma solução inovadora para reduzir este distanciamento. Analogamente à manufatura de produtos, em que protótipos são utilizados para melhorar a qualidade final, permitindo detectar erros nos primeiros estágios do ciclo de desenvolvimento dos produtos(5), a obtenção de protótipos biomédicos permite construir objetos físicos que reproduzem estruturas anatômicas. A produção desses protótipos só é possível por intermédio da integração das tecnologias de aquisição e manipulação de imagens médicas com os sistemas computer-aided design (CAD) e os sistemas de prototipagem rápida (PR), envolvendo, portanto, equipes multidisciplinares. Com a visualização e manipulação direta de uma réplica anatômica das estruturas ósseas, os protótipos biomédicos permitem, por exemplo, a mensuração de estruturas e a simulação de osteotomias e de técnicas de ressecção com excelente precisão. Como conseqüência, observa-se redução do tempo cirúrgico, do período de anestesia e do risco de infecção, com diminuição no custo global do tratamento e melhores resultados finais(1,6,7). Além disso, a utilização desses protótipos melhora a comunicação entre o profissional e o paciente, auxiliando na explicação sobre o procedimento cirúrgico e na obtenção do termo de consentimento livre e esclarecido, podendo ainda servir como base para a fabricação de implantes protéticos personalizados(8–11). Os protótipos podem ainda ser utilizados com objetivos didáticos(9). O processo de fabricação de protótipos biomédicos exige forte interação das ciências biomédicas, informática e engenharia. Para a compreensão do processo, e também para a comunicação entre os profissionais envolvidos, é preciso que engenheiros entendam conceitos de diagnóstico por imagens e cirurgia, e que radiologistas e cirurgiões trafeguem pelo mundo da informática e dos processos de fabricação. O objetivo deste artigo é apresentar uma revisão dos pontos-chave na construção de protótipos biomédicos. As considerações aqui elencadas são resultado da integração de uma equipe de pesquisa composta por cirurgiões vinculados ao Programa de Pós-Graduação em Cirurgia e Traumatologia Bucomaxilofacial da Pontifícia Universidade Católica do Rio Grande do Sul (CTBMF-PUCRS), engenheiros da Divisão para o Desenvolvimento de Produtos do Centro de Pesquisa Renato Archer (CenPRA) e radiologistas médicos e odontológicos vinculados à Universidade Federal de Santa Catarina (UFSC).
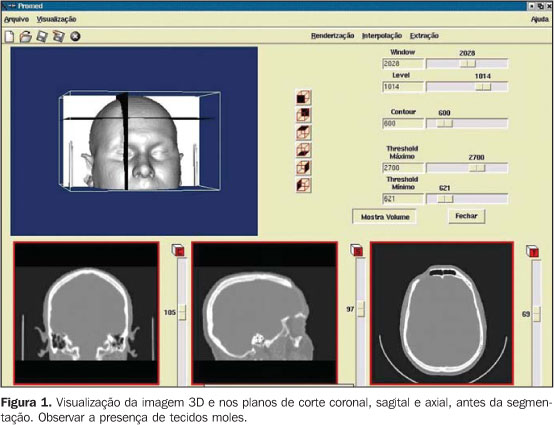
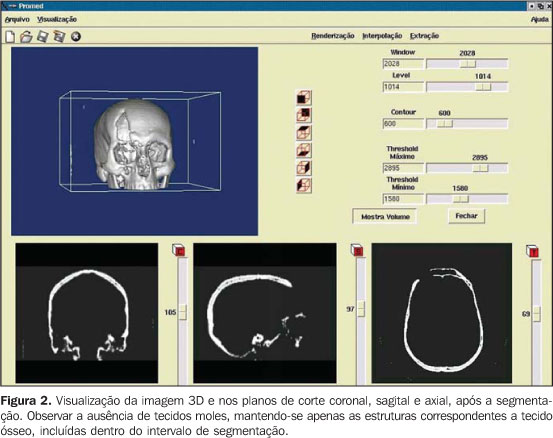
ETAPAS PARA A CONSTRUÇÃO DE PROTÓTIPOS BIOMÉDICOS 1. Seleção do paciente A opção pela construção do protótipo, em detrimento de técnicas menos onerosas, deve ser reservada apenas aos casos em que houver real benefício ao paciente, desconsiderando o modismo e o mercantilismo(6, 7,12). A maior valia será em procedimentos cirúrgicos em que não existam técnicas cirúrgicas consagradas, ou quando essas necessitem ser modificadas e/ou melhoradas. Com um protótipo, o cirurgião pode, durante a fase de planejamento, elaborar a técnica, avaliar detalhes, otimizar o procedimento, antecipar dificuldades e, principalmente, a solução para estas. A experiência da utilização de protótipos biomédicos na CTBMF-PUCRS demonstrou que as dificuldades observadas durante a simulação do procedimento cirúrgico no biomodelo são muito semelhantes às encontradas no ato cirúrgico, o que ilustra a validade desses protótipos durante o planejamento. 2. Aquisição das imagens Na aquisição das imagens é desejável a obtenção de um volume único de todo o segmento a ser estudado, utilizando cortes finos. É fundamental considerar que a exposição do paciente à radiação é um fator limitador, sendo responsabilidade do radiologista a escolha do melhor protocolo de obtenção, buscando um equilíbrio entre qualidade do protótipo e dose de radiação. Alguns cuidados são necessários a fim de otimizar a aquisição das imagens para o pós-processamento computadorizado: – Teoricamente, a espessura de corte deve ser a menor possível para uma boa reconstrução 3D (com espessura de 1 mm obtêm-se excelentes resultados). Porém, se a área a ser escaneada for muito extensa, muitas vezes não é tecnicamente possível obter os dados com esta espessura de corte. – No caso da área de interesse ser apenas a face, a mudança no plano de aquisição de axial para coronal pode diminuir substancialmente o número de cortes. – Em modo helicoidal, o aumento do pitch pode permitir a obtenção de um volume com maior extensão, mantendo-se cortes finos, sobretudo nos aparelhos com múltiplas camadas de detectores. Esta é uma solução melhor do que o aumento da espessura de corte. Se o aumento na espessura de corte for inevitável, deve-se optar pela formação do volume com o menor intervalo de reconstrução possível entre as imagens. – O field of view (FOV) deve englobar toda a região de interesse. Para face e crânio, um FOV em torno de 250 mm é suficiente; pode-se trabalhar com FOVs menores, dependendo da área a ser representada no protótipo. Quanto menor o FOV, maior a qualidade da imagem, pois assim aplica-se a matriz disponível a uma área menor, diminuindo o tamanho do pixel e, conseqüentemente, o efeito de volume parcial(13). – O gantry, em princípio, não deve ser inclinado durante a aquisição das imagens, pois alguns softwares de manipulação das imagens ainda não permitem a compensação dessa inclinação, produzindo protótipos com alterações dimensionais(14). – A utilização de filtros de imagem durante a aquisição é controversa. Alguns estudos têm reportado maior formação de artefatos com o emprego de filtro para osso durante a aquisição(15,16). – Artefatos relacionados a restaurações dentárias metálicas precisam ser posteriormente removidos por instrumentos de computação gráfica, sendo um processo demorado, enfadonho, e que muitas vezes interfere negativamente no resultado final. Visando a minimizar a produção desses artefatos, deve-se posicionar o paciente com o plano oclusal (linha de oclusão dos dentes) paralelo ao plano de corte axial; tal manobra restringe os artefatos à região das coroas dentárias, diminuindo o número de cortes a ser editado manualmente. 3. Armazenamento e transferência dos arquivos de imagem A falta de padronização dos formatos de imagem é um dos problemas que pode ser encontrado. O formato digital imaging and communications in medicine (DICOM)(17) é hoje um padrão da indústria de equipamentos médicos e, por ser mundialmente aceito, é o que confere maior interoperabilidade entre sistemas computacionais e equipamentos médicos. Nem todos os tomógrafos exportam arquivos no padrão DICOM (particularmente os equipamentos mais antigos). Assim, é importante verificar, previamente, junto ao centro de prototipagem, a compatibilidade entre o formato das imagens e o software para tratamento e edição destas. Os arquivos podem ser armazenados em qualquer mídia disponível, desde que esta apresente capacidade para grandes volumes de dados. Normalmente, são utilizados como mídia CDs, fitas DAT e discos óticos. Os CDs regraváveis (tipo R/W) devem ser evitados, pois podem não ser reconhecidos por alguns softwares de edição(18), ou mesmo apresentar uma volatilidade maior no arquivamento dos dados, dificultando sua futura recuperação. Na transferência dos arquivos de imagem, o volume de dados pode ser um problema. Cada imagem em formato DICOM com matriz de aquisição de 512 × 512 pixels gera um arquivo de 512 Kbytes por corte. Uma TC de crânio, cumprindo-se as exigências para a construção de um bom protótipo, pode gerar um volume de dados próximo a 100 Mbytes. Assim, ferramentas de compactação podem ser úteis no momento da transferência. Redes de banda larga permitem a transferência via internet utilizando o protocolo file transfer protocol (FTP) diretamente para o centro de prototipagem. A disponibilização dos arquivos em redes locais de acesso restrito (permitindo o download pelo centro de prototipagem), ou ainda o envio das imagens em CD via correio são opções adicionais para a transferência das imagens. O envio dos arquivos anexados em e-mails também pode ser uma opção, embora a recusa do arquivo pelo servidor seja freqüente, em razão do tamanho do arquivo. Questões relacionadas à segurança no acesso aos dados devem ser consideradas. 4. Manipulação das imagens A manipulação ou edição das imagens é realizada em softwares específicos, sendo salutar, nesta etapa, estreita interação entre as especialidades biomédicas e a engenharia(19). A meta é a segmentação das imagens, processo que visa a separar os dados de interesse do conjunto de informações disponibilizadas pela TC. No caso dos protótipos para cirurgias bucomaxilofaciais, em que o objeto de estudo é a peça óssea, a segmentação visa à separação da porção óssea dos tecidos adjacentes (Figuras 1 e 2).
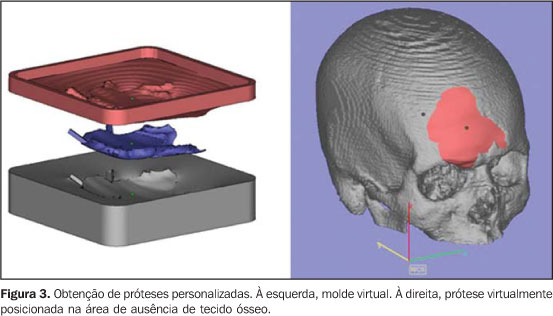
Entre as ferramentas disponíveis para a segmentação das imagens, o threshold é bastante utilizado e baseia-se na definição de intervalos de densidade que expressem, por exemplo, somente os voxels que correspondam a tecido ósseo. Se este intervalo for determinado incorretamente, irá ocorrer um efeito chamado dumb-bell, podendo resultar na supressão ou alteração de estruturas durante o processo(15). Em alguns casos, é necessária a edição manual das imagens, com ferramentas como cortar, apagar e selecionar; esta edição é especialmente útil em áreas com artefatos de imagem provenientes de próteses ou restaurações dentárias. O CenPRA, por meio do projeto Prototipagem Rápida na Medicina (Promed), desenvolveu o software InVesalius, pioneiro no Brasil para o processamento de imagens médicas visando à produção de biomodelos. Sua primeira versão já está disponível aos profissionais e às instituições de saúde da área biomédica, seguindo a política do software livre (licenças gratuitas podem ser solicitadas em: http://www. cenpra.gov.br/promed). Na elaboração do InVesalius, foram implementados algoritmos que disponibilizam recursos de visualização 3D, segmentação e reformatações 2D e 3D. O software oferece ainda uma função adicional, o processo de conversão, permitindo a exportação de imagens para um formato que seja reconhecido pelos equipamentos de PR. A integração dos sistemas CAD aos sistemas médicos facilita a manipulação e modelagem de objetos, permitindo que imagens virtuais de estruturas segmentadas possam ser manipuladas como se fossem peças de um quebra-cabeça ou de um protótipo biomecânico. Além disso, sistemas CAD são adequados para definir procedimentos de espelhamento utilizando a simetria contralateral da face, permitindo o planejamento e a obtenção de próteses personalizadas, inclusive com a simulação da montagem da prótese virtual no modelo 3D (Figura 3). A construção da prótese personalizada pode ser feita pela modelagem da estrutura que substituirá a área lesada ou por meio de operações nos sistemas CAD, pela geração de um modelo 3D do molde; o molde obtido por PR é então utilizado para dar forma ao material que será implantado (normalmente polímeros ou materiais cerâmicos implantáveis). É importante considerar contrações típicas de alguns desses materiais na confecção dos moldes. Para materiais metálicos implantáveis, pode-se utilizar o molde no intuito de gerar modelos em cera para processos de microfusão, por exemplo.
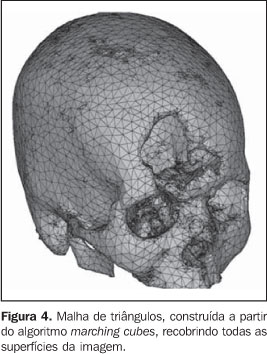
5. Conversão das imagens As imagens adquiridas pelo tomógrafo não podem ser processadas diretamente pelos aparelhos de prototipagem, por dois motivos principais: primeiro, o formato do arquivo fornecido pelo tomógrafo não é reconhecido pelos equipamentos de prototipagem; segundo, a espessura dos cortes tomográficos geralmente varia de 1 mm a 5 mm, sendo consideravelmente maior que a espessura das fatias utilizadas em PR, em torno de 0,1 mm. Além disso, os processos de PR utilizam dados originados de sistemas CAD-3D modelados por superfícies ou sólidos, ao passo que as imagens tomográficas são representadas por voxels. Assim, as imagens tomográficas 2D precisam ser reformatadas tridimensionalmente e convertidas para um formato de imagem utilizado nos processos de PR; o formato padrão é o STL, representando-se o modelo por malhas de triângulos não-uniformes(20,21) (Figura 4). O arquivo STL é então trabalhado em software específico para prototipagem, para a correção de eventuais inconsistências na superfície, no fechamento dos triângulos, na otimização do número de triângulos, e na escolha da orientação de construção mais apropriada à geometria da peça em questão — etapa conhecida como planejamento de processo. Após esta etapa, o modelo virtual em formato STL é refatiado em camadas paralelas, para permitir a construção do protótipo.
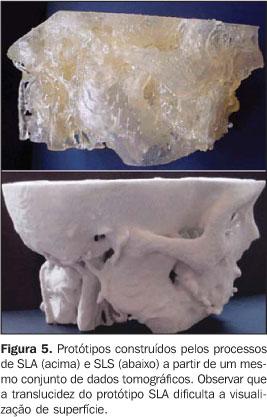
Para que uma estrutura complexa como um crânio humano possa ser representada adequadamente, o modelo terá centenas a milhares de facetas triangulares, podendo gerar arquivos de tamanho excessivamente grande, dificultando o processamento. 6. Construção do protótipo Para a construção, os arquivos STL devem ser transmitidos para o computador da estação de prototipagem (comumente o computador de processamento das imagens não se encontra no mesmo local que o computador do sistema de prototipagem). A transmissão pode ser feita por meio que suporte a transmissão desses dados (CD, e-mail, FTP, rede local). Após a transferência, a construção do modelo é automática na maioria dos processos. A construção pode levar várias horas, dependendo do número de camadas e da altura do protótipo. A Tabela 1 provê uma visão bastante superficial das vantagens e desvantagens dos processos mais utilizados no Brasil(20) para as aplicações biomédicas. A intenção desta tabela não é a de depreciar ou valorizar equipamentos ou fabricantes, mas sim a de fornecer informações concisas que possam auxiliar o profissional da área de saúde a decidir por um ou outro processo, dentro dos seus requisitos e condições de investimento. Deve ser considerado que o custo de aquisição e operação dos equipamentos é alto, exigindo pessoal especializado, e nem sempre o retorno do investimento é compensador. Por este motivo, a grande maioria dos usuários opta por adquirir os serviços, e não os equipamentos. Na Figura 5, a título de ilustração, estão representados protótipos biomédicos produzidos pelos processos de SLA e SLS a partir de um mesmo conjunto de dados. Alguns casos clínicos com a utilização de protótipos podem ser vistos em: http://www.cenpra.gov.br/promed/casos.htm.
CONSIDERAÇÕES FINAIS Os protótipos biomédicos apresentam grande potencial na escolha de novas abordagens terapêuticas, muitas vezes alternativas aos tratamentos atuais. A utilização desses protótipos no Brasil ainda é restrita, particularmente por causa dos custos envolvidos na produção e da pouca disponibilidade de equipamentos no País. A natureza demorada do processo (da obtenção da imagem à produção do protótipo), associada ao alto custo, dificulta a sua aplicação em procedimentos cirúrgicos de rotina, mesmo quando há indicação. É provável que essas limitações sejam superadas em um curto espaço de tempo, seja pelo avanço tecnológico, seja pela utilização interdisciplinar da tecnologia de PR em centros especializados e públicos, tornando os protótipos biomédicos mais acessíveis. Não se pode, também, tratando-se de perspectivas futuras, deixar de salientar a importância dessa tecnologia na engenharia tecidual. Este é também um domínio multidisciplinar da ciência que combina e aplica os princípios da engenharia com as ciências da vida, buscando o desenvolvimento de substitutos biológicos para restaurar, manter ou melhorar as funções de um determinado tecido(22). Já existem relatos, na literatura, demonstrando que tecidos podem ser realmente gerados a partir dessa técnica(23,24). A produção de um modelo por prototipagem rápida, na forma específica desejada e com estrutura apropriada para a adesão e reprodução celular, poderá ser uma solução viável para tratamentos reconstrutivos em humanos(25). Um avanço ainda mais espetacular é a possibilidade da produção direta de órgãos por mecanismos similares à prototipagem rápida, chamados de bioimpressão(26). A experiência adquirida por este grupo na obtenção de biomodelos tem propiciado aos pesquisadores uma troca de conhecimento fundamental ao desenvolvimento de cada área específica. O CenPRA tem experimentado a oportunidade de ter seu software utilizado por um grupo de profissionais especializados e que em última instância é o seu público-alvo. Ao contrário da maioria dos softwares especializados, o InVesalius foi concebido para uso em computadores pessoais, processando imagens biomédicas e permitindo a sua interpretação não de forma estática, mas sim dinâmica, de acordo com as necessidades do diagnóstico e até mesmo durante o procedimento cirúrgico. Mais de 1.500 licenças de uso gratuito já foram concedidas para profissionais do Brasil e de vários países, em diversas áreas do conhecimento. Além disso, o CenPRA desenvolve, juntamente com seus parceiros da área biomédica, metodologias, planejamento cirúrgico e a construção de biomodelos. O Programa de Pós-Graduação em CTBMF da PUCRS tem utilizado o software InVesalius e os protótipos biomédicos na resolução de diversos casos cirúrgicos. Além dos tratamentos de deformidades faciais, os protótipos estão sendo usados em alguns casos relacionados à implantodontia e no tratamento de pacientes portadores de anquilose da articulação temporomandibular, propiciando, tanto aos pacientes atendidos na PUCRS quanto aos profissionais em formação, o acesso a modernas tecnologias. A PUCRS também desenvolveu pesquisas em parceria com o CenPRA sobre a precisão dos biomodelos de prototipagem rápida, com finalidade de planejamento cirúrgico(16), e a confecção de protótipos a partir de imagens por ressonância magnética. Na UFSC, radiologistas vêm estudando a relação entre os parâmetros de obtenção das imagens tomográficas e a qualidade dos protótipos, buscando tornar menos empírica a aquisição e o tratamento das imagens tomográficas para construção de protótipos biomédicos. Todo este empreendimento tem um objetivo primordial: dispor de recursos tecnológicos e pesquisa aplicada para oferecer tratamentos melhores, respeitando a dignidade das pessoas que precisam usufruir desses métodos para melhor reabilitar forma e função.
REFERÊNCIAS 1. Peckitt NS. Stereoscopic lithography: customized titanium implants in orofacial reconstruction. Br J Oral Maxillofac Surg. 1999;37:353–69. [ ] 2. Sanghera B, Naique S, Papaharilaou Y, et al. Preliminary study of rapid prototype medical models. Rapid Prototyping Journal. 2001;7:275–84. [ ] 3. ATLS – Advanced Trauma Life Suport. Student manual. 6th ed. Chicago: American College of Surgeons; 1997. [ ] 4. Ministério da Saúde do Brasil. Morbidade hospitalar do SUS por causas externas – por local de internação – Brasil. [Acessado em: 18/5/2007]. Disponível em: http://tabnet.datasus.gov.br/cgi/deftohtm.exe?sih/cnv/eiuf.def [ ] 5. Silva JVL, Yamanaka MC, Saura CE. Rapid prototyping: concepts, applications, and potential utilization in Brazil. In: 15th International Conference in CAD/CAM Robotics and Factories of the Future; 1999; Águas de Lindóia, SP. [ ] 6. Kermer C, Lindner A, Friede I, et al. Preoperative stereolithographic model planning for primary reconstruction in craniomaxillofacial trauma surgery. J Craniomaxillofac Surg. 1998;26:136–9. [ ] 7. Meurer E. As tecnologias CAD-CAM em cirurgia e traumatologia bucomaxilofacial. (Tese de Doutorado). Porto Alegre: Pontifícia Universidade Católica do Rio Grande do Sul; 2002. Disponível em: http://www.cenpra.gov.br/promed/PDF/Tese_Meurer.pdf [ ] 8. D'Urso PS, Atkinson RL, Lanigan MW, et al. Stereolithographic (SL) biomodelling in craniofacial surgery. Br J Plast Surg. 1998;51:522–30. [ ] 9. James WJ, Slabbekoorn MA, Edgin WA, et al. Correction of congenital malar hypoplasia using stereolithography for presurgical planning. J Oral Maxillofac Surg. 1998;56:512–7. [ ] 10. Haex JKT, Poukens JMN. Preoperative planning with the use of stereolithographic model. Phidias Newsletter. 1999(3). [Acessado em: 22/3/2007]. Disponível em: http://193.74.1000.113/Medical/files/ph3.pdf [ ] 11. Petzold R, Zeilhofer HF, Kalender WA. Rapid protyping technology in medicine – basics and applications. Comput Med Imaging Graph. 1999; 23:277–84. [ ] 12. Perry M, Banks P, Richards R, et al. The use of computer-generated three-dimensional models in orbital reconstruction. Br J Oral Maxillofac Surg. 1998;36:275–84. [ ] 13. Cáceres KPS. Efeitos da variação da espessura do corte tomográfico e da largura do campo de visão (FOV) na reprodução de estruturas ósseas finas com a finalidade de prototipagem rápida – estudo in vitro. (Monografia). Florianópolis: Universidade Federal de Santa Catarina; 2005. [ ] 14. Kragskov J, Sindet-Pedersen S, Gyldensted C, et al. A comparison of three-dimensional computed tomography scans and stereolithographic models for evaluation of craniofacial anomalies. J Oral Maxillofac Surg. 1996;54:402–11. [ ] 15. Choi JY, Choi JH, Kim NK, et al. Analysis of errors in medical rapid prototyping models. Int J Oral Maxillofac Surg. 2002;31:23–32. [ ] 16. Silva DN. Análise do erro dimensional dos biomodelos de sinterização seletiva a laser (SLS) e de impressão tridimensional (3DP), a partir de imagens de tomografia computadorizada, na reprodução da anatomia craniomaxilar: estudo in vitro. (Tese de Doutorado). Porto Alegre: Pontifícia Universidade Católica do Rio Grande do Sul; 2004. [ ] 17. DICOM Standards Committee. DICOM Home Page. [Acessado em: 22/3/2005]. Disponível em: http://medical.nema.org [ ] 18. Kernan BT, Wimsatt JA 3rd. Use of a stereolithography model for accurate, preoperative adaptation of a reconstruction plate. J Oral Maxillofac Surg. 2000;58:349–51. [ ] 19. Silva JVL, Meurer E, Zavaglia CAC, et al. Rapid prototyping applications in the treatment of craniomaxillofacial deformities – utilization of bioceramics. Key Engineering Materials. 2003; 254-256:687–90. [ ] 20. Volpato N. Prototipagem rápida: tecnologia e aplicações. São Paulo: Edgard Blücher; 2007. [ ] 21. Souza MA, Centeno TM, Pedrini H. Integrando reconstrução 3D de imagens tomográficas e prototipagem rápida para a fabricação de modelos médicos. Revista Brasileira de Engenharia Biomédica. 2003;19:103–15. [ ] 22. Langer R, Vacanti JP. Tissue engineering. Science. 1993;260:920–6. [ ] 23. Weng Y, Cao Y, Silva CA, et al. Tissue engineered composites of bone and cartilage for mandible condylar reconstruction. J Oral Maxillofac Surg. 2001;59:185–90. [ ] 24. Abukawa H, Terai H, Hannouche D, et al. Formation of a mandibular condyle in vitro by tissue engineering. J Oral Maxillofac Surg. 2003;61:94–100. [ ] 25. Williams JM, Adewunmib A, Schek RM, et al. Bone tissue engineering using polycaprolactone scaffolds fabricated via selective laser sintering. Biomaterials. 2005;26:4817–27. [ ] 26. Jakab K, Neagu A, Mironov V, et al. Organ printing: fiction or science. Biorheology. 2004;41: 371–5. [ ]
Recebido para publicação em 21/5/2007. Aceito, após revisão, em 20/8/2007.
* Trabalho realizado na Universidade Federal de Santa Catarina (UFSC), Florianópolis, SC,na Pontifícia Universidade Católica do Rio Grande do Sul (PUCRS), Porto Alegre, RS, na Universidade do Sul de Santa Catarina (Unisul), Tubarão, SC, e no Centro de Pesquisa Renato Archer (CenPRA), Campinas, SP, Brasil. |
|
Av. Paulista, 37 - 7° andar - Conj. 71 - CEP 01311-902 - São Paulo - SP - Brazil - Phone: (11) 3372-4544 - Fax: (11) 3372-4554