Radiologia Brasileira - Publicação Científica Oficial do Colégio Brasileiro de Radiologia
AMB - Associação Médica Brasileira CNA - Comissão Nacional de Acreditação
 Vol. 55 nº 3 - Maio / Jun. of 2022
Vol. 55 nº 3 - Maio / Jun. of 2022
|
ENSAIO PICTÓRICO
|
|
|
|
|
Autho(rs): Tiago Kojun Tibana1,a; Leonardo Verza2,b; Bernardo Caetano da Silva Rodrigues3,c; Lucas Moretti Monsignore4,d; Daniel Giansante Abud4,e; Thiago Franchi Nunes1,f |
|
|
Descritores: Gastrostomia; Radiologia intervencionista; Fluoroscopia; Tomografia computadorizada. |
|
|
Resumo: INTRODUÇÃO
A gastrostomia cirúrgica tem sido realizada desde o século 19, mas por requerer anestesia geral, que está associada a altas morbidade e mortalidade, foi substituída por métodos percutâneos. Em 1980, Gauderer et al.(1) descreveram a primeira técnica percutânea bem-sucedida com o auxílio da endoscopia. Um ano depois, Preshaw descreveu a primeira técnica percutânea bem-sucedida usando orientação fluoroscópica(2), que se estabeleceu como uma técnica segura e eficaz para nutrição enteral ou descompressão gástrica. As técnicas guiadas por imagem, por vias transoral(3) e transabdominal(4), podem ser realizadas quando há falha na técnica endoscópica ou em cenários clínicos em que a endoscopia não pode ser realizada, incluindo estenose rígida do trato gastrointestinal superior, hérnia de hiato volumosa ou obesidade significativa(35). São relatadas taxas de sucesso consistentemente altas para a confecção de gastrostomia pela via transabdominal (95100%)(6,7). Em uma metanálise, Wollman et al.(8) encontraram taxas com técnica transoral bem-sucedida em 99,2% contra 95,7% para a técnica endoscópica. A principal desvantagem de um método exclusivamente percutâneo são os menores tamanhos dos tubos geralmente usados nesta técnica, que são mais propensos a oclusão e podem requerer orientação fluoroscópica quando substituídos)(9). Desde a introdução da técnica percutânea em 1980, vários procedimentos diferentes foram desenvolvidos. As técnicas de inserção percutânea e os equipamentos empregados foram apri morados, sendo agora considerados como uma das melhores opções para a inserção de gastrostomia(9). INDICAÇÕES Os pacientes a serem considerados para gastrostomia devem estar em alto risco de desnutrição e provavelmente sem recuperarão da sua capacidade de se alimentar por via oral em curto prazo, ou os que requerem descompressão gástrica em longo prazo. Dentre as indicações podemos citar a disfagia neurogênica com alto risco de aspiração, pacientes com histórico de acidente vascular cerebral, comprometimento cognitivo ou redução do nível de consciência, pacientes portadores de síndromes degenerativas, malignidades de cabeça e pescoço, cirurgias prévias da via oral ou garganta, síndromes que cursam com má-absorção, doença de Crohn, pacientes que necessitam de suplementação nutricional, esclerose sistêmica, enterite por radiação, grandes queimados e até em quadros de depressão profunda(4,9,10). CONTRAINDICAÇÕES Contraindicações relativas incluem ascite, gastrectomia parcial, hérnia de hiato volumosa, volvo gástrico, esofagectomia com tração gástrica, interposição do cólon, denervação diafragmática com deslocamento superior do estômago, paciente em uso prolongado de esteroides ou imunossuprimidos. Dentre as contraindicações absolutas podemos citar coagulopatias incorrigíveis, peritonite ativa, isquemia mesentérica, obstrução do trato gastrointestinal (a menos que a indicação seja descompressão) e pacientes com hipertensão portal e varizes gástricas, que podem sangrar profusamente(4,9,10). TÉCNICAS INTERVENCIONISTAS Técnica transabdominal retrógrada Um kit específico geralmente é utilizado para a inserção por via transabdominal, conforme já descrito(4) (Figura 1). Após a insuflação do estômago com ar ou oxigênio via sonda nasogástrica, são obtidas as incidências radiográficas anteroposterior e lateral do estômago para confirmar interposição do cólon transverso. Uma agulha é introduzida através da parede abdominal anterior até o estômago e o contraste é injetado para confirmar a opacificação do lúmen gástrico. Dois ou mais fechos em T para gastropexia são avançados e implantados dentro do corpo do estômago, sob orientação de fluoroscopia ou tomografia, para fixar a parede anterior do estômago à parede abdominal, e então a punção entre as pexias é realizada. O trajeto transabdominal é dilatado em série orientado por um fio-guia Amplatz de 0,035 e uma bainha destacável de 20F é avançada para o lúmen gástrico. O tubo de gastrostomia com balão é então avançado por intermédio do fio-guia, inflado com um pequeno volume de solução de contraste diluída, retraído para a parede gástrica anterior e preso no lugar por um disco de retenção avançado até a pele sobrejacente. A posição é confirmada por injeção de contraste e opacificação do lúmen gástrico (Figuras 2 e 3).  Figura 1. Em A, kit utilizado para inserção via transabdominal com pexias (setas). Em B, figura esquemática demonstrando a punção (seta) entre as pexias. 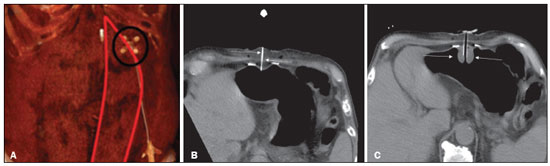 Figura 2. Procedimento retrógrado guiado por tomografia. Em A, gastropexia. Em B, punção entre as pexias (setas). Em C, aspecto final das gastrostomia com balonete insuflado (setas) no interior do estômago. 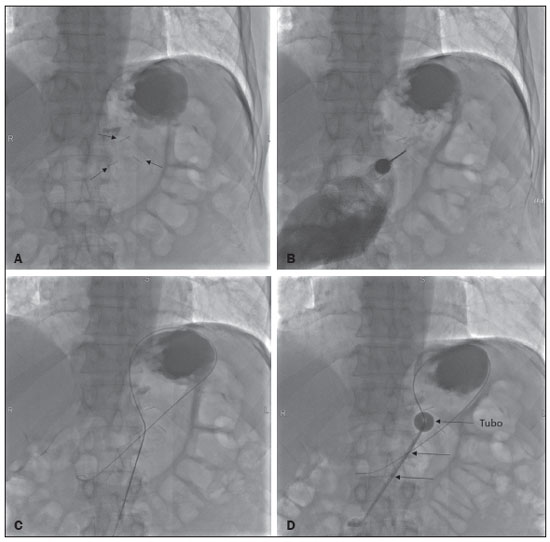 Figura 3. Procedimento retrógrado guiado por fluoroscopia. Em A, gastropexia (setas). Em B, punção entre as pexias. Em C, fio-guia no interior do estômago. Em D, aspecto final do procedimento com tubo posicionado (setas). Na técnica guiada por tomografia computadorizada (TC), a insuflação da câmara gástrica é realizada por sonda digestiva ou por punção direta do estômago vazio com agulha Chiba 21G e posterior distensão com ar ambiente. São inseridas duas ou três pexias para fixação do corpo gástrico na parede abdominal. Entre as pexias é inserida uma agulha do kit para passagem do fio-guia e inserção dos dilatadores sequenciais destacáveis. O tubo de gastrostomia com balão é então avançado pelo fio-guia. O balão de retenção é inflado e a sonda é tracionada para adequada fixação da parede gástrica anterior. Todos os passos do procedimento e a posição final da sonda são confirmados por TC(11) (Figura 2). Passo a passo: punção guiada; inserção das pexias; punção entre as pexias; dilatação do trajeto baseada no fio-guia; inserção de bainha destacável; passagem do tubo com auxílio do fio-guia; insuflação do balão. Técnicas transorais anterógradas Os tubos são colocados por abordagem anterógrada usando um sistema de gastrostomia endoscópica percutânea(9) (Figura 4). Procede-se a insuflação do estômago com ar ou oxigênio via sonda nasogástrica e então a punção é feita com agulha 21G ou 19G através da parede abdominal anterior até o estômago entre o corpo e o antro, após realizadas incidências radiográficas anteroposterior e lateral. Em outra abordagem, procede-se a infusão de solução fisiológica pela sonda nasogástrica e realiza-se a punção guiada por ultrassom (Figura 5). 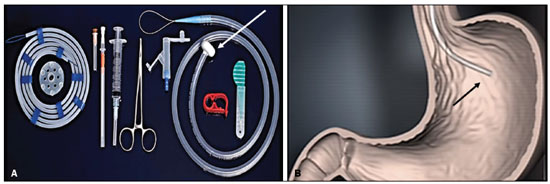 Figura 4. Em A, sistema de gastrostomia endoscópica percutânea utilizado nas técnicas anterógradas sem pexias, observando-se o tubo com ponta tipo cogumelo (seta). Em B, posicionamento da bainha (seta) no interior do estômago. 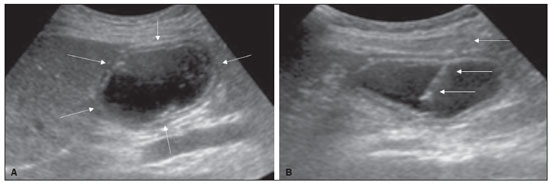 Figura 5. Distensão gástrica com solução fisiológica (setas em A) e punção guiada por ultrassom (setas em B). Na primeira técnica a agulha é substituída por um fio-guia e um cateter diagnóstico angulado 6F. Usando-se um fio-guia hidrofílico 0,035 passado dentro do cateter, direciona-se o fio para o interior do esôfago e finalmente para fora da boca (Figura 6). Um fio-guia duplo é passado pelo cateter, fixado pelo laço no tubo com ponta tipo cogumelo, e então procede-se o posicionamento da sonda de gastrostomia com o caminho que segue da boca, passa pelo esôfago e por fim para dentro do estômago, para que o cogumelo de retenção fique posicionado de forma segura contra a parede anterior do estômago. Passo a passo: punção guiada; troca da agulha por cateter diagnóstico e fio-guia hidrofílico; direcionamento do fio-guia e cateter para o esôfago até a boca; troca do fio-guia hidrofílico pelo fio-guia duplo; fixação do fio-guia duplo no tubo/sonda tipo cogumelo; posicionamento da sonda pelo caminho boca-esôfago-estômago. 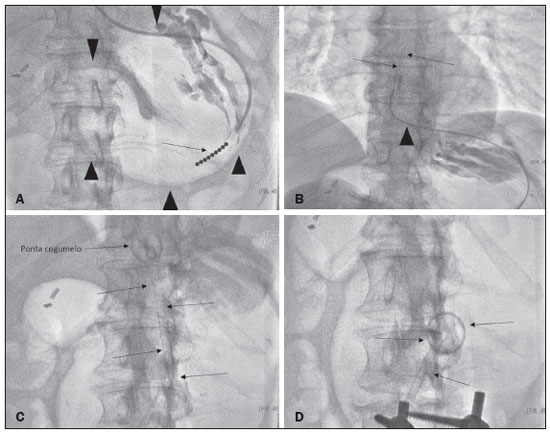 Figura 6. Procedimento anterógrado guiado por fluoroscopia. Em A, infusão de contraste pela sonda nasogástrica (seta) e insuflação do estômago (pontas de setas). Em B, fio-guia (setas) e cateter (ponta de seta) no trajeto entre o estômago e o esfôfago até a boca. Em C, sonda de gastrostomia sendo posicionada (setas). Em D, posicionamento final da gastrostomia (setas). Na segunda técnica (Figura 7), a agulha é substituída por um introdutor angiográfico 6F, seguindo-se a passagem de fio-guia hidrofílico 0,035 e cateter diagnóstico para o interior do estômago. O fio-guia hidrofílico e o cateter são então capturados de dentro do estômago por um snare dentro de uma bainha 7F ou 8F e puxado até a boca. Troca-se o fio-guia hidrofílico por um fio-guia duplo, que é então fixado pelo laço no tubo com ponta tipo cogumelo, e então procede-se o posicionamento da sonda de gastrostomia com o caminho que segue da boca, passa pelo esôfago e por fim para dentro do estômago. A posição pós-procedimento do tubo é confirmada com injeção de contraste e opacificação da luz gástrica. Passo a passo: punção guiada; troca da agulha por introdutor angiográfico; passagem de cateter diagnóstico e fio-guia hidrofílico para dentro do estômago; passagem de bainha pela boca até o estômago; passagem de snare dentro da bainha; captura do fio-guia hidrofílico e cateter pelo snare, que são então puxados até a boca; troca do fio-guia hidrofílico pelo fio-guia duplo; fixação do fio-guia duplo no tubo/sonda tipo cogumelo; posicionamento da sonda pelo caminho boca-esôfago-estômago. 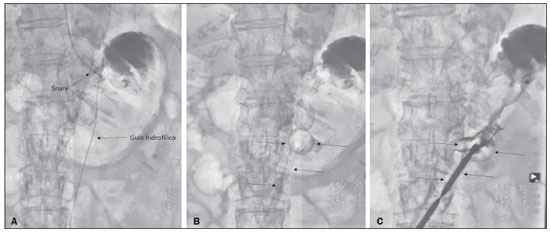 Figura 7. Procedimento anterógrado guiado por fluoroscopia. Em A, captura do fio-guia hidrofílico pelo snare. Em B e C, o aspecto final do procedimento, com injeção de contraste pelo tubo (setas). MEDICAÇÕES E CUIDADOS PERIPROCEDIMENTO O suporte anestésico é necessário, normalmente utilizando sedação consciente e bloqueio local. Uma equipe multidisciplinar para administração de drogas intravenosas e monitoramento de pacientes é indispensável. Midazolam e fentanil geralmente são suficientes, além da monitoração contínua durante o procedimento. A distensão intraluminal é fundamental e imprescindível para o sucesso do procedimento, e antiespasmódicos como butilbrometo de hioscina são úteis, particularmente nos casos em que seja difícil manter a distensão gástrica. PÓS-PROCEDIMENTO Imagens pós-procedimento geralmente não são necessárias. Porém, se houver qualquer dúvida sobre o posicionamento intragástrico, uma TC sem contraste pode ser realizada para esclarecimento. Radiografias de tórax para excluir perfuração não têm valor, pois o pneumoperitônio é uma consequência natural da punção de um estômago distendido e o ar subdiafragmático livre não deve ser considerado um sinal confiável de perfuração intestinal nesses casos. Não existe consenso sobre quando a alimentação pode ser iniciada após a inserção do tubo. A maioria dos centros aplica um período de 46 horas de jejum antes de testar o tubo por injeção de água. Antes da alimentação, o paciente pode ser avaliado por um membro treinado da equipe de suporte nutricional para decidir se o tubo pode ser usado. COMPLICAÇÕES Complicações maiores incluem hemorragia, peritonite, perfuração do cólon e infecção severa da pele, com baixas taxas de incidência, menores que 2,0%. Complicações menores são mais comuns e incluem infecção superficial periestomal, vazamentos, oclusão do tubo e deslocamento do tubo, com taxas variando de 1,3% a 45%(4,9,10). CONCLUSÃO A inserção percutânea de gastrostomia é um procedimento seguro e eficaz, apresentando boas taxas de sucesso e baixas taxas de complicações, sendo viável quando outras técnicas convencionais não podem ser realizadas. A principal limitação das gastrostomias inseridas pela via percutânea é o tamanho do tubo, o que pode levar a uma taxa mais alta de obstrução(4,6,811). REFERÊNCIAS 1. Gauderer MW, Ponsky JL, Izant RJ Jr. Gastrostomy without laparotomy: a percutaneous endoscopic technique. J Pediatr Surg. 1980;15:8725. 2. Preshaw RM. A percutaneous method for inserting a feeding gastrostomy tube. Surg Gynecol Obstet. 1981;152:65860. 3. Leeds JS, McAlindon ME, Grant J, et al. Survival analysis after gastrostomy: a single-centre, observational study comparing radiological and endoscopic insertion. Eur J Gastroenterol Hepatol. 2010;22:5916. 4. Shin JH, Park AW. Updates on percutaneous radiologic gastrostomy/gastrojejunostomy and jejunostomy. Gut Liver. 2010;4(Suppl 4):S2531. 5. Itkin M, Delegge MH, Fang JC, et al. Multidisciplinary practical guidelines for gastrointestinal access for enteral nutrition and decompression from the Society of Interventional Radiology and American Gastroenterological Association (AGA) Institute, with endorsement by Canadian Intervention. J Vasc Interv Radiol. 2011;22:1089106. 6. Baere T, Chapot R, Kuoch V, et al. Percutaneous gastrostomy with fluoroscopic guidance: single-center experience in 500 consecutive cancer patients. Radiology. 1999;210:6514. 7. Ryan JM, Hahn PF, Boland GW, et al. Percutaneous gastrostomy with T-fastener gastropexy: results of 316 consecutive procedures. Radiology. 1997;203:496500. 8. Wollman B, DAgostino HB, Walus-Wigle JR, et al. Radiologic, endoscopic, and surgical gastrostomy: an institutional evaluation and meta-analysis of the literature. Radiology. 1995;197:699704. 9. Sutcliffe J, Wigham A, Mceniff N, et al. CIRSE standards of practice guidelines on gastrostomy. Cardiovasc Intervent Radiol. 2016;39:97387. 10. Rahnemai-Azar AA, Rahnemaiazar AA, Naghshizadian R, et al. Percutaneous endoscopic gastrostomy: indications, technique, complications and management. World J Gastroenterol. 2014;20:773951. 11. Tyng CJ, Santos EFV, Guerra LFA, et al. Computed tomography-guided percutaneous gastrostomy: initial experience at a cancer center. Radiol Bras. 2017;50:10914. 1. Departamento de Radiologia Intervencionista e Vascular, Universidade Federal de Mato Grosso do Sul (UFMS), Campo Grande, MS, Brasil 2. Departamento de Imagem, A.C.Camargo Cancer Center, São Paulo, SP, Brasil 3. Departamento de Radiologia Intervencionista, Hospital Federal Ipanema (HFI), Rio de Janeiro, RJ, Brasil 4. Divisão de Radiologia Intervencionista, Departamento de Radiologia, Faculdade de Medicina de Ribeirão Preto da Universidade de São Paulo (FMRP-USP), Ribeirão Preto, SP, Brasil a. https://orcid.org/0000-0001-5930-1383 b. https://orcid.org/0000-0002-1287-6056 c. https://orcid.org/0000-0003-4936-9143 d. https://orcid.org/0000-0003-2345-4921 e. https://orcid.org/0000-0002-6171-669X f. https://orcid.org/0000-0003-0006-3725 Correspondência: Dr. Tiago Kojun Tibana Departamento de Radiologia Intervencionista e Vascular, Universidade Federal de Mato Grosso do Sul Avenida Senador Filinto Müler, 355, Vila Ipiranga Campo Grande, MS, Brasil, 79080-190 E-mail: tiagotibana@hotmail.com Recebido para publicação em 15/4/2021 Aceito, após revisão, em 10/9/2021 |
|
Av. Paulista, 37 - 7° andar - Conj. 71 - CEP 01311-902 - São Paulo - SP - Brazil - Phone: (11) 3372-4544 - Fax: (11) 3372-4554