Radiologia Brasileira - Publicação Científica Oficial do Colégio Brasileiro de Radiologia
AMB - Associação Médica Brasileira CNA - Comissão Nacional de Acreditação
 Vol. 55 nº 2 - Mar. / Abr. of 2022
Vol. 55 nº 2 - Mar. / Abr. of 2022
|
ARTIGO DE REVISÃO
|
|
|
|
|
Autho(rs): Flávio Duarte Silvaa; Renan Nogueira Cheminb; Alípio Gomes Ormond Filhoc; Júlio Brandão Guimarãesd; Fernando Ometto Zorzenonie; Marcelo Astolfi Caetano Nicof |
|
|
Descritores: Radiografia; Membro inferior; Deformidades congênitas dos membros; Diagnóstico por imagem. |
|
|
Resumo: INTRODUÇÃO
As deformidades dos membros inferiores podem originar-se de desordens dos tecidos moles (musculotendíneas, capsuloligamentares, integridade condral e dos meniscos) ou do próprio tecido ósseo, sejam relacionadas ao desenvolvimento ou adquiridas(1). Desvios do eixo no plano coronal são comumente observados nas crianças em desenvolvimento e geralmente corrigidos por mecanismos fisiológicos típicos do crescimento(2), porém, quando persistentes, podem levar à disfunção da marcha, predispondo a alterações articulares como condropatia, instabilidade e, eventualmente, ao desenvolvimento de osteoartrite precoce(3). Ainda na faixa etária pediátrica, entre as causas adquiridas, o trauma é a mais frequente e pode provocar deformidades mediante fraturas, especialmente as fisárias/transfisárias, estresse repetitivo sobre a placa de crescimento ou lesões osteocondrais(1). Já nos adultos, prevalece a deformidade articular degenerativa (osteoartrite), que se associa o desvio dos eixos mecânicos dos membros inferiores, formando um ciclo vicioso que resulta em progressão da deformidade e da degeneração(4,5). Muitas vezes as dificuldades em estabelecer diagnóstico e o plano terapêutico precisos provêm de divergências entre o exame físico e métodos de imagem. Para entender a origem das divergências e erros oriundos da avaliação radiográfica, Lazennec et al. conduziram um estudo que encontrou uma divergência de quase 6° nas medidas do eixo mecânico coronal em pacientes que exibiam mais de 7° de flexo ou recurvatum concomitantes, utilizando medidas do ângulo femorotibial, definido como o ângulo entre os eixos mecânicos do fêmur e tíbia e que caracteriza os desvios em valgo/varo dos joelhos. Em 12% das extremidades avaliadas pelos autores, o alinhamento em varo/valgo dos joelhos era completamente oposto nas imagens tridimensionais (3D) quando comparadas às bidimensionais (2D), divergindo 0,15° em varismo/valgismo para cada 1° de aumento na torção femoral e 0,05° para cada grau de aumento na torção tibial(6). Outro estudo destinado a mostrar a magnitude de erro de medidas angulares coronais na radiografia, variando-se as rotações e torções entre 20° e +20°, registrou uma mudança das médias do ângulo femoral mecânico distal lateral de 90,6° para 86,8°, do ângulo tibial proximal medial de 90,3° para 88,5° e do ângulo tibial mecânico lateral distal de 98,9° para 90,5°(7). Diante dos casos em que a deformidade é combinada em dois ou três planos (axial, coronal e sagital)(8), a diferença entre a medida aferida e a real é significativa, potencialmente alterando o planejamento da cirurgia de osteotomia. PREVALÊNCIA DE DEFORMIDADES COMBINADAS A concomitância das alterações em mais de um plano está presente já na população infantil. Por exemplo, a associação da deformidade coronal tem incidência próxima a 4% com o flexo fisiológico(9). Existe também associação com alterações torcionais(10). A partir da adolescência, torna-se mais importante e prevalente o recurvatum, relatado entre 10% e 12%(11) e alcançando até 38% na faixa etária de 40 a 60 anos(12). Em adultos jovens foi encontrada prevalência de 46% de alterações da torção tibial (majoritariamente um aumento da torção tibial externa) em conjunto com varo tibial(7). Outra subpopulação para se ter atenção especial ao se avaliar a deformidade é a de adultos e idosos com osteoartrite acentuada, pois essa afecção cursa frequentemente com contraturas musculares, que resultam em algum grau de flexão ou hiperextensão. Prevalências de perda da extensão total do joelho foram reportadas desde 8% em idosos com bom status funcional, até 75% em população institucionalizada, sobretudo unilateral(13). DIFERENCIAL DA ESTEREORRADIOGRAFIA POR RAIO-X A estereorradiografia biplanar é um sistema de imagem projetado em uma cabine padronizada, com dois detectores dispostos ortogonalmente em L e dois emissores de raio-X colimados que promovem escaneamento craniocaudal do paciente, fornecendo imagens simultâneas frontal e perfil em ortostase, com única varredura (em 20 segundos para corpo todo em adultos e 15 segundos para crianças), sem emendas ou distorção vertical, com tamanho real em uma escala de 1:1. O sistema utiliza uma câmara de gás interposta entre o tubo emissor de raio-X e o detector (câmara de Charpak) que multiplica a quantidade de fótons que irão sensibilizar o detector. Este princípio, reconhecido pelo prêmio Nobel de física em 1992(14), é o responsável pela menor dose de radiação (85% menor com a técnica de baixa dose, comparada com a radiografia convencional, e de 96% com a técnica de microdose, ou seja, 2.6 μSv na estereorradiografia versus 67.5 μSv na radiografia)(15,16) e pela qualidade da imagem, que é semelhante ou superior à da radiografia convencional(15). Após a demarcação de alguns pontos de referência na imagem 2D adquirida, um software integrado utiliza a simultaneidade e a ortogonalidade das imagens para gerar um modelo 3D do envelope ósseo do paciente(17). Estas modelagens 3D da anatomia fornecem as medidas de comprimentos, desvios angulares dos eixos, torções ósseas do fêmur e tíbia, além da rotação femorotibial, que se trata da rotação da tíbia em relação ao fêmur no joelho. O comprimento femoral é medido do centro da cabeça femoral ao centro do sulco intercondilar e o comprimento tibial, do centro do platô tibial ao centro do pilão tibial(17). A soma dos comprimentos femoral e tibial resulta no comprimento anatômico do membro e não inclui a espessura do espaço articular do joelho. O comprimento funcional do membro é a medida direta desde o centro da cabeça femoral até o centro do pilão tibial, incluindo-se a espessura do espaço articular do joelho(18). O plano frontal da estereorradiografia é definido pela tangente que passa posteriormente aos côndilos femorais(17) (Figura 1). 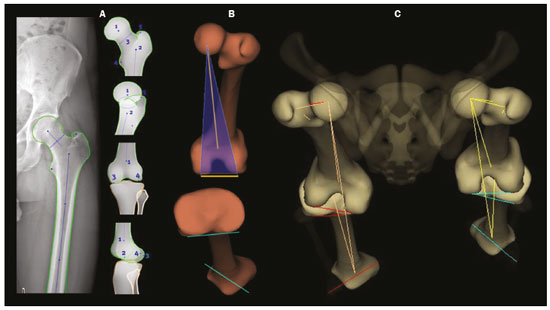 Figura 1. Eixos de referência do fêmur e da tíbia são determinados automaticamente e projetados no plano axial para se determinar as torções femoral e tibial, respectivamente, a partir dos modelos 3D. O eixo de referência proximal do fêmur é o que passa pelo centro da cabeça femoral e pelo centro da base do colo (A), e o eixo distal é a tangente ao contorno posterior dos côndilos femorais (B). Para a tíbia, o eixo proximal é a tangente ao contorno posterior dos côndilos tibiais e o distal é a linha que une o centro dos maléolos (A,B). O plano frontal na estereorradiografia é definido por meio da cabeça femoral e da tangente ao contorno posterior dos côndilos femorais (triângulo azul em B). C: Visão superior dos membros inferiores. As medidas executadas pela estereorradiografia seguem amplamente as medidas radiográficas definidas na literatura(18), com algumas particularidades como a inclinação da bacia, que na estereorradiografia é medida entre os acetábulos, utilizando linha horizontal que tangencia os tetos acetabulares como referência, semelhante à linha de referência femoral horizontal descrita por OBrien et al.(19). A inclinação da bacia medida dessa maneira reflete indiretamente a diferença dos comprimentos funcionais dos membros (incluindo a altura dos pés), o que não é verdade para a inclinação referenciada nas cristas ilíacas(20). A avaliação dos eixos pode incorrer em equívocos nas radiografias panorâmicas (deformidades em mais de um plano), e o comprimento, mesmo em radiografias supinas ou tomografia computadorizada (TC)-escanometria, também pode ser medido incorretamente, seja pela magnificação radiográfica inerente ou pela presença de flexo/recurvatum fixos(21,22). A estereorradiografia é boa alternativa à TC quando é necessária avaliação torcional dos membros, com a vantagem de utilizar menor radiação ionizante e possibilidade de integrar dados dos desvios de eixos nos planos coronal e sagital, uma vez que é realizada em posição funcional com carga(23). Tanto a radiografia panorâmica como a TC podem dar margem a um posicionamento ruim dos pés e membros inferiores no momento da aquisição da imagem(2426), incluindo rotação dos quadris, joelhos e tornozelo, o que afetaria a aferição adequada do ângulo femorotibial(17). As características técnicas da estereorradiografia biplanar controlam a maioria desses fatores. Estudo que avaliou 30 fêmures em posições neutra, com 10° de abdução, 10° de adução e 5° e 10° de flexão demonstrou acurácia da estereorradiografia para caracterização das medidas de torção femoral como independente do posicionamento femoral, sendo preferível à TC(8). Na TC, as medidas do ângulo de torção femoral variavam com a posição do fêmur e a flexão do quadril reduziu-as significativamente. Comparações avaliando o perfil torcional demonstraram que a estereorradiografia se associou a menor tempo de exame, maior acurácia e uma redução da exposição à radiação em relação à TC, podendo chegar a 95%(23,27). Outro fator importante que pode refletir em menor taxa de erros relacionados à técnica é a exposição única para aquisição simultânea em dois planos ortogonais, o que reduz o número de movimentações entre uma e outra aquisição(17). Como limitações, possui menor qualidade de imagem que a radiografia para detalhes ósseos finos, o que não altera a avaliação global e as medidas angulares do estudo(28). Assim como a radiografia e a TC, a estereorradiografia não tem sensibilidade sobre os planos de partes moles e ligamentares. As medidas de translação patelar distância entre a tuberosidade tibial e o sulco troclear (TT-TG) não são validadas, bem como não é possível fazer uma reconstrução 3D da patela pela estereorradiografia(29). Ademais, não é factível para todos os pacientes, visto que é necessária a permanência na posição supina por 10 segundos (aquisição dos membros inferiores), tempo similar à aquisição da radiografia com carga(27). ESTEREORRADIOGRAFIA BIPLANAR 3D E OS DESAFIOS NA AVALIAÇÃO DAS DEFORMIDADES DOS MEMBROS INFERIORES A decisão de alongamento ósseo ou cirurgia de partes moles para correção das deformidades ósseas, bem como o seu seguimento terapêutico, demandam a caracterização precisa do encurtamento em conjunto com as deformidades angulares(30). A estereorradiografia demonstrou ser uma ferramenta útil para avaliação pré-operatória dos membros inferiores(17) (Figura 2). 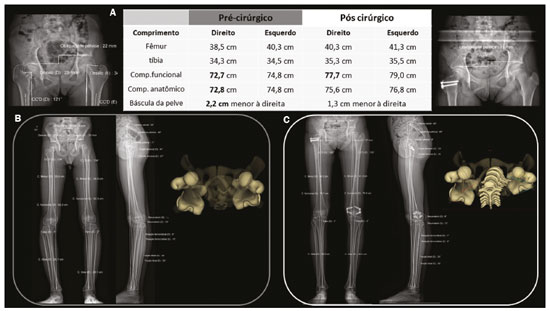 Figura 2. A: Parâmetros pré- e pós-cirúrgicos de paciente feminina, 14 anos, com dor e deformidade sequelar do quadril direito, achatamento da cabeça femoral, encurtamento do colo e aproximação do trocanter maior em relação à espinha ilíaca anteroinferior. Avaliação pré-operatória pela estereorradiografia (B) demonstra recurvatum (14° à direita e 13° à esquerda), diferença entre os comprimentos anatômico e funcional e inclinação da bacia 2,2 cm inferior à direita, além de acentuação da torção femoral direita (anteversão, que media 41°). Não havia desvio angular (valgo/varo). C: Pós-operatório de epifisiodese mostra redução da diferença dos comprimentos dos membros e da inclinação da bacia (que foi para 1,3 cm). Demonstrou-se redução do recurvatum à direita (passou de 14° para 8°), bem como da anteversão femoral direita (de 41° para 33°; 3D axial visão superior). Embora frequentemente as deformidades dos membros possam vir associadas nos três planos, o que representa um desafio na avaliação 2D, enumeram-se uma a uma, por uma questão didática. Discrepâncias de comprimento Na avaliação estereorradiográfica, o comprimento funcional do membro é a medida direta da distância 3D entre o centro da cabeça femoral e o contorno superior do dômus talar, portanto, incluindo a interlinha articular do joelho; já o comprimento anatômico é calculado adicionando-se as medidas 3D do fêmur (a partir do centro da cabeça) e da tíbia, sem se levar em conta a espessura da interlinha articular. Como regra geral, os comprimentos funcionais refletem diretamente o grau de inclinação da bacia (medida pelos acetábulos), portanto, nos casos em que tais medidas são discrepantes, atenção deve ser direcionada à altura dos pés em busca de assimetrias dos arcos plantares, medida também passível de ser aferida pela estereorradiografia biplanar. No estudo radiográfico panorâmico, equívocos quanto à discrepância de comprimento dos membros podem advir de sua incapacidade de mensurar as diferenças na altura dos pés(31). Similarmente, um comprimento funcional do membro menor que o comprimento anatômico deve dirigir a atenção para os desvios em valgo, varo, flexão ou recurvatum(31) (Figura 3). 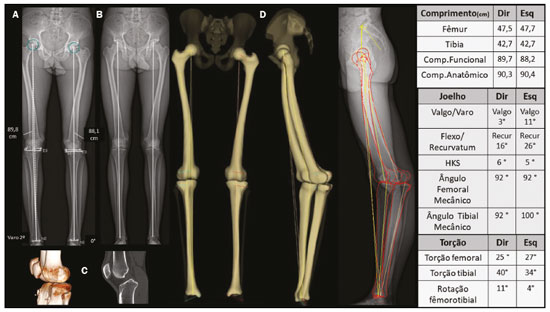 Figura 3. Avaliação realizada exclusivamente no plano frontal pode ser limitada diante de deformidades complexas, com falsos resultados dos eixos mecânicos. Paciente com recurvatum bilateral no exame físico. A,B: Análise usual apenas no plano frontal mostrava diferença de 1,7 cm no comprimento funcional dos membros inferiores, varo mecânico de 2° à direita e neutro à esquerda. C: TC mostrava proeminência da tuberosidade anterior da tíbia, com pequena ossificação intratendinea e hipoplasia do intercôndilo tibial à esquerda. Na avaliação 3D (D) ficou evidente que não há diferença no comprimento anatômico dos membros inferiores (tabela). O software sterEOS determina o que é o plano frontal e sagital 3D para cada joelho e o resultado foi valgo mecânico de 3° à direita, 11° à esquerda e o marcado recurvatum bilateral. Desvios angulares A caracterização de uma deformidade angular tem dois requisitos primordiais: a) situar o membro dentro de um sistema de planos cartesianos a partir de um plano de referência; b) o membro estudado deve estar sob ação de uma carga fisiológica. Nos membros inferiores, o plano de referência é o coronal do joelho, ou seja, o plano que tangencia o contorno posterior dos côndilos femorais e é ortogonal ao solo. Dessa maneira, define-se o que é o joelho visto de frente e o grau da deformidade que deve ser entendido como valgo/varo e flexo/recurvatum. A partir dos modelos 3D da estereorradiografia, calculam-se automaticamente os ângulos femoral distal lateral mecânico e tibial proximal medial. Como todas as medidas são baseadas nos modelos 3D do membro, variações no posicionamento durante a aquisição não prejudicam a sua acurácia. Essa é uma considerável vantagem em relação ao estudo radiográfico panorâmico, pois este depende do posicionamento correto, cuja referência é a patela centralizada no fêmur, independentemente da posição dos pés(18). O sucesso dessa incidência radiográfica depende da disponibilidade de uma escopia para posicionamento em tempo real ou da experiência do técnico de radiologia, portanto, sem esses recursos, aumenta-se potencialmente a exposição à radiação. Além disso, a patela é uma referência passível de críticas, pois diante de displasias trocleares e frouxidão ligamentar, podem estar lateralizadas e darão a impressão incorreta do plano coronal do joelho com consequente erro nas medidas(32) (Figura 4). 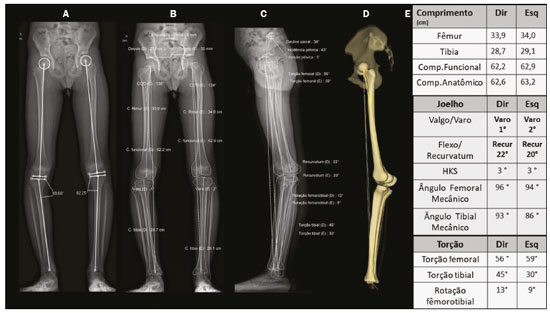 Figura 4. Paciente de sete anos, com hipermobilidade articular e em investigação de varismo. Escanometria em ortostase (A) mostrou deformidade tibial bilateral em varo (ângulo tibial proximal medial < 85°), com ângulo femorotibial de 4° à direita e 3° à esquerda. Não foi possível avaliar recurvatum. Estereorradiografia biplanar de baixa dose (B,C) e correspondente modelagem 3D (D) mostram que não há desvio significativo do eixo mecânico (varo de 1° do joelho direito e de 2° do joelho esquerdo E, Tabela) e demonstram acentuado recurvatum de ambos os joelhos (22° à direita e 20° à esquerda), com aumento da rotação femorotibial, possivelmente secundário a hipermobilidade articular. O acentuado recurvatum associado à rotação criaram a falsa impressão de genu varo ao escanograma. Estudos demonstraram a importância da avaliação dos eixos sob carga. Diferença de 2° entre as medidas do ângulo femorotibial em aquisições em ortostase versus supinas foram encontradas em estudos com 20(33), 70(34) e 85(35) joelhos, bem como diferença de 1,8° nas medidas do ângulo de convergência articular, considerado fator preditor para correção dos desvios coronais após osteotomia tibial alta medial e um indicador para laxidão ligamentar, elencando estudo em ortostase para complementar a avaliação do grau de estabilidade(36). Em estudo recente desenvolvido por Jud et al.(35), as projeções 2D foram consideradas insuficientes para representar a anatomia articular 3D em casos complexos, demonstrando que diferenças substanciais na representação do platô tibial entre métodos 2D e 3D, bem como do alinhamento dos membros inferiores com ou sem peso, podem induzir a uma impressão consideravelmente diferente da anatomia pré-operatória e, portanto, influenciar a decisão terapêutica do cirurgião(35) (Figura 5). Nesse estudo, que avaliou medidas do eixo mecânico femorotibial comparando aquisição 2D de todo o membro por meio da estereorradiografia biplanar com escanograma com os joelhos estendidos em posição supina pela TC (2D sem carga) e a reconstrução 3D da mesma aquisição tomográfica (3D sem carga), os autores concluíram que considerar tanto os fatores anatômicos 3D quanto os relacionados à ortostase é uma necessidade no futuro dos planejamentos das osteotomias(35). 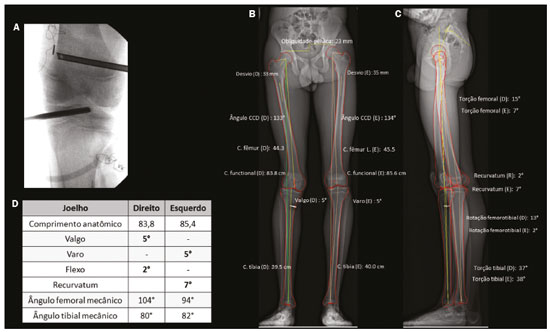 Figura 5. Paciente do sexo masculino, 16 anos, apresentando alteração da marcha, com discreta claudicação à direita. A: Radioscopia para reconstrução do ligamento cruzado anterior do joelho direito realizada há oito meses. B,C: Estereorradiografia revela valgo de 5° à direita e varo de 5° à esquerda, com deformidades femorais e tibiais, definidas pelos ângulos anormais femoral mecânico distal lateral e medial tibial proximal. Há diferença nos comprimentos anatômicos dos fêmures (85,4 e 83,8 cm), entretanto, menor que a inclinação da bacia (explicado pelo valgismo), além de um recurvatum (D, Tabela). A deformidade progressiva do membro inferior direito foi associada ao fechamento precoce do aspecto lateral da fise femoral distal. Neste caso, a estereorradiografia auxiliou no diagnóstico e planejamento cirúrgico, indo além das informações fornecidas pela escanometria convencional. Desvios rotacionais As anormalidades no plano axial (rotacionais e torcionais) são pobremente avaliadas no estudo radiográfico convencional e são, portanto, subdiagnosticadas(17). Além de causas relacionadas a deformidades dos pés (metatarso aducto, pé plano valgo), as anormalidades rotacionais dos membros inferiores podem resultar da torção tibial interna ou anteversão femoral aumentadas, bem como da torção tibial externa ou retroversão femoral(37). As medidas de torção femoral e tibial (ósseas) providas pela estereorradiografia são equivalentes às da TC e se baseiam nos mesmos pontos de referência descritos pelo método bimaleolar definido por Reikerås et al., por ter sido o que demonstrou maior reprodutibilidade(38). Por esse método, a avaliação torcional pode ser realizada a partir de cinco anos, pois depende da mineralização dos núcleos de ossificação secundários. A partir dos modelos 3D, os dois eixos de referência do fêmur e os dois da tíbia são determinados automaticamente e projetados no plano axial para se determinar as torções femoral e tibial, respectivamente. O eixo de referência proximal do fêmur é o que passa pelo centro da cabeça femoral e pelo centro da base do colo, e o eixo distal é a tangente ao contorno posterior dos côndilos femorais. Para a tíbia, o eixo proximal é a tangente ao contorno posterior dos côndilos tibiais e o eixo distal é a linha que une o centro dos maléolos. Comparada com a TC, a estereorradiografia reduz o viés de seleção de corte axial para determinação do eixo do colo femoral, referido como principal dificuldade e capaz de influenciar fortemente os valores das medidas na TC axial(39). Para correlação dos desvios torcionais do membro inferior com o padrão da marcha, calcula-se o índice cumulativo de torção (ICT), que é a soma dos ângulos de torção femoral e tibial, sendo, por convenção, a torção interna negativa (fêmur comumente apresenta torção interna) e a torção externa positiva (tíbia comumente tem torção externa)(40). O ICT (normal: +10 a +20°) reflete o grau de rotação do pé durante a marcha, sendo um ângulo dinâmico (Fick angle: com +5 a +18° de rotação externa como normalidade). A adição de uma torção femoral fraca (negativa) a uma torção tibial alta/média (positiva) leva a um alto ICT (> +20°), enquanto a adição de uma torção femoral alta/média a uma torção tibial fraca constitui um baixo ICT (< +10°). A posição estática do pé na incidência radiográfica anteroposterior reflete aproximadamente o ângulo do passo quando os quadris estão neutros(40). Quando o ICT difere da posição estática dos pés, deve- se observar se há mecanismos compensatórios nos joelhos ou quadris. Mais comumente, diante de um ICT baixo (aumento da torção femoral), há rotação interna do quadril para restabelecer o braço de alavanca glúteo (abdutores), com consequências no arco de movimento do quadril(41,42). Esse padrão de compensação não é constante para todos os indivíduos, sendo mais encontrado em pacientes com deficiência funcional do braço de alavanca glúteo e pode não se manifestar nos pacientes com força muscular glútea adequada(41). Nessa cadeia de compensação, é possível que a bacia se adapte com anteversão (redução do ângulo de versão pélvica e aumento do ângulo de inclinação sacral) ou retroversão, tal como ocorre na interdependência biomecânica da bacia, quadril e coluna, com citações frequentes na literatura(43), no entanto, até o momento não há referência de estudo que tenha avaliado diretamente as repercussões das deformidades dos membros inferiores sobre a posição da bacia. Além disso, outros fatores extrínsecos ao fêmur e tíbia devem ser considerados, como, por exemplo, a deformidade do pé (metatarsos adductus) ou searching toe. Essas condições podem ser aditivas ou compensatórias(44). Um perfil torcional compensado pode levar a um falso- negativo na percepção de rotação do pé na avaliação clínica por exame físico simples, ou pelo estudo radiográfico 2D convencional. Situações em que aumentos da rotação femoral (positiva) associam-se a rotação tibial acentuada (negativa) podem alinhar o eixo de rotação do pé com o do sentido de progressão da marcha, reduzindo a suspeição clínica para anormalidades rotacionais. Manifestações álgicas relacionadas a síndromes de atrito e disfunção patelofemoral podem ter suas origens em desalinhamentos rotacionais ocultos na avaliação radiográfica. Ao avaliar pacientes com dor femoropatelar, é imperativo considerar o perfil rotacional do fêmur e da tíbia(45) implicados na decisão terapêutica. Proposta de avaliação por imagem Uma visão geral de alguns dados fornecidos pelo sistema e uma proposta de avaliação são apresentadas na Figura 6. 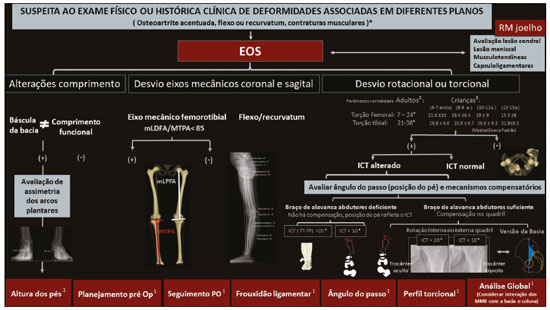 Figura 6. Proposta de fluxo dos pacientes com suspeita de deformidade em mais de um plano ortogonal. A estereorradiografia biplanar pode prover dados acerca da altura dos pés, do perfil torcional, do ângulo do passo, com medidas precisas e validadas. Após a aquisição das imagens, cada conjunto de medidas relacionadas ao comprimento (funcional e anatômico), bem como suas relações com a inclinação da bacia e altura dos pés, desvio do eixo mecânico nos planos coronal e sagital, e também o perfil torcional (torções tibial, femoral e rotação femorotibial), permitirão caracterizar a deformidade na íntegra. *Exemplos de situações em que se suspeitam de deformidades concomitantes em vários planos. 1Dados e aplicações fornecidos pela estereorradiografia. 2Valores de referência para o perfil torcional em adultos(18). 3Valores de referência para o perfil torcional em crianças(18,27). CONSIDERAÇÕES FINAIS Diversos trabalhos demonstraram serem elevadas as incidências dos desvios concomitantes dos membros inferiores em mais de um plano ortogonal. Essas combinações em varo e valgo com flexo ou recurvatum e rotacionais reduzem a acurácia da radiografia convencional na mensuração dos comprimentos e eixos, por se tratar de um método de imagem 2D com base na projeção de um volume sobre um plano de referência, portanto, altamente dependente do posicionamento, além de ter magnificação inerente. A TC, embora forneça informação 3D, é limitada pelo seu alto nível de radiação e sua incapacidade de examinar um paciente na posição funcional (em pé). A estereorradiografia por raio-X permite a caracterização das deformidades multiplanares em posição de carga com baixa dependência do posicionamento do paciente. As medidas mais acuradas são a base para um planejamento mais apropriado no tratamento das deformidades dos membros inferiores, com melhores resultados e menores taxas de complicações. Além disso, por possibilitar um estudo amplo dos membros ou mesmo do corpo total, traz novos horizontes no reconhecimento dos mecanismos compensatórios e da relação entre coluna, quadril e membros inferiores. REFERÊNCIAS 1. Shapiro F. Pediatric orthopedic deformities, volume 2: Developmental disorders of the lower extremity: hip to knee to ankle and foot. 1st ed. Springer; 2019. 2. Engel GM, Staheli LT. The natural history of torsion and other factors influencing gait in childhood. A study of the angle of gait, tibial torsion, knee angle, hip rotation, and development of the arch in normal children. Clin Orthop Relat Res. 1974;(99):127. 3. Gupta P, Gupta V, Patil B, et al. Angular deformities of lower limb in children: correction for whom, when and how? J Clin Orthop Trauma. 2020;11:196201. 4. Brouwer GM, van Tol AW, Bergink AP, et al. Association between valgus and varus alignment and the development and progression of radiographic osteoarthritis of the knee. Arthritis Rheum. 2007; 56:120411. 5. Felson DT, Niu J, Gross KD, et al. Valgus malalignment is a risk factor for lateral knee osteoarthritis incidence and progression: findings from the Multicenter Osteoarthritis Study and the Osteoarthritis Initiative. Arthritis Rheum. 2013;65:35562. 6. Lazennec JY, Chometon Q, Folinais D, et al. Are advanced three-dimensional imaging studies always needed to measure the coronal knee alignment of the lower extremity? Int Orthop. 2017;41:91724. 7. Fragomen AT, Meade M, Borst E, et al. Does the surgical correction of tibial torsion with genu varum produce outcomes similar to those in varus correction alone? J Knee Surg. 2018;31:35969. 8. Morvan G, Guerini H, Carré G, et al. Femoral torsion: impact of femur position on CT and stereoradiography measurements. AJR Am J Roentgenol. 2017;209:W93W99. 9. Pirani H, Noori S, Shahmoradi D. Examining the prevalence of lower body disorders among male lower-secondary education students in Kermanshah. Int J Health Life Sci. 2019;5:e85033. 10. Stief F, Böhm H, Dussa CU, et al. Effect of lower limb malalignment in the frontal plane on transverse plane mechanics during gait in young individuals with varus knee alignment. Knee. 2014;21:68893. 11. Arangio GA St. Amour-Myers M, Reed J. Incidence of asymptomatic, nontraumatic unilateral knee hyperextension in the high school athlete. J Sport Rehab. 1996;5:28792. 12. Bains BS, Khoshmaram F, Bains MS. The prevalence of hyperextended knee among adults: a cross-sectional survey. Int J Aging Health Mov. 2019;1:14. 13. Mollinger LA, Steffen TM. Knee flexion contractures in institutionalized elderly: prevalence, severity, stability, and related variables. Phys Ther. 1993;73:43744; discussion 446. 14. Illés T, Somoskeöy S. The EOS imaging system and its uses in daily orthopaedic practice. Int Orthop. 2012;36:132531. 15. Dietrich TJ, Pfirrmann CWA, Schwab A, et al. Comparison of radiation dose, workflow, patient comfort and financial break-even of standard digital radiography and a novel biplanar low-dose X-ray system for upright full-length lower limb and whole spine radiography. Skeletal Radiol. 2013;42:95967. 16. Hui SCN, Pialasse JP, Wong JYH, et al. Radiation dose of digital radiography (DR) versus micro-dose x-ray (EOS) on patients with adolescent idiopathic scoliosis: 2016 SOSORT- IRSSD John Sevastic Award Winner in Imaging Research. Scoliosis Spinal Disord. 2016;11:46. 17. Guenoun B, Zadegan F, Aim F, et al. Reliability of a new method for lower-extremity measurements based on stereoradiographic three-dimensional reconstruction. Orthop Traumatol Surg Res. 2012;98:50613. 18. Paley D, Herzenberg JE, Tetsworth K, et al. Deformity planning for frontal and sagittal plane corrective osteotomies. Orthop Clin North Am. 1994;25:42565. 19. Spinal Deformity Study Group. Radiographic measurement manual. Medtronic Sofamor Danek Group Inc. Minneapolis, MN, USA; 2008. 20. Clarke GR. Unequal leg length: an accurate method of detection and some clinical results. Rheumatol Phys Med. 1972;11:38590. 21. Aaron A, Weinstein D, Thickman D, et al. Comparison of orthoroentgenography and computed tomography in the measurement of limb-length discrepancy. J Bone Joint Surg Am. 1992;74:897902. 22. Donnan L. Preoperative assessment for complex lower limb deformity. J Pediatr Orthop. 2017;37 Suppl 2:S12S17. 23. Delin C, Silvera S, Bassinet C, et al. Ionizing radiation doses during lower limb torsion and anteversion measurements by EOS stereoradiography and computed tomography. Eur J Radiol. 2014;83:3717. 24. Kawakami H, Sugano N, Yonenobu K, et al. Effects of rotation on measurement of lower limb alignment for knee osteotomy. J Orthop Res. 2004;22:124853. 25. Lonner JH, Laird MT, Stuchin SA. Effect of rotation and knee flexion on radiographic alignment in total knee arthroplasties. Clin Orthop Relat Res. 1996;(331):1026. 26. Radtke K, Becher C, Noll Y, et al. Effect of limb rotation on radiographic alignment in total knee arthroplasties. Arch Orthop Trauma Surg. 2010;130:4517. 27. Gaumétou E, Quijano S, Ilharreborde B, et al. EOS analysis of lower extremity segmental torsion in children and young adults. Orthop Traumatol Surg Res. 2014;100:14751. 28. Melhem E, Assi A, El Rachkidi R, et al. EOS(®) biplanar X-ray imaging: concept, developments, benefits, and limitations. J Child Orthop. 2016;10:114. 29. Thelen P, Delin C, Folinais D, et al. Evaluation of a new low-dose biplanar system to assess lower-limb alignment in 3D: a phantom study. Skeletal Radiol. 2012;41:128793. 30. Picado CHF, Paccola CAJ, Andrade Filho EF. Correção da falha óssea femoral e tibial pelo método do transporte ósseo de Ilizarov. Acta Ortop Bras. 2000;8:17891. 31. Sabharwal S, Badarudeen S, McClemens E, et al. The effect of circular external fixation on limb alignment. J Pediatr Orthop. 2008;28:3149. 32. Ahrend MD, Finger F, Grünwald L, et al. Improving the accuracy of patient positioning for long-leg radiographs using a Taylor Spatial Frame mounted rotation rod. Arch Orthop Trauma Surg. 2021;141:5561. 33. Brouwer RW, Jakma TSC, Bierma-Zeinstra SMA, et al. The whole leg radiograph: standing versus supine for determining axial alignment. Acta Orthop Scand. 2003;74:5658. 34. Paternostre F, Schwab PE, Thienpont E. The difference between weight-bearing and non-weight-bearing alignment in patient-specific instrumentation planning. Knee Surg Sports Traumatol Arthrosc. 2014;22:6749. 35. Jud L, Roth T, Fürnstahl P, et al. The impact of limb loading and the measurement modality (2D versus 3D) on the measurement of the limb loading dependent lower extremity parameters. BMC Musculoskelet Disord. 2020;21:418. 36. Lee DH, Park SC, Park HJ, et al. Effect of soft tissue laxity of the knee joint on limb alignment correction in open-wedge high tibial osteotomy. Knee Surg Sports Traumatol Arthrosc. 2016;24:370412. 37. Gelberman RH, Cohen MS, Desai SS, et al. Femoral anteversion. A clinical assessment of idiopathic intoeing gait in children. J Bone Joint Surg Br. 1987;69:759. 38. Reikerås O, Høiseth A. Torsion of the leg determined by computed tomography. Acta Orthop Scand. 1989;60:3303. 39. Folinais D, Thelen P, Delin C, et al. Measuring femoral and rotational alignment: EOS system versus computed tomography. Orthop Traumatol Surg Res. 2013;99:50916. 40. Duparc F, Thomine JM, Simonet J, et al. Femoral and tibial bone torsions associated with medial femoro-tibial osteoarthritis. Index of cumulative torsions. Orthop Traumatol Surg Res. 2014;100:6974. 41. Westberry DE, Wack LI, Davis RB, et al. Femoral anteversion assessment: comparison of physical examination, gait analysis, and EOS biplanar radiography. Gait Posture. 2018;62:28590. 42. Uemura K, Atkins PR, Fiorentino NM, et al. Hip rotation during standing and dynamic activities and the compensatory effect of femoral anteversion: an in-vivo analysis of asymptomatic young adults using three-dimensional computed tomography models and dual fluoroscopy. Gait Posture. 2018;61:27681. 43. Pizones J, García-Rey E. Pelvic motion the key to understanding spine-hip interaction. EFORT Open Rev. 2020;5:52233. 44. Lincoln TL, Suen PW. Common rotational variations in children. J Am Acad Orthop Surg. 2003;11:31220. 45. Bruce WD, Stevens PM. Surgical correction of miserable malalignment syndrome. J Pediatr Orthop. 2004;24:3926. Departamento de Radiologia Musculoesquelética do Grupo Fleury Medicina e Saúde, São Paulo, SP, Brasil a. https://orcid.org/0000-0002-2921-7460 b. https://orcid.org/0000-0002-6488-7806 c. https://orcid.org/0000-0002-6458-3642 d. https://orcid.org/0000-0002-5075-5896 e. https://orcid.org/0000-0002-0167-6980 f. https://orcid.org/0000-0002-3350-2395 Correspondência: Dr. Renan Nogueira Chemin Fleury Medicina e Saúde Rua Mato Grosso, 306, 1° andar, Higienópolis São Paulo, SP, Brasil, 01239-040 E-mail: renan.chemin@grupofleury.com.br Recebido para publicação em 2/6/2021 Aceito, após revisão, em 17/8/2021 |
|
Av. Paulista, 37 - 7° andar - Conj. 71 - CEP 01311-902 - São Paulo - SP - Brazil - Phone: (11) 3372-4544 - Fax: (11) 3372-4554