Radiologia Brasileira - Publicação Científica Oficial do Colégio Brasileiro de Radiologia
AMB - Associação Médica Brasileira CNA - Comissão Nacional de Acreditação
 Vol. 54 nº 5 - Set. / Out. of 2021
Vol. 54 nº 5 - Set. / Out. of 2021
|
ARTIGOS DE REVISÃO
|
|
|
|
|
Autho(rs): Marcelo Straus Takahashi1,2,a; Mauricio Gustavo Ieri Yamanari1,2,b; Lisa Suzuki2,c; Ésio Fortaleza Nascimento Chaves Pedrosa2,d; Roberto Iglesias Lopes3,e; Maria Cristina Chammas1,f |
|
|
Descritores: Pediatria; Ultrassonografia; Meio de contraste. |
|
|
Resumo: INTRODUÇÃO
A ultrassonografia (US) é uma das principais ferramentas no diagnóstico por imagem em pediatria. É exame não invasivo, altamente disponível, que dispensa o uso de radiação ionizante e sedação, além de possuir excelente resolução anatômica (sobretudo nos pacientes menores). Sua aplicação é quase universal na pediatria, sendo considerada exame de escolha em muitos cenários clínicos. Desde o final da década de 1990, tornaram-se disponíveis no mercado os meios de contraste de ultrassom(1). Esses meios de contraste, que são basicamente uma diluição líquida de microbolhas de gás, quando expostos ao ultrassom geram um sinal intenso, por isso também são conhecidos como ecorrealçadores. Esse novo método abriu ainda mais o leque de aplicações do ultrassom, permitindo a avaliação da microvasculatura dos órgãos, quantificação de perfusão e injeção intracavitária, para citar alguns exemplos(2). Na pediatria, a aplicação clínica do ultrassom com contraste ficou defasada em relação ao uso em adultos, mas, recentemente, graças ao avanço nas pesquisas em radiologia pediátrica e a aprovação por agências de regulação para alguns usos específicos, houve um progressivo aumento no uso clínico dessa técnica em crianças(3). Com isso, a US com contraste em pediatria vem ganhando cada vez mais destaque, sobretudo na avaliação hepática, renal, de alças intestinais e no diagnóstico de refluxo vesicoureteral, estabelecendo-se como alternativa viável e em alguns até preferível em relação a outras técnicas diagnósticas. AGENTES DE CONTRASTE POR MICROBOLHAS O desenvolvimento do contraste de microbolhas remonta às pesquisas de Gramiak et al. em 1968, que notaram o que chamaram de nuvem de ecos ao analisarem os efeitos da injeção de uma solução de soro fisiológico por um cateter intra-aórtico(4). A aplicação do contraste de microbolhas foi por muito tempo limitada, em especial por não haver um produto que conseguisse persistir no meio intravascular após a passagem pela circulação pulmonar. Foi só na segunda metade da década de 1990 que surgiram os primeiros meios de contraste mais estáveis, que conseguiam atingir a circulação sistêmica de forma eficiente(5). Atualmente, a grande maioria dos meios de contraste de microbolhas comercialmente disponíveis consiste em um gás inerte recoberto por uma cápsula. Cabe aqui ressaltar que alguns autores classificam os meios de contraste em primeira geração quando o gás utilizado tem menor coeficiente de difusão e é, portanto, menos estável, e em segunda geração quando o gás utilizado tem maior coeficiente de difusão e é, portanto, mais estável. Os meios de contraste comercialmente disponíveis atualmente são todos de segunda geração. O único meio de contraste com aprovação para utilização em pacientes pediátricos pela Food and Drug Administration dos EUA é o Lumason/SonoVue (Bracco Diagnostics; Monroe Township, NJ, EUA), indicado para investigação de lesões hepáticas focais e pesquisa de refluxo vesicoureteral. Os demais meios de contraste e aplicações são considerados off-label, inclusive no Brasil. SEGURANÇA Existem atualmente duas principais vias de administração do meio de contraste de microbolhas na pediatria: intravenosa e intracavitária. Atualmente, a única contraindicação absoluta para o uso do SonoVue (no momento da confecção deste manuscrito o único meio de contraste comercialmente disponível no Brasil) é a história de hipersensibilidade a algum componente do meio de contraste em si. A aplicação intravenosa está indicada na avaliação de perfusão de diferentes tecidos e órgãos, como fígado, rins, alças intestinais, entre outros. Após a administração do meio de contraste pela via intravenosa, as microbolhas se mantêm restritas ao espaço intravascular, sem adentrar o interstício ou parênquima dos órgãos. Os contrastes de segunda geração costumam persistir na circulação por cerca de 10 minutos e o gás é gradativamente excretado pelo pulmão conforme as microbolhas vão se quebrando. O perfil de segurança desse tipo de aplicação já foi amplamente estudado em pacientes adultos, com uma grande coorte de 23.188 pacientes submetidos a esses exames, demonstrando apenas 29 casos de efeitos colaterais (nenhum fatal, três graves, três moderados e 23 leves)(6). Um estudo recente em 312 crianças submetidas a esse tipo de exame, três pacientes apresentaram sintomas cutâneos leves e três pacientes apresentaram hipotensão revertida após medidas medicamentosas(7,8). A aplicação intracavitária na pediatria é na grande maioria dos casos usada na pesquisa de refluxo vesicoureteral. Nesse tipo exame, também conhecido como urossonografia, o meio de contraste é injetado na bexiga por uma sonda vesical. Apresenta excelente perfil de segurança, com um estudo retrospectivo de 4.313 exames em crianças que não constatou nenhuma reação adversa que pudesse ser relacionada exclusivamente ao uso do contraste(9). TÉCNICA Para a realização do exame é necessário um aparelho que tenha hardware e software específicos para o uso de contraste de microbolhas. De modo geral, é desejável que o aparelho seja capaz de gerar imagens baseadas em harmônica de pulso invertido com subtração, a fim de tornar o contraste mais conspícuo. Como a interação do feixe sonoro com as microbolhas provoca uma degradação mais rápida do contraste, é necessário utilizar um índice mecânico baixo (geralmente abaixo de 0,1) e o foco centrado na porção mais profunda da imagem, para mitigar esse efeito destrutivo e aumentar a meia vida do contraste. As regiões de interesse devem sempre ser analisadas com o ultrassom no modo contraste específico antes da injeção do meio de contraste, para se identificar possíveis pontos que tenham áreas que apresentam ecogenicidade inerentemente alta, evitando-se, assim, possíveis dúvidas que possam surgir após a injeção. Nos exames em que se deseja fazer o estudo quantitativo da perfusão, um clipe de vídeo é adquirido com o transdutor sempre na mesma posição, desde antes da injeção até pelo menos dois minutos após a injeção, de forma a se obter um estudo dinâmico da região de interesse. APLICAÇÕES Lesões hepáticas focais As lesões hepáticas focais podem ser detectadas em crianças incidentalmente, durante avaliação abdominal por dor ou outras causas não relacionadas, em crianças previamente hígidas ou, ainda, em crianças com alguma doença de base (hepatopatia ou oncológica). A incidência de lesão hepática na faixa pediátrica é baixa (0,41,9 casos a cada 1.000.000 de crianças) e em aproximadamente um terço costuma ser benigna(10). A US convencional é o exame inicial de escolha para avaliação de lesões hepáticas focais em crianças, e quando associada ao estudo com Doppler colorido auxilia muito ao estreitar os diagnósticos diferenciais com base nas características como presença de calcificações, vascularização, tamanho, número de lesões e acometimento vascular(11,12). Todavia, em alguns casos, os achados podem ser inconclusivos, necessitando de um exame adicional, geralmente um método axial tomografia computadorizada ou ressonância magnética que, apesar de várias vantagens, também apresentam mais riscos e um custo maior. Estudos recentes mostram que a US com contraste apresenta sensibilidade e especificidade semelhantes ou até maiores que os métodos axiais no diagnóstico de lesões focais, muitas vezes servindo até para elucidar resultados inconclusivos de exames de tomografia computadorizada e ressonância magnética(13). Jacob et al. demonstraram especificidade de 98% da US com contraste para classificação de nódulos tidos indeterminados em outros tipos de exame, como nódulos benignos, em uma coorte de 44 pacientes pediátricos(14). A avaliação das lesões hepáticas focais por US com contraste em crianças é sempre precedida de uma avaliação minuciosa por US sem contraste do fígado, a fim de se identificar e caracterizar a lesão específica que será avaliada. Depois de definida a localização da lesão, inicia- se o exame com contraste. A dose do SonoVue para avaliação hepática aprovada pela Food and Drug Administration para crianças é de 0,03 mL/kg, com dose máxima de 2,4 mL. Os dois primeiros minutos do exame devem ser gravados no aparelho como clipe de vídeo. Imagens estáticas devem ser obtidas até cinco minutos do início da injeção, para posterior análise. Caso o exame não seja satisfatório ou haja mais de uma lesão suspeita, pode se considerar a realização de uma injeção adicional de contraste, com dose igual à da injeção inicial. Os padrões de realce das lesões hepáticas focais na US com contraste já estão bem documentados(13). De modo geral, os nódulos benignos costumam ter padrões de realce específicos, a depender da sua natureza (Figuras 1 e 2), e os nódulos malignos costumam apresentar um padrão mais constante de realce intenso na fase arterial (hipervascular) e lavagem (washout) precoce na fase portal (Figura 3)(13). 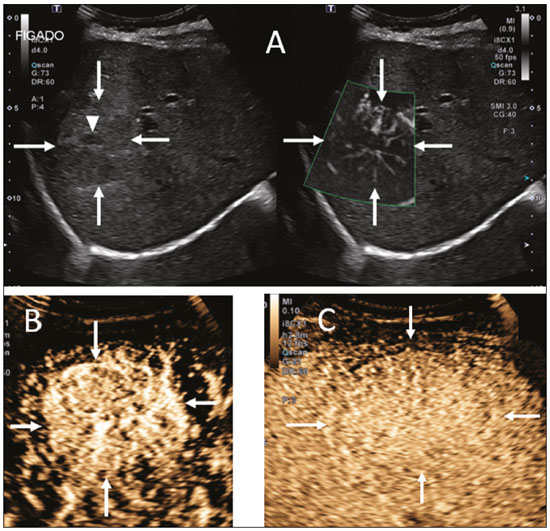 Figura 1. Paciente de 14 anos com nódulo hepático descoberto incidentalmente ao ultrassom. A: Ultrassom modo B (esquerda) e Doppler de intensidade (direita) simultâneo demonstrando nódulo discretamente hipoecogênico (setas à esquerda) em relação ao parênquima hepático, com um centro hipoecogênico (cicatriz central ponta de seta à esquerda). No Doppler colorido observa-se uma artéria central em formato de estrela (setas à direita). B: Após a administração do meio contraste (US com contraste), observa-se a artéria central em formato de estrela (setas). C: Subsequente realce centrífugo e preenchimento completo e persistência do contraste nas fases tardias (setas). 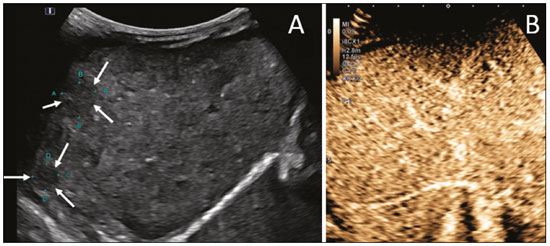 Figura 2. Paciente de 12 anos de idade com hepatopatia crônica e múltiplos nódulos ao ultrassom. A: Ultrassom modo B demonstrando múltiplos nódulos hipoecogênicos (setas). B: Na US com contraste nota-se realce semelhante ao do parênquima hepático adjacente dos nódulos nas fases arterial, portal e tardia, sem washout, compatível com nódulos de regeneração. 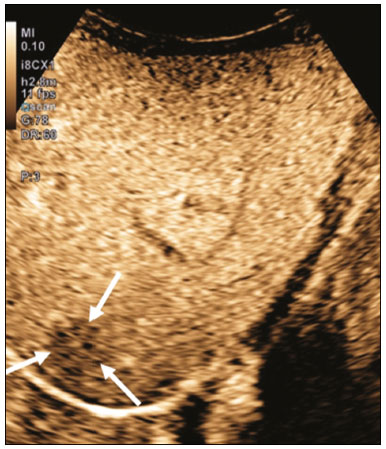 Figura 3. Paciente de seis anos de idade com antecedente de carcinoma de adrenal direita ressecada. No exame de controle foram detectados nódulos hipoecogênicos e heterogêneos ao ultrassom convencional. A US com contraste mostrou lesões com washout precoce em relação ao parênquima hepático (setas), compatíveis com metástases. Trauma abdominal A utilização da técnica focused assessment with sonography for trauma é atualmente um dos pilares do atendimento a pacientes com trauma abdominal. Essa técnica é muito sensível para detectar líquido livre na cavidade abdominal, achado geralmente relacionado a lesão de algum órgão abdominal, mas infelizmente é limitada na identificação mais específica do local da lesão, uma vez que, frequentemente, lacerações de vísceras sólidas dificilmente podem ser diretamente caracterizadas no ultrassom. A utilização do meio de contraste intravenoso supera essa limitação, pois permite delimitar áreas de lacerações viscerais(15) (Figura 4). 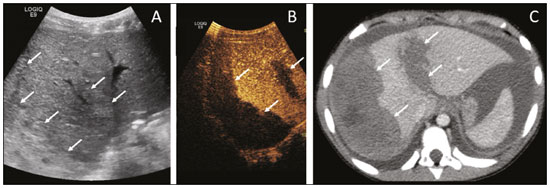 Figura 4. Paciente de nove anos de idade com trauma abdominal domiciliar. A: US convencional mostrando áreas discretamente hiperecogênicas e heterogêneas no lobo direito, de limites imprecisos (setas). B: Após a administração do meio de contraste (US com contraste), nota-se nitidamente laceração no lobo direito (setas). C: Tomografia computadorizada da mesma data demonstrando as lacerações (setas). No contexto do trauma abdominal, o ultrassom com contraste pode ser utilizado basicamente em dois cenários: avaliação inicial de pacientes hemodinamicamente estáveis ou acompanhamento de lesões traumáticas já diagnosticadas. Na avaliação inicial do trauma, a administração do contraste é dividida em dois bolus, sendo a primeira dose utilizada para avaliar os órgãos do hipocôndrio direito (fígado, rim direito, adrenal direita e parte do pâncreas) e a segunda dose utilizada para avaliar os órgãos do hipocôndrio esquerdo (baço, rim esquerdo, adrenal esquerda e parte do pâncreas). Sugere-se começar a avaliação sempre pelos rins, pois sua contrastação é mais rápida que a do fígado ou do baço. No acompanhamento de lesões traumáticas não há necessidade de se fazer dois bolus, uma vez que as lesões já foram diagnosticadas e a sua localização já é conhecida. As lacerações viscerais têm um padrão de imagem muito específico e se apresentam como áreas sem realce após a injeção do contraste (Figura 4). Transplante em pediatria As duas principais aplicações do ultrassom com contraste na avaliação do transplante de vísceras sólidas em pediatria são o transplante renal(16) e o transplante hepático(17). A grande vantagem desse método é permitir uma avaliação mais detalhada não só da vascularização, mas também da perfusão dos enxertos, sem a necessidade de deslocar o paciente para o centro diagnóstico. Nos casos de transplante renal, a US com contraste pode ser utilizada não só para a avaliação qualitativa da perfusão do enxerto, indicando áreas de infarto que não apresentam realce no modo contraste específico, mas também para a avaliação quantitativa da perfusão do parênquima renal (Figura 5). Na avaliação quantitativa da perfusão o transdutor é mantido na posição antes e durante a injeção do contraste, a fim de gerar um vídeo com duração de no mínimo dois minutos. Após a aquisição, o vídeo é pós-processado e curvas de intensidade são geradas com base nas áreas de interesse determinadas, e essas curvas podem ajudar a diferenciar, em especial, casos de necrose tubular aguda de rejeição. 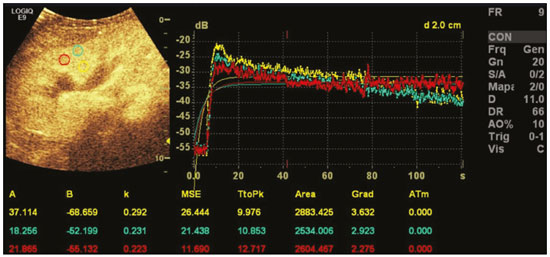 Figura 5. Avaliação quantitativa da perfusão em paciente transplantado renal sem sinais de disfunção do enxerto. Há contrastação homogênea do enxerto, com curvas de realce apresentando tempo para o pico preservado e sem assimetria da perfusão entre o córtex e as pirâmides renais. Nos casos de transplante hepático, a principal aplicação da US com contraste é a avaliação de perviedade da artéria hepática no pós-operatório inicial. A trombose da artéria hepática é uma das principais causas de perda de enxerto e não é infrequente os pacientes serem submetidos a exames como angiotomografias ou angiografias para confirmar o diagnóstico após um resultado duvidoso de um estudo com Doppler do enxerto. A US com contraste é útil como um exame intermediário, com maior acurácia que o ultrassom com Doppler e que pode ser realizado à beira do leito, com contraindicações mínimas. Alças intestinais A principal indicação do uso da US com contraste intestinal é para avaliação de pacientes com doença inflamatória intestinal (Figura 6). Seu uso pode estimar a atividade inflamatória na alça, distinguir entre fibrose e inflamação num segmento estenosado e monitorar o efeito do tratamento da doença(18). 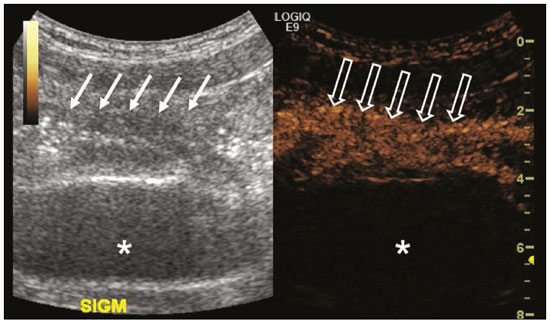 Figura 6. Paciente de 15 anos de idade, em acompanhamento por doença de Crohn, com dor abdominal e suspeita de agudização da doença. Imagens pósinjeção do contraste microbolhas via intravenosa demonstrando espessamento parietal de alça sigmoide (setas) na imagem em modo B; na imagem em modo contraste observa-se o intenso realce parietal da alça pelas microbolhas (setas vazadas). A estrutura anecogênica no aspecto inferior da imagem é a bexiga cheia (asteriscos). A US com contraste permite a obtenção de dados objetivos (pico de intensidade em decibéis, tempo para o pico, área abaixo da curva, tempo para a lavagem do contraste)(19) a partir de uma curva de tempo × intensidade. Para a aquisição dessa curva é necessário, primeiro, que o radiologista identifique no ultrassom convencional qual o segmento intestinal de interesse (geralmente o segmento mais acometido pela doença). Após selecionada a área de interesse, o transdutor é mantido fixo, insonando sempre a mesma região durante a injeção do meio de contraste e por pelo menos dois minutos após o término. Além disso, é realizada uma avaliação subjetiva da intensidade e padrão do realce da alça intestinal e do mesentério adjacente. O contraste microbolhas consegue ainda avaliar as complicações da doença inflamatória intestinal, como os abscessos e fístulas. No abscesso, o centro não é contrastado pelas microbolhas, e para avaliação das fístulas o contraste pode ser injetado pelo orifício na pele para avaliar trajeto fistuloso. Embora o ultrassom não seja o exame de escolha para avaliação de tumores e pólipos intestinais, a US com contraste pode ser útil para verificar a presença de vascularização de lesões supostamente da mucosa intestinal e pode guiar biópsias, evitando regiões necrosadas. Pode ainda avaliar casos de transplante multivisceral, mediante avaliação de perfusão da parede intestinal, do mesmo modo utilizado para detectar uma isquemia intestinal. Em casos de outras doenças inflamatórias como apendicite, diverticulite e apendagite, seu uso é mais restrito, exceto se houver a dúvida de abscesso, em que o realce periférico e a ausência de contrastação interna podem ajudar bastante no diagnóstico(20). Urossonografia miccional Uma das principais aplicações do ultrassom com contraste na pediatria é a urossonografia miccional. Nessa modalidade, o meio de contraste é injetado na bexiga por intermédio de uma sonda, sendo mais frequentemente utilizado para a pesquisa de refluxo vesicoureteral(21). A urossonografia miccional é a principal alternativa para a uretrocistografia miccional (UCM) em crianças, apresentando excelente concordância entre elas, e em revisão da literatura recente, Chua et al.(22) observaram sensibilidade de 90% e especificidade de 93% em comparação com a UCM. Além disso, a urossonografia miccional apresenta excelente resolução espacial e temporal e possui um ótimo perfil de segurança. Com o paciente posicionado na mesa de exame, é primeiramente realizada a US habitual de rins e vias urinárias para avaliação estrutural. Ao final deste exame, as vias urinárias são examinadas e documentadas no modo contraste específico na fase pré-contraste, para se identificar possíveis áreas de alta ecogenicidade que podem gerar dúvidas na fase com contraste. É então realizada a sondagem vesical do paciente (sonda de alívio) e a bexiga é esvaziada pela sonda. Após o esvaziamento, a bexiga é lentamente enchida por uma diluição do meio de contraste (geralmente diluída a 2% em soro fisiológico) de forma análoga a uma UCM. Durante o enchimento vesical e a micção (o paciente urina ao redor do cateter, que geralmente ocupa um terço do diâmetro da uretra), o examinador avalia constantemente o trajeto dos ureteres e a pelve renal no modo contraste específico para verificar se há ou não refluxo vesicoureteral. Esse processo de enchimento e esvaziamento é repetido ao menos duas vezes. O diagnóstico de refluxo é estabelecido quando se caracteriza presença de microbolhas no ureter ou pelve renal e a classificação do grau de refluxo pode ser feita de forma análoga à classificação radiológica internacional de refluxo vesicoureteral(23) (Figura 7). 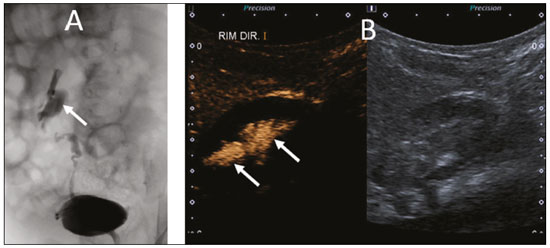 Figura 7. Paciente de três meses de vida em investigação de refluxo vesicoureteral. A: Uretrocistografia miccional demonstrando refluxo vesicoureteral com preenchimento da pelve e cálices renais pelo meio de contraste (seta). B: Urossonografia miccional no modo contraste específico demonstrando refluxo de contraste de microbolhas (injetado pelo cateter vesical) para a pelve renal (setas). A principal limitação da urossonografia miccional em relação à UCM se dá em pacientes em que o acesso ultrassonográfico aos rins é limitado (escolioses graves) ou em pacientes em que há um refluxo leve apenas para os ureteres, pois a visualização destes pode ser mais difícil no ultrassom. Cabe ressaltar que o tratamento do refluxo vesicoureteral, seja por antibioticoprofilaxia ou cirúrgico, está na maioria dos casos indicado nos pacientes com diagnóstico de refluxo de alto grau. CONCLUSÃO A aplicação da US com contraste no contexto pediátrico aumentou significativamente nos últimos anos e deve aumentar ainda mais com a recente aprovação para a sua utilização em aplicações urológicas e hepáticas por entidades governamentais no mundo. É importante que o radiologista, principalmente o que exerce função em centros pediátricos, tenha conhecimento dessa ferramenta, da sua abrangência e das limitações. A US com contraste já é uma opção segura e eficaz em muitos cenários clínicos, podendo diminuir os riscos relacionados a sedação, radiação ionizante e eventuais reações relacionadas a outros meios de contraste. REFERÊNCIAS 1. Paefgen V, Doleschel D, Kiessling F. Evolution of contrast agents for ultrasound imaging and ultrasound-mediated drug delivery. Front Pharmacol. 2015;6:197. 2. Piscaglia F, Nolsøe C, Dietrich CF, et al. The EFSUMB guidelines and recommendations on the clinical practice of contrast enhanced ultrasound (CEUS): update 2011 on non-hepatic applications. Ultraschall Med. 2012;33:3359. 3. Ntoulia A, Anupindi SA, Darge K, et al. Applications of contrast-enhanced ultrasound in the pediatric abdomen. Abdom Radiol (NY). 2018;43:94859. 4. Gramiak R, Shah PM. Echocardiography of the aortic root. Invest Radiol. 1968;3:35666. 5. Ignee A, Atkinson NSS, Schuessler G, et al. Ultrasound contrast agents. Endosc Ultrasound. 2016;5:35562. 6. Piscaglia F, Bolondi L, Italian Society for Ultrasound in Medicine and Biology (SIUMB) Study Group on Ultrasound Contrast Agents. The safety of Sonovue in abdominal applications: retrospective analysis of 23188 investigations. Ultrasound Med Biol. 2006;32: 136975. 7. Mao M, Xia B, Chen W, et al. The safety and effectiveness of intravenous contrast-enhanced sonography in Chinese children a single center and prospective study in China. Front Pharmacol. 2019; 10:1447. 8. Rosado E, Riccabona M. Off-label use of ultrasound contrast agents for intravenous applications in children: analysis of the existing literature. J Ultrasound Med. 2016;35:48796. 9. Riccabona M. Application of a second-generation US contrast agent in infants and childrena European questionnaire-based survey. Pediatr Radiol. 2012;42:147180. 10. Chiorean L, Cui XW, Tannapfel A, et al. Benign liver tumors in pediatric patients review with emphasis on imaging features. World J Gastroenterol. 2015;21:854161. 11. Chung EM, Cube R, Lewis RB, et al. From the archives of the AFIP: Pediatric liver masses: radiologic-pathologic correlation part 1. Benign tumors. Radiographics. 2010;30:80126. 12. Chung EM, Lattin Jr GE, Cube R, et al. From the archives of the AFIP: Pediatric liver masses: radiologic-pathologic correlation part 2. Malignant tumors. Radiographics. 2011;31:483507. 13. Anupindi SA, Biko DM, Ntoulia A, et al. Contrast-enhanced US assessment of focal liver lesions in children. Radiographics. 2017; 37:163247. 14. Jacob J, Deganello A, Sellars ME, et al. Contrast enhanced ultrasound (CEUS) characterization of grey-scale sonographic indeterminate focal liver lesions in pediatric practice. Ultraschall Med. 2013;34:52940. 15. Armstrong LB, Mooney DP, Paltiel H, et al. Contrast enhanced ultrasound for the evaluation of blunt pediatric abdominal trauma. J Pediatr Surg. 2018;53:54852. 16. Álvarez Rodríguez S, Hevia Palacios V, Sanz Mayayo E, et al. The usefulness of contrast-enhanced ultrasound in the assessment of early kidney transplant function and complications. Diagnostics (Basel). 2017;7:53. 17. Torres A, Koskinen SK, Gjertsen H, et al. Contrast-enhanced ultrasound for identifying circulatory complications after liver transplants in children. Pediatr Transplant. 2019;23:e13327. 18. De Franco A, Marzo M, Felice C, et al. Ileal Crohns disease: CEUS determination of activity. Abdom Imaging. 2012;37:35968. 19. Medellin A, Merrill C, Wilson SR. Role of contrast-enhanced ultrasound in evaluation of the bowel. Abdom Radiol (NY). 2018;43: 91833. 20. Ripollés T, Martínez-Pérez MJ, Paredes JM, et al. Contrast-enhanced ultrasound in the differentiation between phlegmon and abscess in Crohns disease and other abdominal conditions. Eur J Radiol. 2013;82:e52531. 21. Duran C, Beltrán VP, González A, et al. Contrast-enhanced voiding urosonography for vesicoureteral reflux diagnosis in children. Radiographics. 2017;37:185469. 22. Chua ME, Kim JK, Mendoza JS, et al. The evaluation of vesicoureteral reflux among children using contrast-enhanced ultrasound: a literature review. J Pediatr Urol. 2019;15:127. 23. Lebowitz RL, Olbing H, Parkkulainen KV, et al. International system of radiographic grading of vesicoureteric reflux. International reflux study in children. Pediatr Radiol. 1985;15:1059. 1. Instituto de Radiologia do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo (InRad/HC-FMUSP), São Paulo, SP, Brasil 2. Instituto da Criança do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo (ICr/HC-FMUSP), São Paulo, SP, Brasil 3. Unidade de Urologia Pediátrica do Departamento de Urologia do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo (HC-FMUSP), São Paulo, SP, Brasil a. https://orcid.org/0000-0001-9489-2844 b. https://orcid.org/0000-0002-8394-8029 c. https://orcid.org/0000-0001-6045-0191 d. https://orcid.org/0000-0001-6820-8658 e. https://orcid.org/0000-0002-6636-7679 f. https://orcid.org/0000-0001-7041-3079 Correspondência: Dr. Marcelo Straus Takahashi InRad/HC-FMUSP Rua Doutor Ovídio Pires de Campos, 75, Cerqueira César São Paulo, SP, Brasil, 05403-010 E-mail: straus91@gmail.com Recebido para publicação em 19/11/2020 Aceito, após revisão, em 11/2/2021 |
|
Av. Paulista, 37 - 7° andar - Conj. 71 - CEP 01311-902 - São Paulo - SP - Brazil - Phone: (11) 3372-4544 - Fax: (11) 3372-4554