Radiologia Brasileira - Publicação Científica Oficial do Colégio Brasileiro de Radiologia
AMB - Associação Médica Brasileira CNA - Comissão Nacional de Acreditação
 Vol. 54 nº 2 - Mar. / Abr. of 2021
Vol. 54 nº 2 - Mar. / Abr. of 2021
|
ARTIGOS DE REVISÃO
|
|
|
|
|
Autho(rs): Isabela dos Santos Alves1,a; Daniela Ferreira Vieira Vendramini1,b; Claudia da Costa Leite2,c; Eloisa Maria Mello Santiago Gebrim1,2,d; Ula Lindoso Passos1,e |
|
|
Descritores: Arcada dentária/patologia; Doenças periodontais/diagnóstico; Tomografia computadorizada; Ressonância magnética. |
|
|
Resumo: INTRODUÇÃO
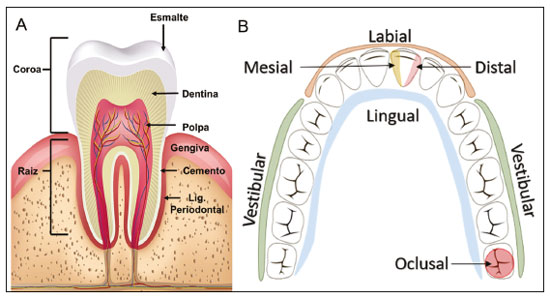
Exames de imagem têm papel importante no diagnóstico e seguimento das afecções da face e pescoço. Embora, às vezes, não se precise realizar a imagem dentária, exames de tomografia computadorizada (TC) e ressonância magnética (RM) solicitados para outros fins contribuem na identificação incidental dessas afecções. Os dentes são vitais nas funções básicas de alimentação e fala. Ao interpretar imagens de TC e RM de cabeça e pescoço, o radiologista pode identificar lesões dentárias, evitando a progressão da doença e suas complicações(1). O objetivo deste artigo é revisar a anatomia dentária e suas relações com os espaços cervicais, auxiliar o radiologista geral a identificar as principais doenças dentárias que podem ser encontradas nos exames de TC e RM, discutir os achados de imagem essenciais para o diagnóstico das afecções dentárias e os seus diferenciais, bem como identificar as complicações associadas. ANATOMIA DA CAVIDADE ORAL E DENTÁRIA O conhecimento da anatomia da cavidade oral é fundamental para o radiologista, permitindo-lhe uma descrição detalhada de lesões dentárias e a relação com as estruturas adjacentes. A cavidade oral é a parte ventral do trato aerodigestivo e as principais estruturas que a compõem são os lábios, a língua oral (dois terços anteriores), a mucosa bucal, o assoalho bucal, o palato duro, os alvéolos mandibulares e maxilares incluindo os dentes, o trígono retromolar (mucosa posterior ao terceiro molar que recobre o ramo ascendente da mandíbula) e os espaços sublingual e submandibular(2). O limite anterior é delimitado pelos lábios, e o limite posterior é uma linha virtual que passa pelas papilas circunvaladas, pelos pilares tonsilares anteriores e pela junção entre os palatos duro e mole. As paredes laterais são formadas pelas bochechas (mucosa jugal ou face vestibular) e pelos trígonos retromolares. Superiormente, a cavidade oral é delimitada pelo palato duro e a sua porção inferior é composta pelo assoalho bucal, que tem como limite inferior o músculo milo-hióideo(3). O conhecimento da relação dos dentes com as estruturas da cavidade oral e espaços cervicais é essencial para definir a extensão de uma lesão (Figura 1). 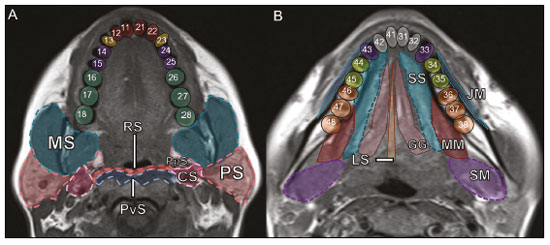 Figura 1. Numeração dentária e relações anatômicas dentárias. A: Com os espaços cervicais adjacentes. B: Com o assoalho bucal. EC, espaço carotídeo; EM, espaço mastigatório; EP, espaço parotídeo; EPf, espaço parafaríngeo; EPv, espaço pré-vertebral; ER, espaço retrofaríngeo; GG, músculo genioglosso; MJ, mucosa jugal; MH, músculo milohióideo; SL, espaço sublingual; SM, espaço submandibular; SpL, septo lingual. Os dentes estão situados nos processos alveolares da maxila e da mandíbula. Cada dente tem uma superfície lingual interna e uma superfície bucal externa (vestibular). Em um adulto existem até 32 dentes permanentes, que são divididos em quatro quadrantes (Figura 1). Em cada quadrante, do dente central para o externo, tanto na maxila como na mandíbula, existem um incisivo central, um incisivo lateral, um canino, dois pré-molares e três molares(4). A coroa dentária é visível acima da linha da gengiva e o componente alveolar é chamado de raiz ou radícula (Figura 2A). A superfície densamente mineralizada da coroa é chamada de esmalte, e sob o esmalte está a dentina, que é a maior parte do dente. A polpa é a câmara central, que contém os vasos sanguíneos e nervos e tem baixa atenuação na TC(5,6). O cemento é a extensão intra-alveolar do esmalte (protege a raiz) e está ligado à maxila por um ligamento periodontal fibroso, sendo um espaço potencial para a disseminação de doença. Para melhor caracterização dos processos patológicos que acometem o dente, é importante conhecer as suas faces, que são determinadas pelas estruturas com as quais o dente possui contato: face labial (contato com a mucosa labial), face vestibular (contato com a mucosa jugal), face lingual (contato com a língua) e face oclusal (face de pré-molares e molares voltada para o arco antagonista). Além disso, o dente ainda possui sua porção mesial, que é a região mais próxima da linha média, e a porção distal, que é a face mais distante da linha média (Figura 2)(4). ALTERAÇÕES DENTÁRIAS NOS EXAMES DE IMAGEM Dente supranumerário ou hiperdontia São definidos como a existência de um número excessivo de dentes em relação à dentição permanente normal. Podem se desenvolver na arcada dentária superior ou inferior. São ditos suplementares quando o dente supranumerário se assemelha ao dente normal, sendo mesiodens quando se localiza na linha média entre os incisivos centrais, peridens quando se refere ao dente erupcionado na região pré-molar ectopicamente, e distodens ou distomolar quando é um molar supranumerário posterior ao terceiro molar. O mesiodens é um elemento dentário supranumerário e deve ser diferenciado da síndrome do incisivo superior solitário, que se caracteriza pela presença de um único incisivo central superior que erupcionou precisamente na linha média e está associado a defeitos do desenvolvimento da linha média (Figura 3). Dentes supranumerários podem causar alterações em elementos dentários vizinhos, retenção dentária ou erupção retardada ou ectópica(7). 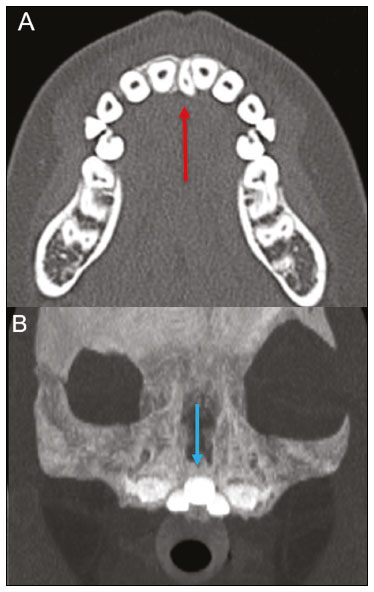 Figura 3. TC de seios da face em cortes axial (A) e coronal em MIP (B) mostrando elemento dentário supranumerário incluso na linha média da maxila entre os incisivos centrais mesiodens (seta vermelha) , que difere do incisivo central solitário (seta azul). Impactação dentária (inclusão) É uma situação patológica em que o dente não atinge a posição funcional. O elemento dentário pode ser completamente ou parcialmente não erupcionado (intraósseo ou subgengival), posicionando-se contra outro dente, osso ou tecido mole, de modo que sua erupção é improvável. Os terceiros molares impactados são os mais comuns na prática clínica (Figura 4) e podem permanecer assintomáticos ou possibilitar o aparecimento de afecções como cárie, pericoronarite, cistos, tumores e reabsorção radicular do dente(8,9). No relatório devem constar as relações do dente incluso com os elementos dentários adjacentes, com o canal mandibular quando inferior e com o assoalho do seio maxilar quando superior (Figura 5). 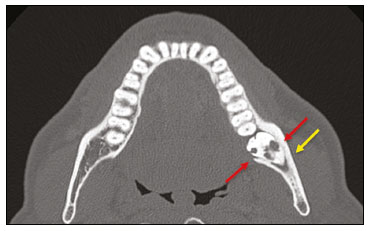 Figura 4. TC de seios da face em corte axial mostrando terceiro molar inferior esquerdo (elemento 38) parcialmente incluso, impactado na raiz distal do segundo molar, apresentando lesões cariogênicas (setas vermelhas) associadas a sinais de periodontite (seta amarela). 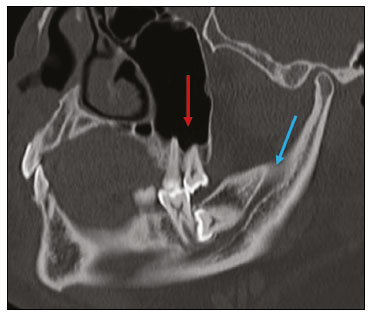 Figura 5. TC de seios face em corte sagital demonstrando as relações da arcada dentária superior com o assoalho do seio maxilar (seta vermelha) e na arcada dentária inferior, terceiro molar incluso e sua relação com o canal mandibular onde passa o nervo alveolar inferior (seta azul). Cárie A cárie é causada por ácidos produzidos por bactérias por meio da fermentação do carboidrato, resultando na queda do pH na superfície do dente. Em resposta à agressão, íons de cálcio e fosfato saem do esmalte, com consequente desmineralização e erosão da superfície dentária, alcançando a junção dentino-esmalte e dando aspecto característico nos exames de imagem(10,11). Na TC, as cáries são identificadas como áreas focais arredondadas e hipoatenuantes na dentina estendendo-se a partir da superfície do dente, geralmente têm formato de cogumelo, com o pedúnculo representado por um canal estreito através do esmalte e a cabeça representada por uma área maior de desmineralização da dentina (Figura 4). A cárie pode ser única ou múltipla, e quando grave, pode estar associada a doença periapical e periodontal, culminando com a perda dentária. As cáries oclusivas, ou seja, da face mastigatória, são mais bem visualizadas na TC nos planos sagital e coronal, enquanto as proximais ou não oclusivas são identificadas preferencialmente nos planos axial e coronal(1,11). Doença periodontal e periapicopatias As doenças periodontais ocorrem em função de reações inflamatórias e imunológicas nos tecidos periodontais induzidas por micro-organismos do biofilme dental (placa bacteriana). As placas danificam o tecido conjuntivo e o osso alveolar, destruindo os ligamentos periodontais. Na TC observa-se aumento do espaço ligamentar periodontal associado a perda óssea entre os dentes e as raízes(1). Periodontite apical é uma desordem inflamatória crônica dos tecidos perirradiculares causada por agentes de origem endodôntica, também podendo se desenvolver como consequência de infecção secundária subsequente a procedimentos endodônticos(1). Ocorre em torno do ápice dentário, onde fatores dinâmicos entre os agentes bacterianos e as defesas do hospedeiro na interface da polpa radicular infectada e o ligamento periodontal determinam inflamação local, reabsorção de tecidos duros, destruição de tecido periapical e formação de diferentes categorias histopatológicas de periodontite apical, como granuloma periapical, abscesso periapical e cisto periapical, também chamado de cisto radicular(1113). O granuloma é o produto da formação de tecido de granulação reacional, sem processo infeccioso associado, com formação de uma fina cápsula fibrosa envolvendo a lesão periapical(14). O cisto periapical é uma cavidade revestida de epitélio que contém material fluido ou semissólido, comumente cercada por tecido conjuntivo denso e infiltrado inflamatório. O cisto periapical e o granuloma podem ser de difícil diferenciação pela imagem, sendo o granuloma pequeno com bordas mal definidas e o cisto tipicamente maior e com margens nítidas(1,11,12). Na TC, a maioria dos cistos aparece como lesões uniloculares, menores que 1 cm, arredondadas ou em forma de pera na região periapical (Figura 6), delimitados por uma fina borda de osso cortical. Na RM apresentam hipossinal em T1, hipersinal em T2, sem realce após administração de contraste paramagnético(1,11). 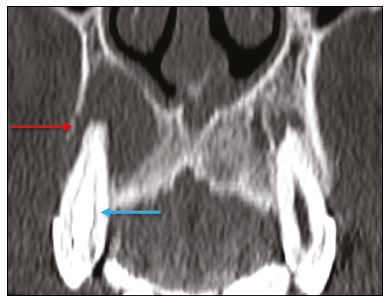 Figura 6. TC de seios da face em corte coronal mostrando periapicopatia com formação de cisto periapical junto ao canino superior direito (seta vermelha), que apresenta sinais de tratamento endodôntico (seta azul). O termo abscesso periapical pode ser usado quando um granuloma ou cisto está infectado por bactérias oriundas da polpa necrótica. O abscesso é caracterizado por início rápido de dor espontânea, sensibilidade do dente à pressão, formação de pus e abaulamento dos tecidos moles adjacentes. Nos estágios iniciais, há dor à medida que a pressão se acumula na restrita cripta óssea periapical. A perfuração da placa cortical pode resultar em acúmulo purulento sob o periósteo. A perfuração do periósteo leva à drenagem do material infectado para as partes moles adjacentes/mucosa gengival, com redução da dor(11). Doenças secundárias a afecções dentárias e suas complicações Fístula oroantral É a conexão entre o alvéolo dentário e o seio maxilar e pode se formar como complicação de extração dentária, doença periodontal ou endodôntica. Em razão da proximidade das raízes dentárias com o assoalho do seio maxilar, eventual erosão óssea predispõe a extensão da infecção ao antro maxilar. Na TC identifica-se descontinuidade do assoalho ósseo do seio maxilar, que pode estar associada a espessamento mucoso e/ou obliteração do seio correspondente. A medida da falha óssea deve constar no laudo radiológico(15,16). A avaliação rotineira dos ápices radiculares e da integridade periodontal nos exames de TC dos seios da face evita que esses focos infecciosos sejam negligenciados(10,11). Para melhor caracterização da fístula pode-se utilizar a manobra de puffed-cheeck durante a aquisição da imagem, que consiste em solicitar ao paciente que encha a boca de ar durante o exame, com o intuito de distender a cavidade oral para separar a mucosa bucal da gengival, aumentando a acurácia da localização das lesões da mucosa e de pequenos abscessos. Na avaliação da fístula oroantral, o uso dessa manobra pode permitir a observação da passagem de ar da cavidade oral para o seio maxilar pela fístula(17). Sinusite odontogênica Acredita-se que a doença odontogênica seja responsável por 10% a 12% dos casos de sinusite maxilar, sobretudo quando for unilateral (Figura 7). A doença periodontal aumenta em duas vezes o risco de desenvolvimento de sinusite maxilar, em função da estreita proximidade anatômica dos ápices radiculares com os seios maxilares. Os ápices radiculares são tipicamente separados dos seios por uma partição óssea distinta. Em um terço da população essa partição pode ser ausente na região do primeiro e segundo molares, sendo o antro maxilar separado apenas por mucosa(1820). 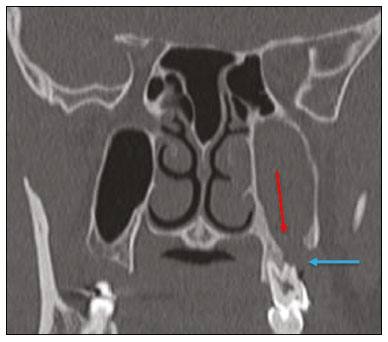 Figura 7. TC de seios da face em corte coronal demonstrando falha óssea no assoalho do seio maxilar esquerdo (seta vermelha), que corresponde a fístula oroantral ocasionando sinusite odontogênica. Observar, ainda, amputação radicular do elemento dentário adjacente (seta azul). A diferenciação entre a sinusite causada por obstrução dos óstios de drenagem e a odontogênica é importante para direcionar o tratamento mais adequado para os pacientes. A falha em identificar doença odontogênica provoca sinusites recorrentes, pois os micro-organismos relacionados a afecções dentárias são diferentes dos isolados nas sinusites habituais. A combinação de achados relacionados a doença periodontal e apical e a presença de um defeito no assoalho do seio maxilar são altamente suspeitos para uma relação causal e devem constar de maneira clara no relatório radiológico(1820). Osteomielite A infecção dentária, se não tratada adequadamente, pode resultar em infecção óssea. Outras fontes potenciais de disseminação são as fraturas, particularmente as não reconhecidas ou não cicatrizadas, que expõem a cavidade medular aos patógenos periodontais ou da cavidade oral. A osteomielite odontogênica supurativa aguda geralmente não mostra achados de imagem característicos, enquanto a osteomielite crônica causa grande variedade de reações ósseas(21,22). A osteomielite pode se tornar crônica se a infecção inicial for subclínica ou não tratada, evoluindo em alguns casos com rarefação óssea cortical, formação de trajetos fistulosos, abscessos extraósseos ou subperiosteais(1,11). Os achados da osteomielite crônica na TC são lesões líticas (representando áreas de osteonecrose) e acúmulo de pus, circundados por esclerose da medula óssea. Deiscência cortical vestibular ou lingual podem ser observadas e acompanhadas de espessamento cortical ou reação periosteal (Figura 8). O espessamento inflamatório dos tecidos moles adjacentes pode ser extenso, mimetizando uma neoplasia(11,23). Outros achados frequentes, além da esclerose periférica e o padrão misto de osteólise trabecular, são fragmentação com sequestro e expansão do osso circunjacente. Na RM observa-se marcado hipossinal nas imagens pesadas em T1, com intenso realce após gadolínio. Pequenos abscessos podem apresentar restrição à difusão das moléculas de água(1,24). 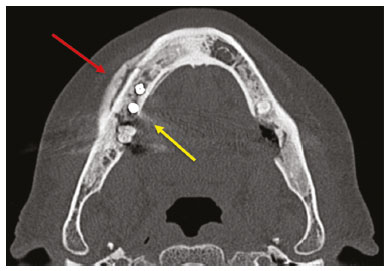 Figura 8. TC de face em corte axial mostrando reação periosteal no ramo direito da mandíbula, associada a esclerose óssea (seta vermelha). Observar áreas de erosão com aspecto permeativo na cortical lingual à direita (seta amarela). O conjunto dos achados é sugestivo de osteomielite. Angina de Ludwig É uma celulite aguda necrotizante potencialmente letal e que envolve o assoalho bucal. Surge edema com aumento rápido e progressivo de partes moles cervicais, resultando em compressão da via aérea. Mais de 90% dos casos de angina de Ludwig são odontogênicas, mas também podem resultar de trauma penetrante(25,26). A angina de Ludwig é causada por bactérias aeróbias e anaeróbias, sendo as mais comuns: Streptococcus viridans, Staphylococcus aureus, espécies de estreptococos B-hemolíticos, gênero Bacteroides, Fusobacterium nucleatum, Peptostreptococcus e Enterobacter aerogenes(21,26). A angina de Ludwig origina-se principalmente dos segundo e terceiro molares inferiores, pois estes ápices dentários estendem-se inferiormente à inserção mandibular do músculo milo-hióideo (linha milo-hióidea), responsável por realizar uma barreira na cavidade oral e impedir que as infecções se disseminem para os demais espaços cervicais(1,11,21,26). A depender do dente acometido, há um padrão de disseminação esperado para os espaços cervicais. Quando infectado, a drenagem do terceiro molar inferior é feita para o espaço submandibular e os demais elementos dentários inferiores drenam para o espaço sublingual. Em alguns casos, a infecção pode se estender ao mediastino, causando mediastinite (Figura 9)(1,11). 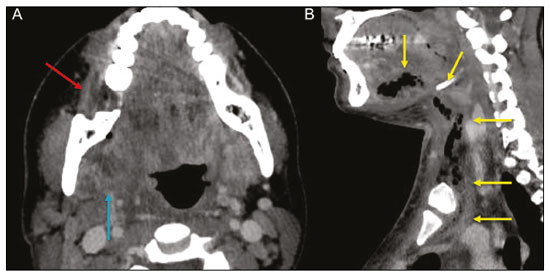 Figura 9. TC de face e pescoço em cortes axial (A) e sagital (B) de paciente submetida a extração do terceiro molar inferior direito que evoluiu com formação de abscesso odontogênico (seta vermelha). A coleção estendeu-se para o espaço mastigatório (seta azul) e, posteriormente, para os demais espaços cervicais profundos (setas amarelas), até o nível do mediastino, ocasionando uma mediastinite. Achados compatíveis com angina de Ludwig. A TC e a RM mostram reação inflamatória na forma de densificação da gordura adjacente e alteração de sinal, respectivamente, caracterizando edema e aumento de partes moles. Na fase mais avançada pode-se identificar coleção com realce periférico caracterizando um abscesso organizado. Embora a angina de Ludwig seja uma entidade incomum, é uma emergência clínica. O radiologista deve avaliar o grau de comprometimento da via aérea e a extensão do processo inflamatório para as estruturas adjacentes, localizar abscesso drenável sem necroses teciduais e o foco odontogênico envolvido no processo (Figura 10)(1,11,21,25). 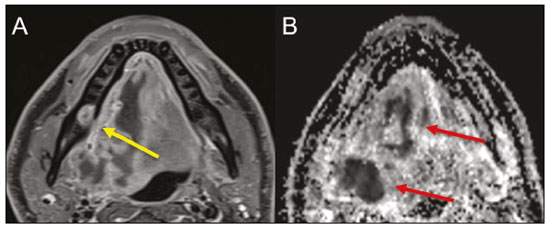 Figura 10. RM de face, corte axial T1 pós-contraste (A) e mapa ADC (B) identificando extração (A) do segundo molar inferior direito (seta amarela), com tecido de granulação e sinais inflamatórios alveolares associados a coleção heterogênea que restringe à difusão (B) dissecando os planos do assoalho bucal e estendendo-se à base da língua, determinando redução da coluna aérea da orofaringe (setas vermelhas). Trauma dentário As lesões dentárias traumáticas ocorrem com grande frequência em crianças e em adultos jovens. As luxações são mais comuns na dentição decídua, enquanto as fraturas da coroa são mais comumente relatadas na dentição permanente. O diagnóstico adequado, o planejamento e o acompanhamento do tratamento são fundamentais para garantir um resultado favorável. Crianças que chegam na emergência com fraturas na face são passíveis de apresentar injúrias dentárias(2729). Fratura dentária As fraturas dentárias que acometem cada segmento do dente têm causas e achados específicos, sendo caracterizados (Figura 11) conforme segue: 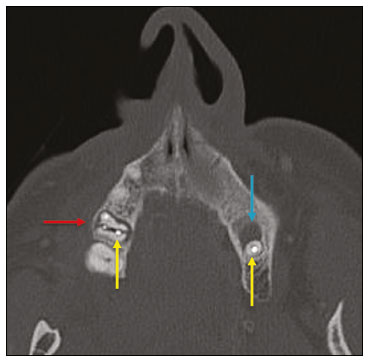 Figura 11. TC de face em corte axial mostrando fratura longitudinal do primeiro molar superior direito (seta vermelha) com sinais de tratamento endodôntico (setas amarelas) em alguns elementos dentários. Nota-se, ainda, periapicopatia no primeiro molar superior esquerdo (seta azul). Coroa A causa é uma força intensa nos dentes suficiente para romper o esmalte, a dentina ou ambos, podendo haver fratura só do esmalte, do esmalte e dentina e das duas últimas mais a polpa(2729). Raiz Acontece mais em pacientes com tratamento endodôntico. As características de imagem são uma linha radiolucente entre os fragmentos, alteração na forma do contorno e descontinuidade da raiz no espaço do ligamento periodontal(28). Processo alveolar Geralmente envolve a face lingual ou vestibular ou ambos. A maioria dessas fraturas é acompanhada por lesões dentárias que acometem preferencialmente os dentes anteriores até pré-molares, e usualmente associa-se a luxação(28). Luxação dentária Termo geral que abrange vários tipos de lesões, como concussão, subluxação, luxação intrusiva ou extrusiva, luxação lateral ou avulsão, que é o deslocamento completo de um dente para fora do alvéolo (Figura 12). A estrutura mais afetada é o espaço do ligamento periodontal. O radiologista deve identificar e relatar os diferentes tipos de luxações dentárias (Tabela 1)(27,28). 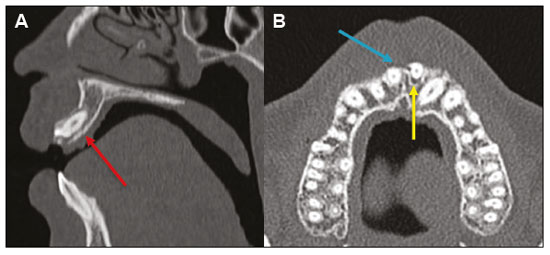 Figura 12. TC de face em cortes sagital (A) e axial (B) demonstrando perda parcial da coroa com intrusão da raiz do incisivo lateral superior esquerdo (A) e halo hipoatenuante ao redor da raiz do incisivo central superior à esquerda (B), com deslocamento anterior deste elemento dentário, sugestivo de luxação (seta amarela), associado a traços de fraturas no processo alveolar na maxila entre os incisivos central e lateral superior esquerdo (seta azul).  TRATAMENTOS DENTÁRIOS Tratamento de canal É a técnica endodôntica com tratamento da polpa morta ou infectada, com o objetivo de prevenir e tratar a periodontite apical. Elimina micro-organismos e o tecido necrótico mediante debridamento químico e mecânico com adequado preenchimento radicular, prevenindo reinfecção. Após esvaziamento dos canais, preenche-se por cemento dentário ou, mais comumente, por um composto de óxido de zinco e guta-percha, um látex natural não tóxico com propriedades antimicrobianas. Na TC apresenta-se como material hiperatenuante que ocupa o interior da polpa dentária (Figura 11). As complicações mais comuns relacionadas ao tratamento de canal são extravasamento do material, abscesso dentoalveolar, pericementite, fratura coronorradicular, entre outras(1,30). Implantes dentários São utilizados como substituição de dentes ausentes e fornecem maior estabilidade a uma prótese removível. Os candidatos a implantes dentários são avaliados no pré-operatório para determinar se o processo alveolar da maxila ou mandíbula é passível de receber um implante. A espessura de osso alveolar é variável e regiões edêntulas sofrem atrofia/reabsorção óssea por desuso. Eventualmente, é necessária a realização de enxertos ósseos para aumentar a quantidade de osso disponível para os implantes. Os pacientes também devem ser avaliados para determinar a localização precisa do canal mandibular (feixe neurovascular), seios maxilares e forame incisivo, pelos riscos de complicações(3133). Os implantes dentários são compostos de titânio, que se fundem à mandíbula por meio do crescimento de osteoblastos, um processo chamado osteointegração. O implante é embutido na área edêntula para fornecer ancoragem para uma prótese dentária. Apresenta configuração de cilindro ou parafuso e funciona como a raiz de um dente. Há dois tipos principais de implantes: os intraósseos, que são inseridos cirurgicamente diretamente no osso, e os subperiosteais, que são feitos de uma estrutura de metal anexada à superfície do processo alveolar e abaixo da gengiva(32,33). Há ainda um outro tipo de implante, utilizado para a reabilitação da maxila atrófica edêntula ou para defeitos ósseos extensos na maxila como uma alternativa ao enxerto ósseo, chamado de implante zigomático(33). CONCLUSÃO As principais afecções dentárias identificáveis na TC e RM devem ser reconhecidas e descritas pelos radiologistas. A identificação das doenças dentárias e periodontais nos exames de imagem tem o potencial de afetar o manejo desses pacientes e impedir complicações como sinusopatias, periodontite crônica, abscessos, fraturas não consolidadas, osteomielites, fístulas oroantrais, entre outras. O diagnóstico precoce, o encaminhamento odontológico imediato se necessário e o tratamento adequado desses pacientes são importantes para evitar perdas dentárias e complicações potencialmente fatais. REFERÊNCIAS 1. Scheinfeld MH, Shifteh K, Avery LL, et al. Teeth: what radiologists should know. Radiographics. 2012;32:192744. 2. Garcia MRT, Passos UL, Ezzedine TA, et al. Postsurgical imaging of the oral cavity and oropharynx: what radiologists need to know. Radiographics. 2015;35:80418. 3. Law CP, Chandra RV, Hoang JK, et al. Imaging the oral cavity: key concepts for the radiologist. Br J Radiol. 2011;84:94457. 4. Husain MA. Dental anatomy and nomenclature for the radiologist. Radiol Clin North Am. 2018;56:111. 5. Meesa IR, Srinivasan A. Imaging of the oral cavity. Radiol Clin North Am. 2015;53:99114. 6. Docherty N. Netters head and neck anatomy for dentistry, 2nd edition. British Dental Journal. 2012;212:5678. 7. Mali S, Karjodkar FR, Sontakke S, et al. Supernumerary teeth in non-syndromic patients. Imaging Sci Dent. 2012;42:415. 8. Graber TM. Orthodontic treatment of impacted teeth. Am J Orthod Dentofacial Orthop. 1998;113:A1. 9. Tiwana PS, Kushner GM. Management of impacted teeth in children. Oral Maxillofac Surg Clin North Am. 2005;17:36573. 10. Lussi A, Schlueter N, Rakhmatullina E, et al. Dental erosionan overview with emphasis on chemical and histopathological aspects. Caries Res. 2011;45 Suppl 1:212. 11. Chapman MN, Nadgir RN, Akman AS, et al. Periapical lucency around the tooth: radiologic evaluation and differential diagnosis. Radiographics. 2013;33:E1532. 12. Segura-Egea JJ, Martín-González J, Castellanos-Cosano L. Endodontic medicine: connections between apical periodontitis and systemic diseases. Int Endod J. 2015;48:93351. 13. Moharamzadeh K. Apical periodontitis. In: Moharamzadeh K, author. Diseases and conditions in dentistry an evidence-based reference. Hoboken, NJ: Wiley; 2018. p. 1932. 14. Omoregie FO, Ojo MA, Saheeb B, et al. Periapical granuloma associated with extracted teeth. Niger J Clin Pract. 2011;14:2936. 15. Bravo Cordero G, Minzer Ferrer S, Fernández L. Odontogenic sinusitis, oro-antral fistula and surgical repair by Bichats fat pad: literature review. Acta Otorrinolaringol Esp. 2016;67:10713. 16. Borgonovo AE, Berardinelli FV, Favale M, et al. Surgical options in oroantral fistula treatment. Open Dent J. 2012;6:948. 17. Weissman JL, Carrau RL. Puffed-cheek CT improves evaluation of the oral cavity. AJNR Am J Neuroradiol. 2001;22:7414. 18. Patel NA, Ferguson BJ. Odontogenic sinusitis: an ancient but under-appreciated cause of maxillary sinusitis. Curr Opin Otolaryngol Head Neck Surg. 2012;20:248. 19. Simuntis R, Kubilius R, Vaitkus S. Odontogenic maxillary sinusitis: a review. Stomatologija. 2014;16:3943. 20. Shahbazian M, Jacobs R. Diagnostic value of 2D and 3D imaging in odontogenic maxillary sinusitis: a review of literature. J Oral Rehabil. 2012;39:294300. 21. Gonzalez-Beicos A, Nunez D. Imaging of acute head and neck infections. Radiol Clin North Am. 2012;50:7383. 22. Bali RK, Sharma P, Gaba S, et al. A review of complications of odontogenic infections. Natl J Maxillofac Surg. 2015;6:13643. 23. Zohrabian VM, Abrahams JJ. Inflammatory diseases of the teeth and jaws. Semin Ultrasound CT MR. 2015;36:43443. 24. Shama SA. Osteomyelitis of the central skull base: otogenic and odontogenic sources. Multidetector CT study. The Egyptian Journal of Radiology and Nuclear Medicine. 2012;43:51926. 25. Lee WI, Lee J, Bassed R, et al. Post-mortem CT findings in a case of necrotizing cellulitis of the floor of the mouth (Ludwig angina). Forensic Sci Med Pathol. 2014;10:10913. 26. Ludwig BJ, Foster BR, Saito N, et al. Diagnostic imaging in nontraumatic pediatric head and neck emergencies. Radiographics. 2010;30:78199. 27. Gupta M. Intrusive luxation in primary teeth review of literature and report of a case. Saudi Dent J. 2011;23:16776. 28. Diangelis AJ, Andreasen JO, Ebeleseder KA, et al. International Association of Dental Traumatology guidelines for the management of traumatic dental injuries: 1. Fractures and luxations of permanent teeth. Dent Traumatol. 2012;28:212. 29. Alimohammadi R. Imaging of dentoalveolar and jaw trauma. Radiol Clin North Am. 2018;56:10524. 30. Chugal N, Mallya SM, Kahler B, et al. Endodontic treatment outcomes. Dent Clin North Am. 2017;61:5980. 31. Guillaume B. Dental implants: a review. Morphologie. 2016;100:18998. 32. Saavedra-Abril JA, Balhen-Martin C, Zaragoza-Velasco K, et al. Dental multisection CT for the placement of oral implants: technique and applications. Radiographics. 2010;30:197591. 33. Sharma A, Rahul GR. Zygomatic implants/fixture: a systematic review. J Oral Implantol. 2013;39:21524. 1. Hospital Sírio-Libanês, São Paulo, SP, Brasil 2. Departamento de Radiologia, Faculdade de Medicina da Universidade de São Paulo (FMUSP), São Paulo, SP, Brasil a. https://orcid.org/0000-0001-6324-5441 b. https://orcid.org/0000-0002-9858-1258 c. https://orcid.org/0000-0002-1168-0780 d. https://orcid.org/0000-0002-6514-3825 e. https://orcid.org/0000-0002-0789-1681 Correspondência: Dra. Isabela dos Santos Alves Hospital Sírio-Libanês Rua Dona Adma Jafet, 115, Bela Vista São Paulo, SP, Brasil, 01308-050 E-mail: beldsalves@gmail.com Recebido para publicação em 10/8/2019 Aceito, após revisão, em 30/12/2019 |
|
Av. Paulista, 37 - 7° andar - Conj. 71 - CEP 01311-902 - São Paulo - SP - Brazil - Phone: (11) 3372-4544 - Fax: (11) 3372-4554