Radiologia Brasileira - Publicação Científica Oficial do Colégio Brasileiro de Radiologia
AMB - Associação Médica Brasileira CNA - Comissão Nacional de Acreditação
 Vol. 51 nº 2 - Mar. / Abr. of 2018
Vol. 51 nº 2 - Mar. / Abr. of 2018
|
ENSAIO ICONOGRÁFICO
|
|
|
|
|
Autho(rs): Ana Paula Pinho Matos1; Luciana de Barros Duarte2; Pedro Teixeira Castro3; Pedro Daltro4; Heron Werner Júnior4; Edward Araujo Júnior5 |
|
|
Descritores: Feto; Anormalidades congênitas/diagnóstico por imagem; Abdome/diagnóstico por imagem; Ressonância magnética. |
|
|
Resumo: INTRODUÇÃO
A importância dos métodos de imagem no diagnóstico das malformações congênitas(13), e em especial na medicina fetal(47), tem sido objetivo de uma série de estudos recentes publicados por autores nacionais. O aprimoramento da resolução das imagens, a formação de múltiplos contrastes entre os diferentes tecidos e o amplo campo de visão e aquisição de imagens geradas pelos equipamentos e softwares tornou a ressonância magnética (RM) importante ferramenta na propedêutica fetal. A ultrassonografia (US) permanece como método preferencial de rastreamento das anomalias fetais(8), por seu baixo custo e grande disponibilidade. Todavia, as restrições do método, como oligo-hidrâmnio, obesidade materna e posição fetal, reduzem sua eficiência para o correto diagnóstico pré-natal, quando está indicado o estudo fetal por RM. Em razão da difícil caracterização das malformações da cavidade abdominal fetal, a avaliação fetal por meio da RM pode ser necessária quando o exame ultrassonográfico é inconclusivo para adicionar informações prognósticas ou para auxílio do planejamento terapêutico(9). MALFORMAÇÕES DA CAVIDADE ABDOMINAL Atresia de esôfago A atresia de esôfago tem origem na malformação do septo traqueoesofágico, antes da 8ª semana de gestação. Com incidência de 1/2500 a 1/4000 nascimentos, o prognóstico está relacionado ao achado de outras malformações associadas. Pode se apresentar como malformação isolada, forma menos frequente, ou associada a fístula traqueoesofágica, forma mais comum em 90% dos casos(10). Apresenta-se como malformação torácica, mas como está relacionada às malformações digestivas, aqui a relatamos. A elevada associação com a fístula leva ao baixo índice de diagnósticos durante o rastreamento pré-natal. A presença de fístula pode desviar líquido amniótico para o estômago, dificultando a suspeição de anomalias do trato digestivo, pela ausência de seus sinais mais característicos, como o não preenchimento do estômago e o poli-hidrâmnio. Em alguns casos, pode-se visibilizar a porção mais proximal da atresia preenchida por líquido amniótico (Figura 1). 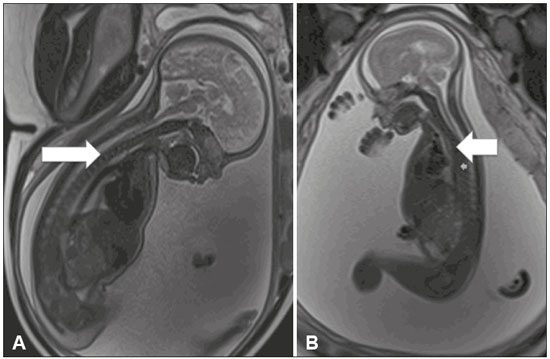 Figura 1. Atresia de esôfago. A: Feto com 30 semanas de gestação apresentando poli-hidrâmnio e dilatação do esôfago (seta). B: Feto com 22 semanas de gestação apresentando poli-hidrâmnio e dilatação esofagiana (seta). Suspeita-se de atresia de esôfago quando não se visibiliza o estômago ou quando este se apresenta de tamanho diminuído, ou na presença de poli-hidrâmnio. A avaliação esofagiana pela US provê a anatomia e a motricidade do esôfago, mas apresenta dificuldades na aquisição de imagens no segmento cervical e junção gastroesofágica. Apresenta-se como duas linhas ecogênicas correspondentes às paredes anterior e posterior. Pode-se visibilizar a deglutição de líquido com abertura do esfíncter superior em 90% dos casos, geralmente após a 19ª semana, mas se considera completa a maturação esofagiana após a 32ª semana. Na RM, o esôfago se apresenta isointenso-hipointenso em T2, com presença, ocasionalmente, de sinal hiperintenso (líquido amniótico). Pode-se, ainda, verificar a mobilidade esofagiana pela deglutição do líquido amniótico. Com cortes sagitais, verifica-se o líquido amniótico, hiperintenso em T2, na cavidade oral em direção ao estômago. A RM apresenta maior facilidade na avaliação dos segmentos cervicais e na junção gastroesofágica. Na atresia de esôfago, não é incomum a dilatação do esôfago proximal e da hipofaringe, e a presença de líquido no fundo-de-saco da malformação é mais facilmente visibilizada pela RM. Obstrução duodenal Sítio mais frequente de atresia intestinal, com incidência de1/5000 nascidos-vivos(11), a obstrução duodenal é resultado da persistência da obliteração luminal entre a 8ª e 10ª semanas de gestação. Pode ainda ser secundária a compressão extrínseca pela veia porta ou pela artéria mesentérica superior, com clínica semelhante à obliteração luminal. A trissomia 21 e a cardiopatia congênita ocorrem em um terço dos casos(12). No exame ultrassonográfico observa-se hiperperistaltismo gastroduodenal, com o clássico sinal da dupla bolha, porém, a regurgitação fetal pode eliminar a imagem da dupla bolha temporariamente. Seu diagnóstico antes do segundo trimestre é raro, devido à imaturidade do sistema gastrintestinal. Seu diagnóstico precoce está relacionado ao diagnóstico de outras malformações. A RM mostra estômago e duodeno dilatados, hiperintensos em T2, devido ao líquido amniótico. Deve-se avaliar o intestino distal, para diferenciação entre obstrução incompleta e atresia (Figura 2). Na obstrução incompleta há preenchimento do jejuno e cólon por mecônio. O conteúdo intestinal distal pode mostrar sinal semelhante a mecônio, porém, com sinal diminuído em T1 e diminuição do diâmetro intestinal(13). Na atresia/obstrução duodenal, a RM acrescenta valorosas informações à propedêutica do estudo dessa malformação na presença de estenose ou diafragma no piloro, pois há hipossinal em T1 no intestino distal. Há maior acurácia na detecção de massas obstrutivas extrínsecas, como pâncreas anelar. 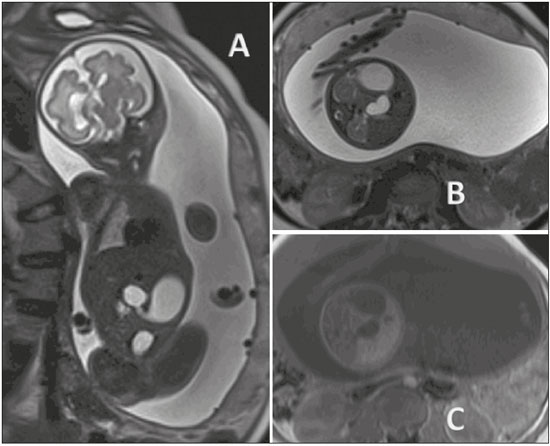 Figura 2. Atresia duodenal em feto com 32 semanas. A: Corte coronal em T2 mostrando estômago dilatado, piloro e dilatação duodenal. B: Corte axial em T2. C: Corte axial em T1 mostrando estômago e duodeno dilatados. DERRAMES NA CAVIDADE ABDOMINAL Peritonite meconial Peritonite meconial ocorre em 1/2000 nascidos vivos, sendo a complicação mais frequente de oclusão intestinal fetal. Caracteriza-se como uma resposta inflamatória à agressão química do mecônio sobre o peritônio. Na ausência de diagnóstico pré-natal e tratamento pós-natal planejado, a mortalidade perinatal atinge 62%(14). A US mostra derrame na cavidade abdominal e a peritonite meconial se diferencia da ascite quando há presença de imagens hiperecogênicas abdominais (calcificações) ou escrotais, dilatação intestinal e poli-hidrâmnio(15). Na presença de dilatação intestinal e derrame na cavidade abdominal, a RM se mostra importante ferramenta propedêutica no diagnóstico diferencial entre ascite e peritonite meconial. A peritonite meconial apresenta sinal intermediário, heterogêneo em T1, quando comparado com o do líquido amniótico, hiperintenso e heterogêneo em T2. A peritonite meconial pode se apresentar como grande pseudocisto, com as mesmas características previamente descritas (Figura 3). 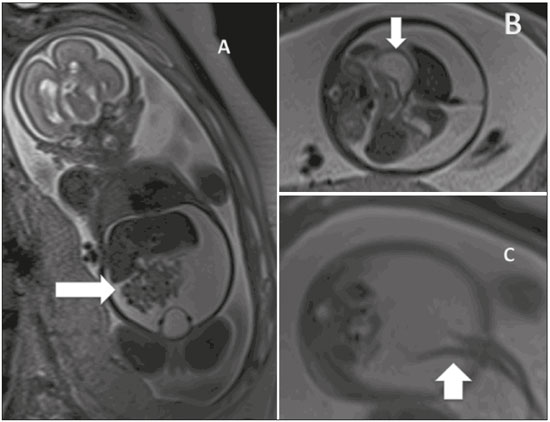 Figura 3. Ascite idiopática em feto com 28 semanas. A: Abdome distendido, presença de líquido com hipersinal em T2, corte coronal. Alças intestinais bem definidas (seta). B: Imagem axial do abdome fetal com ascite. Identificam-se os órgãos flutuando na cavidade abdominal. Estômago (seta). C: Imagem axial do abdome fetal com ascite. Artérias umbilicais (seta) individualizadas pelo grande volume líquido na cavidade abdominal. CISTOS ABDOMINAIS Cistos ovarianos Em fetos do gênero feminino, os cistos ovarianos são a principal causa de massa abdominal. Em neonatos, a incidência pode ultrapassar 30%. A associação de outras malformações é rara e se resolve espontaneamente na grande maioria dos casos. As complicações mais frequentes no período neonatal são torção, hemorragia e rotura do cisto, com possível terapêutica cirúrgica. A punção e a laparotomia, além da conduta expectante, são opções terapêuticas. Usualmente, apresentam-se como cisto simples. Em massas heterogêneas, deve-se pensar em hemorragia intracística ou torção ovariana. Em termos práticos, o cisto ovariano deve ser considerado quando houver um cisto pelvicoabdominal em feto do gênero feminino, sem malformações urinárias ou gastrintestinais associadas. Geralmente, os cistos ovarianos se apresentam predominantemente nos flancos e fossas ilíacas (Figura 4). Quando o cisto for central, deve-se considerar o diagnóstico de cisto mesentérico(16). 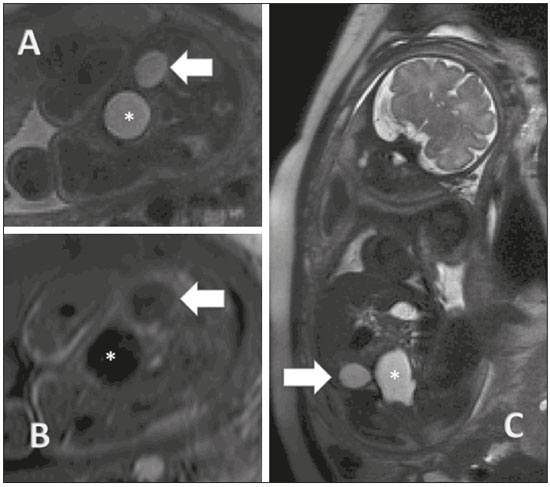 Figura 4. Cisto de ovário em feto com 32 semanas. A: Corte axial da pelve fetal mostrando imagem hiperintensa em T2 na região anexial direita. B: Corte axial da pelve fetal mostrando imagem hipointensa em T1 na região anexial direita, de contornos bem definidos, homogênea. C: Corte coronal em T2 demonstrando cisto com sinal hiperintenso em T2 na região anexial direita. Cisto de ovário (setas) e bexiga fetal (asteriscos). Cistos mesentéricos Os cistos mesentéricos apresentam-se desde o primeiro trimestre, com diagnóstico habitualmente após o segundo trimestre. São cistos de paredes finas, sem peristalse, com tamanhos variáveis e conteúdo líquido. Apresentam-se em localização retroperitoneal (Figura 5) e separados do cólon. Estão relacionados às malformações linfáticas e devem ser lembrados no diagnóstico diferencial das anomalias renais, em especial as duplicações. 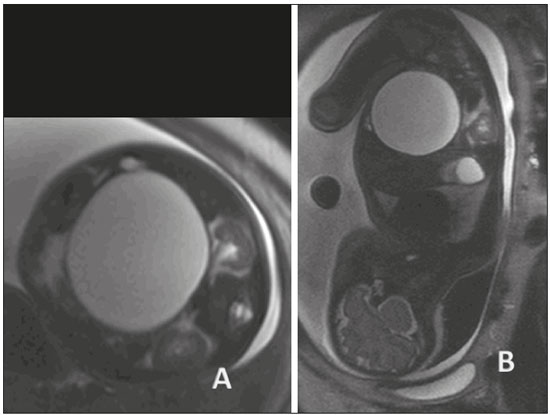 Figura 5. Cisto mesentérico em feto com 32 semanas, visibilizado como massa abdominal de conteúdo homogêneo, centralizada no abdome, hipersinal em T2, cápsula fina, regular. Os cistos mesentéricos são descritos, principalmente em crianças, como massa abdominal que pode apresentar sintomas clínicos gastrintestinais sugestivos de obstrução, ou habitualmente assintomática. Apresentam-se, geralmente, como malformação isolada, e o tratamento é cirúrgico; contudo, há possibilidade de se utilizarem agentes esclerosantes como a bleomicina. ANOMALIAS HEPÁTICAS ESPLÊNICAS As alterações hepáticas mais comuns in utero são as calcificações, que podem ter origem tumoral, infecciosa ou isquêmica. A US tem maior acurácia na avaliação de lesões focais hepáticas, porém, nos tumores hepáticos, a RM tem despontado como importante método na avaliação da doença, auxiliando no diagnóstico diferencial de hepatoblastoma, hemangiomas e neuroblastoma, além de avaliar a extensão e o comprometimento do parênquima adjacente. Em doenças hepáticas com acometimento de todo o órgão, a RM apresenta importante valor. Em casos de hipossinal em T1 e T2, hemossiderose, hemocromatose e doenças infecciosas devem ser consideradas(17). As malformações esplênicas podem ser visibilizadas pela RM. Os cistos esplênicos podem ter diagnóstico confirmado pela RM, sendo pequenos com menos de 2 cm e hipointensos, no sítio usual do baço (Figura 6). Têm diagnóstico diferencial com neuroblastoma e bom prognóstico.  Figura 6. Cisto esplênico. A: Feto com 27 semanas, corte coronal em T2 mostrando imagem cística com hipersinal, regular, bordas finas e bem definidas (seta). B: Feto com 29 semanas, imagem cística com hipersinal em T2, contornos regulares e bem definidos (seta). REFERÊNCIAS 1. Castro AA, Morandini F, Calixto CP, et al. Ectopic ovary with torsion: uncommon diagnosis made by ultrasound. Radiol Bras. 2017; 50:601. 2. Sala MAS, Ligabô ANSG, Arruda MCC, et al. Intestinal malrotation associated with duodenal obstruction secondary to Ladd's bands. Radiol Bras. 2016;49:2712. 3. Niemeyer B, Muniz BC, Gasparetto EL, et al. Congenital Zika syndrome and neuroimaging findings: what do we know so far? Radiol Bras. 2017;50:31422. 4. Werner Jr H, Santos JL, Belmonte S, et al. Applicability of three-dimensional imaging techniques in fetal medicine. Radiol Bras. 2016;49:2817. 5. Araujo Júnior E. Three-dimensional ultrasound in fetal medicine after 25 years in clinical practice: many advances and some questions. Radiol Bras. 2016;49(5):vvi. 6. Werner H, Daltro P, Fazecas T, et al. Prenatal diagnosis of sirenomelia in the second trimester of pregnancy using two-dimensional ultrasound, three-dimensional ultrasound and magnetic resonance imaging. Radiol Bras. 2017;50:2012. 7. Bertoni NC, Pereira DC, Araujo Júnior E, et al. Thrombocytopenia-absent radius syndrome: prenatal diagnosis of a rare syndrome. Radiol Bras. 2016;49:1289. 8. Corteville JE, Gray DL, Langer JC. Bowel abnormalities in the fetuscorrelation of prenatal ultrasonographic findings with outcome. Am J Obstet Gynecol. 1996;175(3 Pt 1):7249. 9. Rubesova E. Fetal bowel anomaliesUS and MR assessment. Pediatr Radiol. 2012;42 Suppl 1:S1016. 10. Best KE, Tennant PW, Addor MC, et al. Epidemiology of small intestinal atresia in Europe: a register-based study. Arch Dis Child Fetal Neonatal Ed. 2012;97:F3538. 11. Kimura K, Mukohara N, Nishijima E, et al. Diamond-shaped anastomosis for duodenal atresia: an experience with 44 patients over 15 years. J Pediatr Surg. 1990;25:9779. 12. Keckler SJ, St Peter SD, Spilde TL, et al. The influence of trisomy 21 on the incidence and severity of congenital heart defects in patients with duodenal atresia. Pediatr Surg Int. 2008;24:9213. 13. Ozcan UA, Yazici Z, Savci G. Foetal intestinal atresia: diagnosis with MRI. Eur J Radiol Extra. 2004;51:1257. 14. Eckoldt F, Heling KS, Woderich R, et al. Meconium peritonitis and pseudo-cyst formation: prenatal diagnosis and post-natal course. Prenat Diagn. 2003;23:9048. 15. Foster MA, Nyberg DA, Mahony BS, et al. Meconium peritonitis: prenatal sonographic findings and their clinical significance. Radiology. 1987;165:6615. 16. Nemec U, Nemec SF, Bettelheim D, et al. Ovarian cysts on prenatal MRI. Eur J Radiol. 2012;81:193744. 17. Cassart M, Avni FE, Guibaud L, et al. Fetal liver iron overload: the role of MR imaging. Eur Radiol. 2011;21:295300. 1. Especialista em Medicina Fetal, Mestranda do Departamento Materno-Infantil da Universidade Federal Fluminense (UFF), Niterói, RJ, Brasil 2. Doutora, Professora Adjunta do Departamento Materno-Infantil da Universidade Federal Fluminense (UFF), Niterói, RJ, Brasil 3. Mestre, Médico do Departamento de Radiologia da Clínica de Diagnóstico por Imagem (CDPI), Rio de Janeiro, RJ, Brasil 4. Doutores, Médicos do Departamento de Radiologia da Clínica de Diagnóstico por Imagem (CDPI), Rio de Janeiro, RJ, Brasil 5. Livre-docente, Professor Adjunto do Departamento de Obstetrícia da Escola Paulista de Medicina da Universidade Federal de São Paulo (EPM-Unifesp), São Paulo, SP, Brasil Trabalho realizado no Departamento de Radiologia da Clínica de Diagnóstico por Imagem (CDPI), Rio de Janeiro, RJ, Brasil. Endereço para correspondência: Dr. Edward Araujo Júnior Rua Belchior de Azevedo, 156, ap. 111, Torre Vitória, Vila Leopoldina São Paulo, SP, Brasil, 05089-030 E-mail: araujojred@terra.com.br Recebido para publicação em 3/8/2016. Aceito, após revisão, em 8/9/2016. |
|
Av. Paulista, 37 - 7° andar - Conj. 71 - CEP 01311-902 - São Paulo - SP - Brazil - Phone: (11) 3372-4544 - Fax: (11) 3372-4554