Radiologia Brasileira - Publicação Científica Oficial do Colégio Brasileiro de Radiologia
AMB - Associação Médica Brasileira CNA - Comissão Nacional de Acreditação
 Vol. 50 nº 4 - Jul. / Ago. of 2017
Vol. 50 nº 4 - Jul. / Ago. of 2017
|
ARTIGO DE REVISÃO
|
|
|
|
|
Autho(rs): Romulo Varella de Oliveira1; João Santos Pereira2 |
|
|
Descritores: Doença de Parkinson; Transtornos parkinsonianos; Paralisia supranuclear progressiva; Atrofia de múltiplos sistemas; Doenças degenerativas/fisiopatologia; Difusão por ressonância magnética. |
|
|
Resumo: INTRODUÇÃO
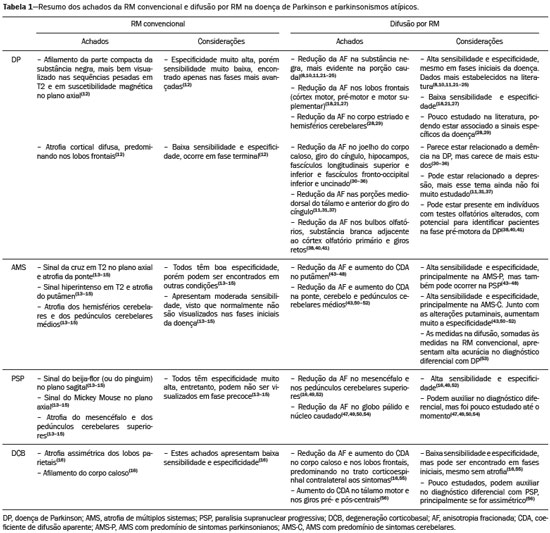
Doença de Parkinson A doença de Parkinson é uma das doenças neurodegenerativas mais frequentes, cuja incidência aumenta progressivamente com a idade(1). A incidência estimada é de 17,4 por 100.000 pessoas-ano na faixa etária entre 50 e 59 anos, podendo atingir 93,1 por 100.000 pessoas-ano entre 70 e 79 anos, sendo que o risco de desenvolvimento da doença durante a vida é de 1% a 5%(2,3). No Brasil, estudo populacional mostrou que a prevalência de doença de Parkinson foi 3,3% na população acima de 64 anos(4). Em razão do envelhecimento das populações ocidentais, acredita-se que sua prevalência esteja em ascensão. Descrita por James Parkinson em 1817, a doença de Parkinson ocorre por perda progressiva de células dopaminérgicas da parte compacta da substância negra, bem como acúmulo de agregados de α-sinucleína em áreas específicas do tronco encefálico, medula espinhal e regiões corticais(1). Clinicamente, a doença de Parkinson se caracteriza pelos sintomas motores, como bradicinesia, rigidez, tremor de repouso e instabilidade postural. Parkinsonismo atípico Muitas desordens podem cursar com parkinsonismo, as quais, em razão dos achados atípicos, são comumente caracterizadas como parkinsonismo atípico(5). Apesar das causas múltiplas, o termo parkinsonismo atípico se destaca usualmente por três síndromes neurodegenerativas esporádicas mais comuns: atrofia de múltiplos sistemas, paralisia supranuclear progressiva e degeneração corticobasal(5). Apresentam características clínicas distintas, e apesar das pesquisas em andamento, a etiopatogenia ainda permanece desconhecida, não existindo biomarcadores ou tratamentos específicos disponíveis até ao momento(5). O diagnóstico diferencial entre a doença de Parkinson e o parkinsonismo atípico em alguns casos pode ser difícil, principalmente em estágios iniciais. Estudos patológicos demonstraram que a acurácia no diagnóstico de doença de Parkinson pode ser de apenas 73,8%(6). A definição de um diagnóstico preciso é essencial na avaliação, prognóstico e decisão para se estabelecer a conduta terapêutica medicamentosa e reabilitatória nesses pacientes. Ao exame clínico, a presença de distintos sinais neurológicos pode sugerir parkinsonismo atípico, como ataxia e outras alterações cerebelares, disfunção autonômica precoce, distonia ou paralisia da mirada vertical. O diagnóstico de doença de Parkinson e parkinsonismo atípico é essencialmente clínico, entretanto, os métodos de imagem são importantes para o diagnóstico diferencial e para demonstrar a presença de lesões estruturais, como vasculares e tumorais. A ressonância magnética (RM) é o principal método de imagem nesta avaliação, e com o surgimento de técnicas avançadas, como espectroscopia de prótons, imagem pesada em difusão (IPD), imagem de tensor de difusão (ITD), imagem de transferência de magnetização, imagem pesada em suscetibilidade magnética, perfusão, relaxometria T2/T2* (quantificação de sobrecarga de ferro), neuromelanina e RM funcional, seu papel tem crescido no diagnóstico precoce de doença de Parkinson e no diagnóstico diferencial com parkinsonismo atípico(79). Além disso, estas técnicas avançadas se correlacionam com escalas de gravidade de doença de Parkinson, ganhando importância também no estadiamento, prognóstico e orientação da conduta(10,11). RM convencional O exame de RM convencional com as sequências pesadas em T1, T2, densidade protônica e FLAIR são usualmente normais na doença de Parkinson. O afilamento da parte compacta da substância negra e atrofia cortical difusa podem ser encontrados nestes pacientes (Figura 1), entretanto, estes achados normalmente só são visualizados em fases mais avançadas da doença(12). 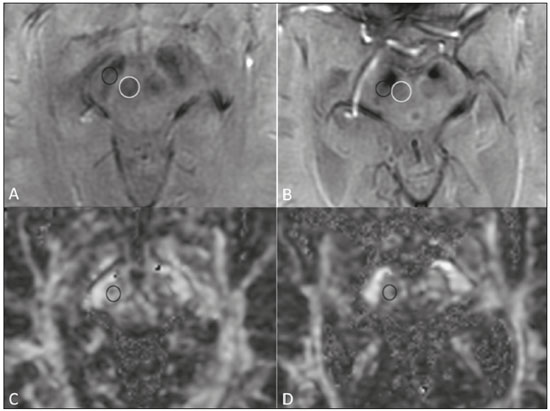 Figura 1. RM convencional e ITD na doença de Parkinson. A substância negra normal apresenta-se como uma faixa hipointensa nas sequências pesadas em T2 e em suscetibilidade magnética entre o pedúnculo cerebral e o tegmento mesencefálico. Em um paciente sem doença de Parkinson de 66 anos (A), no corte axial do mesencéfalo na sequência pesada em suscetibilidade magnética está bem delimitada a substância negra (círculo preto), que apresenta espessura preservada e plano de clivagem bem definido com o núcleo rubro (círculo branco). Em um paciente com doença de Parkinson de 68 anos (B), no mesmo plano e sequência que em A, a substância negra não é bem delimitada e encontra-se afilada, enquanto seu plano com o núcleo rubro é indefinido. O sinal da substância negra no paciente com doença de Parkinson é reduzido devido ao depósito de ferro. As regiões de interesse na substância negra nos pacientes de A e B (círculos pretos) foram copiadas e coladas no mapa de anisotropia fracionada (C e D, respectivamente), que demonstraram um valor menor no paciente com doença de Parkinson (0,425) do que no paciente sem doença de Parkinson (0,581), indicando perda da integridade neuronal. A avaliação do lado contralateral mostrou achados semelhantes tanto no paciente sem doença de Parkinson quanto no paciente com doença de Parkinson (não demonstrado). A RM convencional pode encontrar alterações estruturais importantes que podem auxiliar no diagnóstico diferencial entre doença de Parkinson e parkinsonismo atípico. Na paralisia supranuclear progressiva, o sinal do beija-flor (ou do pinguim) no plano sagital e o sinal do Mickey Mouse no plano axial refletem a redução volumétrica do mesencéfalo(13) (Figura 2). Na atrofia de múltiplos sistemas, o sinal hiperintenso dorsolateral no putâmen pode ser encontrado em pacientes com predomínio dos sintomas parkinsonianos, enquanto o sinal da cruz é comumente visualizado nos pacientes com sintomas cerebelares predominantes em fases avançadas(13) (Figura 3). Além da avaliação visual qualitativa, a RM convencional permite medidas quantitativas para avaliar a redução volumétrica do mesencéfalo e pedúnculos cerebelares superiores na paralisia supranuclear progressiva, e da ponte, pedúnculos cerebelares médios e hemisférios cerebelares na atrofia de múltiplos sistemas, que aumentam a acurácia diagnóstica do método(14,15). 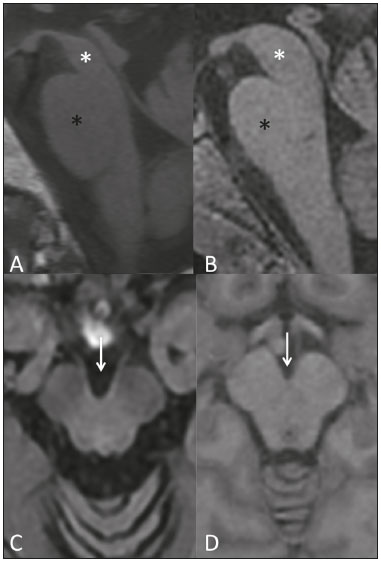 Figura 2. RM convencional na paralisia supranuclear progressiva. O sinal do beija-flor pode ser visualizado na sequência pesada em T1 no plano sagital (A), devido à redução volumétrica do mesencéfalo (asterisco branco) em relação à ponte (asterisco preto), diferente do que ocorre no tronco encefálico normal (B). No plano axial o sinal do Mickey Mouse (C) ocorre devido ao alargamento da cisterna interpeduncular (seta) e à retração das porções dorsolaterais do mesencéfalo, achados não encontrados no paciente normal (D). 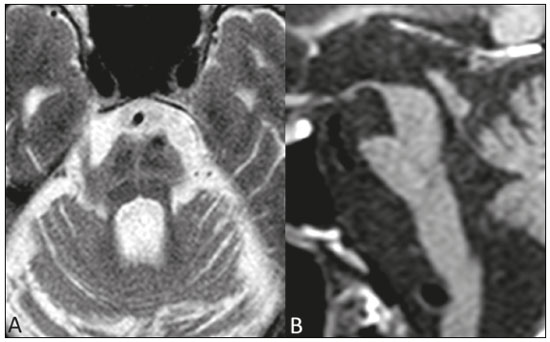 Figura 3. Alterações morfológicas e de sinal na atrofia de múltiplos sistemas na RM convencional. O sinal da cruz é demonstrado como duas linhas perpendiculares na ponte, hiperintensas na sequência pesada em T2 no plano axial, além da acentuação das cisternas da base, sulcos cerebelares e quarto ventrículo (A). Na sequência pesada em T1 no plano sagital (B) pode ser visualizada a redução volumétrica da ponte em relação ao mesencéfalo (comparar com o tronco encefálico normal na Figura 1B). Os achados convencionais da RM têm papel menos específico para o diagnóstico de degeneração corticobasal, visto que a atrofia assimétrica dos lobos parietais e o afilamento do corpo caloso apresentam baixa especificidade, mas associados aos sinais neurológicos podem colaborar para o diagnóstico(16). Massey et al., em estudo com pacientes com doença de Parkinson e parkinsonismo atípico correlacionaram os resultados da RM convencional com os neuropatológicos e demonstraram alta especificidade de alguns destes sinais pela RM. No entanto, a baixa sensibilidade dos sinais, associada aos achados de autópsia, reforçaram a necessidade de se encontrar técnicas de imagem que possam detectar danos microestruturais sem atrofia regional(13). IPD e ITD Nos últimos anos, a IPD e a ITD emergiram como ferramentas promissoras na identificação e quantificação de danos microestruturais em regiões do encéfalo que até então se apresentavam como normais na RM convencional(17). Estas técnicas fornecem uma janela única para avaliação de mudanças na conectividade neuronal, permitindo medidas quantitativas da integridade dos núcleos celulares e dos tratos neuronais(18). A IPD quantifica o movimento de moléculas de água aplicando um gradiente sensibilizador de difusão em três planos ortogonais, entre dois pulsos de radiofrequência(17). A difusibilidade da água em cada plano é obtida calculando-se o coeficiente de difusão aparente (CDA), permitindo a avaliação da difusibilidade média em cada tecido(17). O movimento randômico das moléculas de água é restrito pela arquitetura normal do tecido glial e pelos tratos neuronais, o que é chamado de anisotropia(17). O grau de anisotropia pode ser quantificado aplicando-se um gradiente sensibilizador de difusão em pelo menos seis direções (ITD), que permite o cálculo da anisotropia fracionada (AF)(17). No nível celular, a anisotropia resulta da presença de obstáculos à difusibilidade da água devido à orientação de estruturas como membranas, mielina, filamentos longitudinais e citoesqueleto(17,19). Mudanças no CDA e na AF podem refletir danos axonais ou da mielina, alterações fisiopatológicas comuns entre as doenças neurodegenerativas(9,19). A análise quantitativa da ITD por ser realizada com colocação manual de regiões de interesse (Figura 1) ou por métodos automáticos baseados em voxel, que permitem avaliações semelhantes quanto à integridade microestrutural encefálica(20,21). Diante do exposto, em que algumas dúvidas ainda pairam, resolveu-se realizar uma pesquisa atual da literatura com o intuito de atualizar os conhecimentos sobre a imagem por RM no diagnóstico diferencial de doença de Parkinson e parkinsonismo atípico, com ênfase na técnica de difusão. MATERIAIS E MÉTODOS Foram consideradas fontes os bancos de dados computadorizados Medline, PubMed e SciELO, utilizando descritores nos idiomas português e inglês. Em português os descritores foram: doença de Parkinson, parkinsonismo, síndrome parkinsoniana, paralisia supranuclear progressiva, atrofia de múltiplos sistemas, degeneração corticobasal, imagem por ressonância magnética e difusão por ressonância magnética. Em inglês os descritores foram: Parkinson disease, parkinsonism, parkinsonian syndrome, progressive supranuclear paralysis, multiple system atrophy, corticobasal degeneration, magnetic resonance imaging e diffusion MRI. Foram pesquisadas publicações científicas abrangendo o período de fevereiro de 2006 a fevereiro de 2016 que melhor fundamentassem este estudo. De maneira geral, selecionaram-se estudos relacionados a doença de Parkinson, parkinsonismo atípico, atrofia de múltiplos sistemas, paralisia supranuclear progressiva, degeneração corticobasal, RM, IPD e ITD. A ênfase foi dada para os trabalhos mais recentes (últimos cinco anos), sendo, entretanto, incluídos alguns artigos anteriores a este período por serem considerados de alta relevância. Excluíram-se os artigos cujo método ou resultados foram pouco definidos ou inconclusivos e os que foram considerados como não relevantes ou não inerentes ao tema proposto. RESULTADOS Dos 172 artigos encontrados, 7 foram excluídos por não estarem escritos na língua portuguesa ou inglesa, e posteriormente 125 foram excluídos por não preencherem os critérios desejados. Nos 40 artigos restantes, destacaram-se artigos originais e de revisão que trataram do papel da IPD e da ITD na doença de Parkinson e no diagnóstico diferencial com parkinsonismo atípico. DIFUSÃO NA DOENÇA DE PARKINSON No momento do diagnóstico clínico de doença de Parkinson, estima-se que já exista uma perda de aproximadamente 50% a 70% dos neurônios dopaminérgicos da substância negra na parte compacta(22). Estudos têm demonstrado que é possível detectar mudanças na orientação da difusibilidade da água (AF) na substância negra em pacientes com doença de Parkinson (Figura 1), mesmo nos estágios iniciais da doença(10,11,2123). Uma redução maior da AF na porção caudal da substância negra em comparação com a porção rostral foi relatada em um estudo de Vaillancourt et al., com acurácia de 100% na diferenciação entre pacientes com doença de Parkinson precoce não tratados e controles saudáveis(22). Em revisão sistemática e meta-análise recente de Cochrane et al., foram selecionados 9 estudos que realizaram análise de regiões de interesse da substância negra, totalizando 193 pacientes com doença de Parkinson e 195 pacientes controles, que demonstraram redução estatisticamente significante da AF em pacientes com doença de Parkinson(8). Nesses estudos não foram detectadas alterações nas medidas do CDA, indicando haver uma leve perda da integridade microestrutural sem perda tecidual grosseira. Apesar de a redução da AF na substância negra ter sido demonstrada de maneira consistente nesta metaanálise, não foi possível tirar conclusões confiáveis sobre a acurácia diagnóstica, dificultando a caracterização como um biomarcador da doença viável na atualidade. Estudos que utilizaram métodos automáticos baseados em voxel também já demonstraram redução da AF na substância negra, entretanto, eles são mais escassos na literatura e utilizam métodos de pós-processamento das imagens variados, o que prejudica a comparação e reprodutibilidade destes achados(21,24,25). Alterações da difusibilidade da água podem ser encontradas em outras regiões do encéfalo, mesmo em fases iniciais, quando ainda não há atrofia cortical significativa(26). Redução da AF no córtex motor, pré-motor e motor suplementar já foi relatada em pacientes com doença de Parkinson, em comparação com pacientes controles, provavelmente decorrente de degeneração em projeções corticoestriatais e talamocorticais(21). Neste último estudo também foi demonstrado aumento da AF no giro póscentral, na projeção do córtex somatossensorial, apresentando excelente correlação com a gravidade da doença, o que foi interpretado como possível mecanismo compensatório do cérebro em resposta à perda do controle motor(21). Em um estudo de Gattellaro et al., que comparou 10 pacientes com doença de Parkinson em estágio inicial e 10 pacientes controles, foi demonstrada redução da AF no joelho do corpo caloso e no fascículo longitudinal superior, ao passo que o trato corticoespinhal não apresentava alterações(18). O comprometimento na difusibilidade da água no joelho do corpo caloso pode indicar degeneração de conexões axonais inter-hemisféricas entre áreas frontais. A degeneração de áreas específicas dos lobos frontais também foi bem demonstrada em um estudo de Kendi et al., que comparou achados de ITD e volumetria em pacientes com doença de Parkinson e controles, indicando haver degeneração neuronal mesmo em pacientes sem redução volumétrica dos lobos frontais(27). Jiang et al. avaliaram 31 pacientes com doença de Parkinson e 34 controles, pareados por gênero e idade, e observaram que a AF na substância negra se correlacionou com o estágio da doença, segundo a escala de Hoehn e Yahr, enquanto a AF da substância branca frontal se correlacionou com o escore de gravidade da doença ADL (activity of daily living), corroborando a hipótese de que a ITD pode impactar no estadiamento da doença, bem como no prognóstico e orientação da conduta(11). Alterações na difusibilidade do corpo estriado e dos hemisférios cerebelares em pacientes com doença de Parkinson também já foram relatadas, podendo representar potenciais áreas de estudo para se aprimorar o conhecimento sobre a doença, principalmente sobre sintomas motores específicos(28,29). A ITD também tem sido explorada com o intuito de esclarecer os sinais não motores da doença de Parkinson e identificar seus substratos anatomofuncionais. Déficits cognitivos sutis podem surgir em pacientes em estágio inicial da doença de Parkinson, principalmente em idosos, entretanto, demência na doença de Parkinson ocorre geralmente em fases mais avançadas e está associada com aumento mais rápido da morbimortalidade(30,31). Estudos já demonstraram redução da AF no giro do cíngulo em pacientes com doença de Parkinson e alterações cognitivas, sugerindo que estas fibras neuronais exercem papel importante na demência associada à doença de Parkinson(3033). Outras fibras neuronais que podem estar associadas à demência na doença de Parkinson são as do joelho do corpo caloso, hipocampos, fascículos longitudinais superior e inferior, fascículo fronto-occipital inferior e fascículo uncinado(3236). A depressão ocorre em aproximadamente 40% em pacientes com doença de Parkinson, e por isso também tem sido estudada com a ITD(37). Redução da AF nas porções mediodorsais dos tálamos, margem anterior do giro do cíngulo e substância branca dos lobos frontais foi demonstrada em pacientes com doença de Parkinson e depressão, podendo ter relação com os sintomas depressivos e talvez com o grau de comprometimento(11,31,37). Outro exemplo de sintoma não motor na doença de Parkinson é a disfunção olfatória, que ocorre na maioria dos pacientes, mesmo antes do início dos sintomas motores(33,34). Alterações na difusibilidade dos bulbos olfatórios e na substancia branca adjacente ao córtex olfatório primário e o giro reto têm sido relatadas, que poderão ser identificadas por meio de estudos específicos utilizando-se testes olfatórios associados à avaliação clínica na fase prémotora da doença de Parkinson(3841). Estudo recente mostra que a quantificação da difusão não gaussiana da água (curtose) tem sido utilizada na avaliação de danos microestruturais em doenças neurodegenerativas, mostrando-se promissora na doença de Parkinson em relação às análises convencionais da ITD(42). DIFUSÃO NO DIAGNÓSTICO DIFERENCIAL COM PARKINSONISMO ATÍPICO Como a ITD é capaz de avaliar a integridade neuronal em diferentes regiões do encéfalo, ela surgiu na última década como uma ferramenta potencial no diagnóstico diferencial entre as síndromes parkinsonianas. Alterações na difusibilidade da água no putâmen medidas por regiões de interesse em pacientes com atrofia de múltiplos sistemas e predomínio de sintomas parkinsonianos já foram demonstradas por diversos estudos, permitindo a diferenciação com doença de Parkinson mesmo em estágios iniciais, quando ainda não há redução volumétrica ou alteração de sinal na RM convencional(4348). Em um estudo de Seppi et al., o aumento no CDA da porção posterior do putâmen foi muito mais acentuado do que na porção anterior, o que poderia ser um biomarcador precoce no diagnóstico da doença(46). Alterações putaminais também foram relatadas em pacientes com paralisia supranuclear progressiva, o que pode reduzir a especificidade deste achado isolado no diagnóstico de atrofia de múltiplos sistemas(49). Em pacientes com atrofia de múltiplos sistemas, redução da AF e aumento do CDA na ponte, pedúnculos cerebelares médios e hemisférios cerebelares também são usualmente encontrados(43,5052). Em um estudo de Ito et al., estas alterações no putâmen, ponte e hemisférios cerebelares tiveram alta acurácia na diferenciação de atrofia de múltiplos sistemas com doença de Parkinson, mesmo em pacientes sem os sinais clássicos na RM convencional, sendo que a redução da AF na ponte atingiu 70% de sensibilidade e 100% de especificidade(43). As medidas de AF podem apresentar acurácia na diferenciação entre doença de Parkinson e atrofia de múltiplos sistemas ainda maior se somadas às medidas na RM convencional, como demonstrado em estudo de Nair et al., com 92% de sensibilidade e 96% de especificidade(53). Os pacientes com paralisia supranuclear progressiva também apresentam alterações na difusibilidade da água em regiões específicas do encéfalo. Estudos têm demonstrado que os pedúnculos cerebelares superiores são as regiões que permitem maior confiabilidade no diagnóstico diferencial de paralisia supranuclear progressiva(16,49,52). Estudo de Nicoletti et al., que avaliou medidas de CDA, demonstrou que o aumento do CDA nos pedúnculos cerebelares superiores teve acurácia de 100% na diferenciação de paralisia supranuclear progressiva com pacientes controles e com doença de Parkinson, ao passo que na diferenciação com atrofia de múltiplos sistemas a sensibilidade foi 96,4% e a especificidade foi 93,3%(49). Além dos pedúnculos cerebelares superiores, pacientes com paralisia supranuclear progressiva também podem apresentar alterações da difusibilidade no mesencéfalo, núcleo caudado e globo pálido, que em conjunto podem auxiliar na diferenciação com doença de Parkinson e atrofia de múltiplos sistemas(47,49,50,54). Em razão da sua baixa prevalência, estudos de difusão por RM em pacientes com degeneração corticobasal são mais escassos. A assimetria dos sintomas motores, típica da doença, tem correlação com a redução do CDA no hemisfério cerebral contralateral ao dimídio mais acometido, conforme descrito por Rizzo et al.(16). Boelmans et al. também relataram alterações no hemisfério contralateral aos sintomas, demonstrando aumento do CDA e redução da AF no trato corticoespinhal, em comparação com pacientes controles, assim como no corpo caloso(55). Estudo de Erbetta et al. registrou aumento do CDA no tálamo motor e nos giros pré-central e pós-central, contralaterais aos sintomas, colaborando para o diagnóstico diferencial com paralisia supranuclear progressiva(56). Recentemente, uma força tarefa recomendou o uso de RM convencional associada a difusão no diagnóstico diferencial entre doença de Parkinson, atrofia de múltiplos sistemas e paralisia supranuclear progressiva, caracterizando como nível de evidência A(57). A Tabela 1 resume os achados na RM convencional e difusão encontrados na doença de Parkinson e parkinsonismo atípico. CONCLUSÃO A difusão por RM, em virtude da sua capacidade de detectar danos microestruturais cerebrais, tem sido muito estudada em doenças neurodegenerativas nos últimos anos. Com o desenvolvimento tecnológico, o seu papel tem crescido no diagnóstico diferencial entre doença de Parkinson e parkinsonismo atípico, auxiliando também para o conhecimento dessas doenças e na identificação de substratos anatomofuncionais. Mesmo com os achados promissores, mais estudos com coortes grandes e desenhos longitudinais ainda são necessários para permitir um diagnóstico precoce de doença de Parkinson, bem como para um adequado estadiamento, avaliação prognóstica e orientação de conduta. A possibilidade de analisar quantitativamente danos microestruturais de regiões específicas do encéfalo torna a difusão por RM um método com grande potencial para caracterizar biomarcadores das síndromes parkinsonianas, principalmente em conjunto com a RM convencional e outras técnicas avançadas em evolução, destacando-se a quantificação de sobrecarga de ferro e de neuromelanina. REFERÊNCIAS 1. Lees AJ, Hardy J, Revesz T. Parkinsons disease. Lancet. 2009;373:205566. 2. Bower JH, Maraganore DM, McDonnell SK, et al. Incidence and distribution of parkinsonism in Olmsted County, Minnesota, 1976-1990. Neurology. 1999;52:121420. 3. de Rijk MC, Breteler MM, Graveland GA, et al. Prevalence of Parkinsons disease in the elderly: the Rotterdam Study. Neurology. 1995;45:21436. 4. Barbosa MT, Caramelli P, Maia DP, et al. Parkinsonism and Parkinsons disease in the elderly: a community-based survey in Brazil (the Bambuí study). Mov Disord. 2006;21:8008. 5. Stamelou M, Bhatia KP. Atypical parkinsonism: diagnosis and treatment. Neurol Clin. 2015;33:3956. 6. Rizzo G, Copetti M, Arcuti S, et al. Accuracy of clinical diagnosis of Parkinson disease: a systematic review and meta-analysis. Neurology. 2016;86:56676. 7. Marino S, Ciurleo R, Di Lorenzo G, et al. Magnetic resonance imaging markers for early diagnosis of Parkinsons disease. Neural Regen Res. 2012;7:6119. 8. Cochrane CJ, Ebmeier KP. Diffusion tensor imaging in parkinsonian syndromes: a systematic review and meta-analysis. Neurology. 2013;80:85764. 9. Pyatigorskaya N, Gallea C, Garcia-Lorenzo D, et al. A review of the use of magnetic resonance imaging in Parkinsons disease. Ther Adv Neurol Disord. 2014;7:20620. 10. Modrego PJ, Fayed N, Artal J, et al. Correlation of findings in advanced MRI techniques with global severity scales in patients with Parkinson disease. Acad Radiol. 2011;18:23541. 11. Jiang MF, Shi F, Niu GM, et al. A novel method for evaluating brain function and microstructural changes in Parkinsons disease. Neural Regen Res. 2015;10:202532. 12. Meijer FJ, Goraj B. Brain MRI in Parkinsons disease. Front Biosci (Elite Ed). 2014;6:3609. 13. Massey LA, Micallef C, Paviour DC, et al. Conventional magnetic resonance imaging in confirmed progressive supranuclear palsy and multiple system atrophy. Mov Disord. 2012;27:175462. 14. Quattrone A, Nicoletti G, Messina D, et al. MR imaging index for differentiation of progressive supranuclear palsy from Parkinson disease and the Parkinson variant of multiple system atrophy. Radiology. 2008;246:21421. 15. Paviour DC, Price SL, Jahanshahi M, et al. Regional brain volumes distinguish PSP, MSA-P, and PD: MRI-based clinico-radiological correlations. Mov Disord. 2006;21:98996. 16. Rizzo G, Martinelli P, Manners D, et al. Diffusion-weighted brain imaging study of patients with clinical diagnosis of corticobasal degeneration, progressive supranuclear palsy and Parkinsons disease. Brain. 2008;131(Pt 10):2690700. 17. Hagmann P, Jonasson L, Maeder P, et al. Understanding diffusion MR imaging techniques: from scalar diffusion-weighted imaging to diffusion tensor imaging and beyond. Radiographics. 2006;26 Suppl 1:S20523. 18. Gattellaro G, Minati L, Grisoli M, et al. White matter involvement in idiopathic Parkinson disease: a diffusion tensor imaging study. AJNR Am J Neuroradiol. 2009;30:12226. 19. Le Bihan D. Looking into the functional architecture of the brain with diffusion MRI. Nat Rev Neurosci. 2003;4:46980. 20. Snook L, Plewes C, Beaulieu C. Voxel based versus region of interest analysis in diffusion tensor imaging of neurodevelopment. Neuroimage. 2007;34:24352. 21. Zhan W, Kang GA, Glass GA, et al. Regional alterations of brain microstructure in Parkinsons disease using diffusion tensor imaging. Mov Disord. 2012;27:907. 22. Vaillancourt DE, Spraker MB, Prodoehl J, et al. High-resolution diffusion tensor imaging in the substantia nigra of de novo Parkinson disease. Neurology. 2009;72:137884. 23. Lenfeldt N, Larsson A, Nyberg L, et al. Fractional anisotropy in the substantia nigra in Parkinsons disease: a complex picture. Eur J Neurol. 2015;22:140814. 24. Zhang K, Yu C, Zhang Y, et al. Voxel-based analysis of diffusion tensor indices in the brain in patients with Parkinsons disease. Eur J Radiol. 2011;77:26973. 25. Schwarz ST, Abaei M, Gontu V, et al. Diffusion tensor imaging of nigral degeneration in Parkinsons disease: a region-of-interest and voxel-based study at 3 T and systematic review with meta-analysis. Neuroimage Clin. 2013;3:4818. 26. Tessa C, Giannelli M, Della Nave R, et al. A whole-brain analysis in de novo Parkinson disease. AJNR Am J Neuroradiol. 2008;29:67480. 27. Kendi ATK, Lehericy S, Luciana M, et al. Altered diffusion in the frontal lobe in Parkinson disease. AJNR Am J Neuroradiol. 2008;29:5015. 28. Péran P, Cherubini A, Assogna F, et al. Magnetic resonance imaging markers of Parkinsons disease nigrostriatal signature. Brain. 2010;133:342333. 29. Mormina E, Arrigo A, Calamuneri A, et al. Diffusion tensor imaging parameters changes of cerebellar hemispheres in Parkinsons disease. Neuroradiology. 2015;57:32734. 30. Kamagata K, Motoi Y, Abe O, et al. White matter alteration of the cingulum in Parkinson disease with and without dementia: evaluation by diffusion tensor tract-specific analysis. AJNR Am J Neuroradiol. 2012;33:8905. 31. Matsui H, Nishinaka K, Oda M, et al. Dementia in Parkinsons disease: diffusion tensor imaging. Acta Neurol Scand. 2007;116:17781. 32. Zheng Z, Shemmassian S, Wijekoon C, et al. DTI correlates of distinct cognitive impairments in Parkinsons disease. Hum Brain Mapp. 2014;35:132533. 33. Duncan GW, Firbank MJ, Yarnall AJ, et al. Gray and white matter imaging: a biomarker for cognitive impairment in early Parkinsons disease? Mov Disord. 2016;31:10310. 34. Wiltshire K, Concha L, Gee M, et al. Corpus callosum and cingulum tractography in Parkinsons disease. Can J Neurol Sci. 2010;37:595600. 35. Hattori T, Orimo S, Aoki S, et al. Cognitive status correlates with white matter alteration in Parkinsons disease. Hum Brain Mapp. 2012;33:72739. 36. Carlesimo GA, Piras F, Assogna F, et al. Hippocampal abnormalities and memory deficits in Parkinson disease: a multimodal imaging study. Neurology. 2012;78:193945. 37. Li W, Liu J, Skidmore F, et al. White matter microstructure changes in the thalamus in Parkinson disease with depression: a diffusion tensor MR imaging study. AJNR Am J Neuroradiol. 2010;31:18616. 38. Skorpil M, Söderlund V, Sundin A, et al. MRI diffusion in Parkinsons disease: using the techniques inherent directional information to study the olfactory bulb and substantia nigra. J Parkinsons Dis. 2012;2:17180. 39. Tissingh G, Berendse HW, Bergmans P, et al. Loss of olfaction in de novo and treated Parkinsons disease: possible implications for early diagnosis. Mov Disord. 2001;16:416. 40. Rolheiser TM, Fulton HG, Good KP, et al. Diffusion tensor imaging and olfactory identification testing in early-stage Parkinsons disease. J Neurol. 2011;258:125460. 41. Ibarretxe-Bilbao N, Junque C, Marti MJ, et al. Olfactory impairment in Parkinsons disease and white matter abnormalities in central olfactory areas: a voxel-based diffusion tensor imaging study. Mov Disord. 2010;25:188894. 42. Wang JJ, Lin WY, Lu CS, et al. Parkinson disease: diagnostic utility of diffusion kurtosis imaging. Radiology. 2011;261:2107. 43. Ito M, Watanabe H, Kawai Y, et al. Usefulness of combined fractional anisotropy and apparent diffusion coefficient values for detection of involvement in multiple system atrophy. J Neurol Neurosurg Psychiatry. 2007;78:7228. 44. Köllensperger M, Seppi K, Liener C, et al. Diffusion weighted imaging best discriminates PD from MSA-P: a comparison with tilt table testing and heart MIBG scintigraphy. Mov Disord. 2007;22:17716. 45. Pellecchia MT, Barone P, Mollica C, et al. Diffusion-weighted imaging in multiple system atrophy: a comparison between clinical subtypes. Mov Disord. 2009;24:68996. 46. Seppi K, Schocke MFH, Prennschuetz-Schuetzenau K, et al. Topography of putaminal degeneration in multiple system atrophy: a diffusion magnetic resonance study. Mov Disord. 2006;21:84752. 47. Tsukamoto K, Matsusue E, Kanasaki Y, et al. Significance of apparent diffusion coefficient measurement for the differential diagnosis of multiple system atrophy, progressive supranuclear palsy, and Parkinsons disease: evaluation by 3.0-T MR imaging. Neuroradiology. 2012;54:94755. 48. Barbagallo G, Sierra-Peña M, Nemmi F, et al. Multimodal MRI assessment of nigro-striatal pathway in multiple system atrophy and Parkinson disease. Mov Disord. 2016;31:32534. 49. Nicoletti G, Tonon C, Lodi R, et al. Apparent diffusion coefficient of the superior cerebellar peduncle differentiates progressive supranuclear palsy from Parkinsons disease. Mov Disord. 2008;23:23706. 50. Paviour DC, Thornton JS, Lees AJ, et al. Diffusion-weighted magnetic resonance imaging differentiates Parkinsonian variant of multiple-system atrophy from progressive supranuclear palsy. Mov Disord. 2007;22:6874. 51. Yang H, Wang X, Liao W, et al. Application of diffusion tensor imaging in multiple system atrophy: the involvement of pontine transverse and longitudinal fibers. Int J Neurosci. 2015;125:1824. 52. Blain CRV, Barker GJ, Jarosz JM, et al. Measuring brain stem and cerebellar damage in parkinsonian syndromes using diffusion tensor MRI. Neurology. 2006;67:2199205. 53. Nair SR, Tan LK, Mohd Ramli N, et al. A decision tree for differentiating multiple system atrophy from Parkinsons disease using 3-T MR imaging. Eur Radiol. 2013;23:145966. 54. Focke NK, Helms G, Pantel PM, et al. Differentiation of typical and atypical Parkinson syndromes by quantitative MR imaging. AJNR Am J Neuroradiol. 2011;32:208792. 55. Boelmans K, Kaufmann J, Bodammer N, et al. Involvement of motor pathways in corticobasal syndrome detected by diffusion tensor tractography. Mov Disord. 2009;24:16875. 56. Erbetta A, Mandelli ML, Savoiardo M, et al. Diffusion tensor imaging shows different topographic involvement of the thalamus in progressive supranuclear palsy and corticobasal degeneration. AJNR Am J Neuroradiol. 2009;30:14827. 57. Berardelli A, Wenning GK, Antonini A, et al. EFNS/MDS-ES/ENS [corrected] recommendations for the diagnosis of Parkinsons disease. Eur J Neurol. 2013;20:1634. 1. Membro Titular do Colégio Brasileiro de Radiologia e Diagnóstico por Imagem (CBR), Mestrando do Programa de Pós-Graduação em Ciências Médicas da Faculdade de Ciências Médicas da Universidade do Estado do Rio de Janeiro (PGCM-FCM-UERJ), Médico Radiologista do Hospital Universitário Pedro Ernesto (HUPE) e da Clínica Alta Excelência Diagnóstica DASA, Rio de Janeiro, RJ, Brasil 2. Doutor, Membro Titular da Academia Brasileira de Neurologia (ABN), Professor Associado, Coordenador do Setor de Distúrbios do Movimento do Serviço de Neurologia do Hospital Universitário Pedro Ernesto (HUPE), Rio de Janeiro, RJ, Brasil Endereço para correspondência: Dr. Romulo Varela de Oliveira Hospital Universitário Pedro Ernesto Serviço de Imagem Boulevard 28 de Setembro, 77, Vila Isabel Rio de Janeiro, RJ, Brasil, 20551-030 E-mail: romulovarella@hotmail.com Recebido para publicação em 23/4/2016. Aceito, após revisão, em 15/7/2016. Trabalho realizado no Setor de Distúrbios do Movimento do Serviço de Neurologia do Hospital Universitário Pedro Ernesto da Universidade do Estado do Rio de Janeiro (HUPE-UERJ), Rio de Janeiro, RJ, Brasil. Apoio: Fundação de Amparo à Pesquisa do Estado do Rio de Janeiro (Faperj). |
|
Av. Paulista, 37 - 7° andar - Conj. 71 - CEP 01311-902 - São Paulo - SP - Brazil - Phone: (11) 3372-4544 - Fax: (11) 3372-4554