Radiologia Brasileira - Publicação Científica Oficial do Colégio Brasileiro de Radiologia
AMB - Associação Médica Brasileira CNA - Comissão Nacional de Acreditação
 Vol. 50 nº 1 - Jan. / Fev. of 2017
Vol. 50 nº 1 - Jan. / Fev. of 2017
|
ARTIGO ORIGINAL
|
|
|
|
|
Autho(rs): Camila Silva Boaventura1; Daniel Padilha Rodrigues2; Olimpio Antonio Cornehl Silva2; Fabrício Henrique Beltrani2; Rayssa Araruna Bezerra de Melo2; Almir Galvão Vieira Bitencourt3; Gustavo Gomes Mendes1; Rubens Chojniak4 |
|
|
Descritores: Ressonância magnética; Pelve feminina; Oncologia. |
|
|
Resumo: INTRODUÇÃO
A ressonância magnética (RM) é um método de imagem em crescente uso na prática médica. Este método permite a aquisição de imagens multiplanares, com alta resolução, sem exposição à radiação, e oferece a opção de uso do contraste paramagnético (gadolínio). Em oncologia, a RM pode fornecer informações, do ponto de vista morfológico, como tamanho, contornos, quantidade de lesões, presença de edema e necrose, relação com estruturas adjacentes, além de alterações fisiológicas e do metabolismo celular, possibilitando uma avaliação mais completa em termos de distribuição e atividade da doença. Por este motivo, a RM tem sido cada vez mais indicada para manejo de pacientes oncológicos em nosso meio(111). A RM aplicada à ginecologia oferece informações adicionais da anatomia da pelve feminina em relação a outras modalidades de imagem, como a ultrassonografia (US) e a tomografia computadorizada (TC). Por este motivo, a RM é o método de escolha no diagnóstico, estadiamento, avaliação de resposta e detecção de recidiva após tratamento de neoplasias ginecológicas. Indicações não oncológicas da RM de pelve feminina incluem exame de US pélvica inconclusivo, avaliação de complicações pós-operatórias, dor pélvica, malformações uterovaginais, defeito do assoalho pélvico, entre outras(1217). Estas indicações foram reunidas pelo American College of Radiology (ACR) como um guia educacional e orientador de decisões clínicas na prática médica(18). Entretanto, não existem na literatura levantamentos nacionais sobre as principais indicações de RM de pelve feminina no nosso meio, sendo fundamental descrever a experiência de um centro de referência oncológico nacional no uso da RM da pelve no manejo das pacientes com tumores ginecológicos, a fim de desenvolver projetos de pesquisa futuros e elaborar fluxogramas e protocolos de estudo mais focados para as indicações específicas. O objetivo deste trabalho é comparar as indicações de RM da pelve feminina num centro de referência oncológico com os critérios propostos pelo ACR. MATERIAIS E MÉTODOS Após aprovação do Comitê de Ética em Pesquisa da instituição, foi realizado estudo retrospectivo, unicêntrico, descritivo, mediante revisão de prontuários e laudos de exames de imagem. O departamento de imagem da instituição realiza cerca de 1400 exames por mês, dos quais, aproximadamente, 10% são de RM de pelve feminina. Dessa maneira, foram avaliadas pacientes que realizaram RM da pelve, no período de janeiro de 2013 a junho de 2014, num centro de referência oncológico, sendo excluídas as pacientes que não apresentavam a indicação do exame descrita no pedido médico e que não tivessem prontuário eletrônico disponível na instituição. Para todas as pacientes incluídas foi preenchido um questionário eletrônico contendo dados demográficos (idade e gênero), protocolo do exame (uso de contraste venoso ou endovaginal), informações clínicas e indicação detalhada do exame. Foram classificados como indicações oncológicas os exames de pacientes que já tivessem diagnóstico confirmado ou importante suspeita clínica de neoplasia maligna. Foram classificados como indicação não oncológica os exames de pacientes que não tivessem diagnóstico prévio e apresentassem baixa suspeita clínica para tumor maligno. Nos casos com indicação oncológica, foram avaliados o local do tumor primário e o motivo do exame (diagnóstico, estadiamento, avaliação de resposta e seguimento pós-terapêutico). As indicações do exame foram ainda classificadas, com base nos critérios do ACR(18), nos seguintes grupos: detecção e estadiamento de neoplasias ginecológicas; avaliação da dor ou massa pélvica; identificação de anomalias congênitas; determinação do número, localização e tipo de miomas; detecção de defeitos do assoalho pélvico; detecção e estadiamento de outros tumores pélvicos não ginecológicos; avaliação de recorrência de tumores pélvicos; avaliação de complicações pós-cirúrgicas; determinação da anatomia e patência arterial ou venosa; identificação e estadiamento de sarcomas de partes moles; identificação da fonte da dor abdominal inferior em mulheres grávidas; avaliação de anomalias fetais ou placentárias; identificação de doença inflamatória intestinal e suas complicações; planejamento e orientações para cirurgias minimamente invasivas e braquiterapia. As informações coletadas pelo questionário eletrônico foram exportadas para um banco de dados em planilha utilizando o software Microsoft Excel. Para o processamento dos dados foi utilizado o software SPSS Statistics Package, versão 20.0 (IBM Corporation; Armonk, NY, EUA). Foram utilizados os parâmetros da estatística descritiva adotandose as medidas usuais de tendência central e de dispersão para variáveis numéricas, e cálculos de frequências simples e relativas para variáveis categóricas. RESULTADOS Foram incluídos 1060 exames de RM da pelve feminina no período avaliado. A idade média das pacientes foi 52,6 ± 14,8 anos, variando de 8 a 90 anos. A maioria das pacientes (n = 693; 65,4%) encontrava-se na perimenopausa ou na pósmenopausa. História de câncer prévio foi descrita em 678 pacientes (63,9%), sendo 313 (29,5%) ginecológicos e 365 (34,4%) não ginecológicos. As especialidades mais comuns dos médicos solicitantes foram ginecologia e obstetrícia (n = 418; 39,4%), oncologia clínica (n = 313; 29,5%), urologia (n = 58; 5,5%), cirurgia abdominal (n = 57; 5,4%) e cirurgia pélvica (n = 18; 1,7%). Os demais 196 exames (18,6%) foram solicitados por médicos de outras especialidades. A maioria das pacientes (n = 594; 56,0%) referiu serem assintomáticas no momento do exame. Entre as pacientes com queixa clínica (n = 466; 44%), os sintomas mais relatados foram dor pélvica (n = 122; 11,5%) e sangramento (n = 104; 9,8%). Ultrassom pélvico anterior à RM foi feito em 425 pacientes (40,1%), com alteração em 368 (34,7%), sendo lesão anexial o achado mais frequente (n = 153; 40,8%). Contraste venoso foi utilizado em quase todos os exames (92,8%), ao passo que contraste endovaginal foi utilizado em apenas 4,4%. A maioria das pacientes (n = 813; 76,7%) teve indicação adequada para o exame, segundo os critérios do ACR. As principais indicações foram: avaliação da recorrência tumoral após ressecção (n = 275; 25,9%) (Figura 1), detecção e estadiamento de neoplasias ginecológicas (n = 247; 23,3%) (Figura 2) e avaliação de dor ou massa pélvica (n = 181; 17,1%) (Figura 3). A Tabela 1 descreve a frequência de todas as indicações segundo os critérios do ACR. 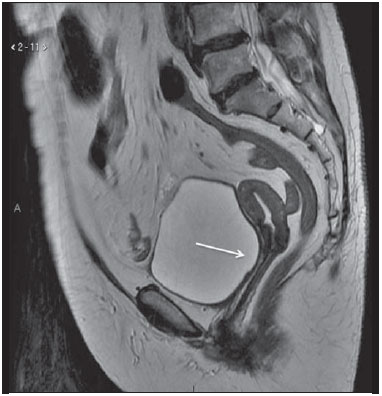 Figura 1. Imagem de RM solicitada para avaliação de recorrência de tumores pélvicos de paciente com câncer de colo uterino após conização. Corte sagital ponderado em T2 mostra útero em anteversoflexão, mediano, com sinais de manipulação cirúrgica no colo, com redução difusa da intensidade de sinal em T2. 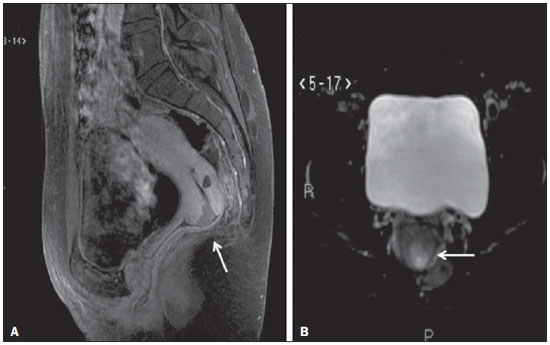 Figura 2. Imagem de RM solicitada para detecção/estadiamento de neoplasia ginecológica (colo uterino). A: Corte sagital ponderado em T1 pós-contraste identifica lesão infiltrativa irregular restrita ao colo. B: Difusão axial revela restrição à difusão. 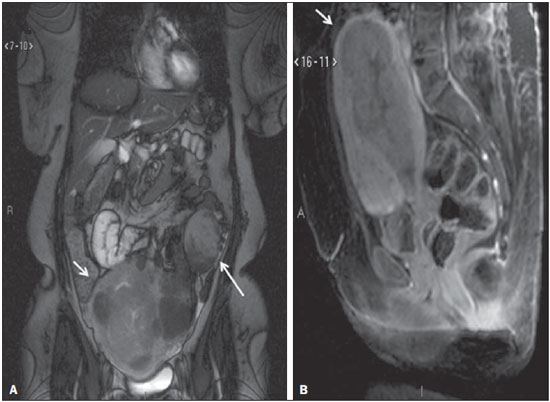 Figura 3. Imagem de RM solicitada para diagnóstico de lesão anexial. Cortes coronal T2 (A) e sagital T1 (B) pós-contraste demonstram lesão infiltrativa heterogênea ocupando a cavidade endometrial, com invasão de mais de 50% da espessura miometrial (setas menores) e lesão sólido-cística no ovário esquerdo (seta maior), compatível com adenocarcinoma de endométrio com metástase para ovário. 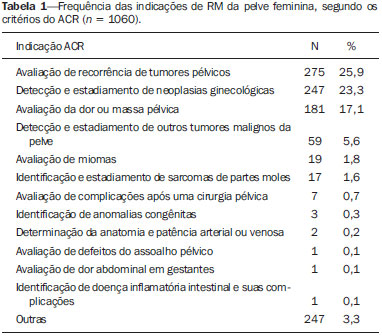 As indicações dos exames de RM de pelve foram ainda classificadas em oncológicas (763; 72,0%) e não oncológicas (297; 28,0%). Das indicações não oncológicas, as mais comuns foram avaliação de anexos (n = 89; 29,2%), leiomiomas (n = 70; 23,0%) e adenomiose ou endometriose (n = 46; 15,1%). Das indicações oncológicas, os tumores primários mais comuns foram câncer de ovário (n = 145; 19,7%), câncer de colo uterino (n = 110; 15,0%) e câncer de endométrio (n = 74; 10,1%). Ainda entre as indicações oncológicas, o exame foi realizado para seguimento/avaliação de recidiva pós-tratamento em 421 pacientes (55,2%), diagnóstico em 176 (23,1%), estadiamento em 94 (12,3%), avaliação de resposta em 46 (6,0%) e outros em 26 (3,4%). A Tabela 2 descreve as indicações dos exames nas pacientes com os tumores primários mais comuns avaliados na nossa amostra. 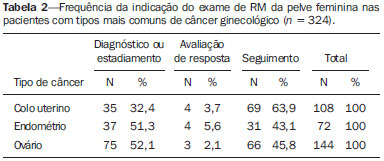 DISCUSSÃO Os resultados do presente estudo demonstraram que a maioria dos exames de RM da pelve feminina apresentou indicação adequada segundo os critérios do ACR. As principais indicações na nossa amostra de um centro de referência oncológico foram avaliação de recidiva tumoral após tratamento, seguida por diagnóstico e estadiamento de tumores ginecológicos. A RM é amplamente aceita como a técnica de imagem confiável para diagnóstico, estadiamento e acompanhamento pós-terapêutico de pacientes com neoplasias ginecológicas. Este método tem papel estratégico na avaliação inicial e planejamento terapêutico, sendo mais eficaz que outros exames de imagem, principalmente na avaliação da invasão de estruturas adjacentes e envolvimento linfonodal(1923). A RM permite, além da avaliação morfológica, com elevada resolução de contraste para avaliação de tecidos moles, acrescentar informações funcionais que têm associação com fatores histológicos e prognósticos. A avaliação funcional já faz parte do protocolo padrão para RM da pelve feminina, sendo os métodos mais usados a avaliação dinâmica pós-contraste e a difusão. Estas técnicas contribuem para melhor caracterização das lesões, estadiamento mais acurado, principalmente na avaliação de pequenos implantes peritoneais e lesões extrauterinas, avaliação de resposta e diferenciação entre alterações pós-terapêuticas e recidiva tumoral(24,25). Apesar de a avaliação de recidiva tumoral após tratamento ter sido a indicação mais frequente no presente trabalho, vale destacar que não há evidências que justifiquem a utilização da RM ou outros métodos de imagem de rotina para seguimento pós-terapêutico. Em geral, os exames de imagem devem ser reservados para pacientes com alterações no exame físico, níveis de CA-125 aumentados ou sintomáticos(26). No entanto, é comum observarmos a indicação rotineira desses exames na prática clínica. Num levantamento feito com médicos ginecologistas oncológicos do Reino Unido, a RM foi relatada como método utilizado para seguimento por 43% dos entrevistados para pacientes com câncer de colo uterino e por 14% dos entrevistados para pacientes com câncer de ovário(27). A RM também é indicada com frequência para avaliação de recidiva de outros tumores pélvicos não ginecológicos, principalmente em pacientes com câncer colorretal(28). Das indicações consideradas como não oncológicas, a mais comum na nossa amostra foi a avaliação de lesões anexiais. Apesar de a US ser o método de escolha nesses casos, a RM pode fornecer informações adicionais nos casos em que os achados ecográficos forem inconclusivos. A RM permite uma melhor caracterização dos tecidos moles das lesões anexiais, demonstrando acurácia de 9193% para diferenciar lesões benignas de malignas(2931). Outras indicações não oncológicas comuns incluem a avaliação de pacientes com leiomiomas ou adenomiose/endometriose. A RM é o método de imagem mais acurado para identificação e avaliação de leiomiomas, fornecendo informações sobre a localização, vascularização e presença de degenerações, que auxiliam no planejamento terapêutico(32). Na pesquisa de adenomiose, a RM apresenta acurácia diagnóstica de 85%(33,34). Para pacientes com suspeita de endometriose, a RM auxilia na avaliação da extensão da doença, principalmente na detecção de implantes profundos, de difícil caracterização nos outros métodos(35,36). Os resultados deste trabalho têm impacto direto na prática clínica. O conhecimento das principais indicações do exame de RM da pelve permite ao radiologista realizar protocolos de exame adequados para cada paciente e desenvolver habilidades para fornecer, no laudo, as informações necessárias para o manejo adequado de cada caso. Por exemplo, de acordo com os achados deste trabalho, é fundamental ao radiologista que analisa este tipo de exame ter conhecimento sobre o estadiamento atual, bem como os padrões de recidiva dos tumores ginecológicos. No entanto, estes achados devem ser considerados no contexto de algumas limitações. Trata-se de um estudo retrospectivo, baseado na revisão de anotações dos prontuários eletrônicos e dos pedidos médicos, cujas principais limitações se devem ao registro incompleto de dados. Além disso, os resultados apresentados representam a rotina de um centro de referência oncológico, de forma que não podem ser generalizados para outros serviços com populações diferentes. Em conclusão, a maioria dos exames avaliados apresentou indicação adequada segundo os critérios do ACR. As principais indicações foram a pesquisa de recidiva local após tratamento cirúrgico de neoplasias pélvicas e o diagnóstico/estadiamento de tumores ginecológicos, compatíveis com a rotina num centro oncológico. Estudos futuros poderão avaliar a relação entre a indicação do exame e seus resultados para cada doença específica, contribuindo para uma melhor racionalização da utilização deste método em nosso meio. REFERÊNCIAS 1. Bittencourt LK, Hausmann D, Sabaneeff N, et al. Multiparametric magnetic resonance imaging of the prostate: current concepts. Radiol Bras. 2014;47:292300. 2. Guimaraes MD, Schuch A, Hochhegger B, et al. Functional magnetic resonance imaging in oncology: state of the art. Radiol Bras. 2014;47:10111. 3. Testa ML, Chojniak R, Sene LS, et al. Diffusion-weighted magnetic resonance imaging: biomarker for treatment response in oncology. Radiol Bras. 2013;46:17880. 4. Marques EF, Medeiros MLL, Souza JA, et al. Indications for breast magnetic resonance imaging in an oncology reference center. Radiol Bras. 2011;44:3636. 5. Hochhegger B, Souza VVS, Marchiori E, et al. Chest magnetic resonance imaging: a protocol suggestion. Radiol Bras. 2015;48:37380. 6. Bormann RL, Rocha EL, Kierzenbaum ML, et al. The role of gadoxetic acid as a paramagnetic contrast medium in the characterization and detection of focal liver lesions: a review. Radiol Bras. 2015;48:4351. 7. Ribeiro BNF, Salata TM, Antunes LO, et al. Desmoplastic fibroma with perineural spread: conventional and diffusion-weighted magnetic resonance imaging findings. Radiol Bras. 2015;48:2667. 8. Teixeira SR, Elias Junior J, Nogueira-Barbosa MH, et al. Wholebody magnetic resonance imaging in children: state of the art. Radiol Bras. 2015;48:11120. 9. Guimaraes MD, Hochhegger B, Koenigkam-Santos M, et al. Magnetic resonance imaging of the chest in the evaluation of cancer patients: state of the art. Radiol Bras. 2015;48:3342. 10. Almeida JRM, Gomes AB, Barros TP, et al. Predictive performance of BI-RADS magnetic resonance imaging descriptors in the context of suspicious (category 4) findings. Radiol Bras. 2016;49:13743. 11. Manikkavasakar S, Ramachandram A, Ramalho M, et al. Malignant uterine disease with concurrent miometrial contraction at MRI: a possible source of overstaging. Radiol Bras. 2016;49:3423. 12. Bhattacharjya T, Moore NR. MRI in gynaecology. Rev Gynaecol Pract. 2005;5:17281. 13. Balan P. Ultrasonography, computed tomography and magnetic resonance imaging in the assessment of pelvic pathology. Eur J Radiol. 2006;58:14755. 14. Bhosale P, Iyer R. Diagnostic imaging in gynecologic malignancy. Minerva Ginecol. 2008;60:14354. 15. Lima LLA, Parente RCM, Maestá I, et al. Clinical and radiological correlations in patients with gestational trophoblastic disease. Radiol Bras. 2016;49:24150. 16. Rondina RG, Volpato R, Guerra LFA, et al. Differential diagnosis of anterior sacral meningocele during the evaluation of post-hysterectomy pelvic collections. Radiol Bras. 2016;49:2034. 17. Ferreira DM, Bezerra ROF, Ortega CD, et al. Magnetic resonance imaging of the vagina: an overview for radiologists with emphasis on clinical decision making. Radiol Bras. 2015;48:24959. 18. American College of Radiology. ACRSARSPR practice parameter for the performance of magnetic resonance of imaging (MRI) of the soft-tissue components of the pelvis. Reston, VA; American College of Radiology; 2015. 19. Brocker KA, Alt CD, Eichbaum M, et al. Imaging of female pelvic malignancies regarding MRI, CT, and PET/CT: part 1. Strahlenther Onkol. 2011;187:6118. 20. Frei KA, Kinkel K, Bonél HM, et al. Prediction of deep myometrial invasion in patients with endometrial cancer: clinical utility of contrast-enhanced MR imaginga meta-analysis and Bayesian analysis. Radiology. 2000;216:4449. 21. Funt SA, Hricak H. Ovarian malignancies. Top Magn Reson Imaging. 2003;14:32937. 22. Yu KK, Hricak H, Subak LL, et al. Preoperative staging of cervical carcinoma: phased array coil fast spin-echo versus body coil spinecho T2-weighted MR imaging. AJR Am J Roentgenol. 1998;171:70711. 23. Sala E, Wakely S, Senior E, et al. MRI of malignant neoplasms of the uterine corpus and cervix. AJR Am J Roentgenol. 2007;188:157787. 24. Koyama T, Togashi K. Functional MR imaging of the female pelvis. J Magn Reson Imaging. 2007;25:110112. 25. Sala E, Rockall A, Rangarajan D, et al. The role of dynamic contrast-enhanced and diffusion weighted magnetic resonance imaging in the female pelvis. Eur J Radiol. 2010;76:36785. 26. Salani R, Backes FJ, Fung MFK, et al. Posttreatment surveillance and diagnosis of recurrence in women with gynecologic malignancies: Society of Gynecologic Oncologists recommendations. Am J Obstet Gynecol. 2011;204:46678. 27. Leeson S, Stuart N, Sylvestre Y, et al. Gynaecological cancer follow-up: national survey of current practice in the UK. BMJ Open. 2013;3(7). 28. Colosio A, Fornès P, Soyer P, et al. Local colorectal cancer recurrence: pelvic MRI evaluation. Abdom Imaging. 2013;38:7281. 29. Saini A, Dina R, McIndoe GA, et al. Characterization of adnexal masses with MRI. AJR Am J Roentgenol. 2005;184:10049. 30. Anthoulakis C, Nikoloudis N. Pelvic MRI as the "gold standard" in the subsequent evaluation of ultrasound-indeterminate adnexal lesions: a systematic review. Gynecol Oncol. 2014;132:6618. 31. Iyer VR, Lee SI. MRI, CT, and PET/CT for ovarian cancer detection and adnexal lesion characterization. AJR Am J Roentgenol. 2010;194:31121. 32. Deshmukh SP, Gonsalves CF, Guglielmo FF, et al. Role of MR imaging of uterine leiomyomas before and after embolization. Radiographics. 2012;32:E25181. 33. Takeuchi M, Matsuzaki K. Adenomyosis: usual and unusual imaging manifestations, pitfalls, and problem-solving MR imaging techniques. Radiographics. 2013;31:99115. 34. Novellas S, Chassang M, Delotte J, et al. MRI characteristics of the uterine junctional zone: from normal to the diagnosis of adenomyosis. AJR Am J Roentgenol. 2011;196:120613. 35. Bianek-Bodzak A, Szurowska E, Sawicki S, et al. The importance and perspective of magnetic resonance imaging in the evaluation of endometriosis. Biomed Res Int. 2013;2013:436589. 36. Coutinho A Jr, Bittencourt LK, Pires CE, et al. MR imaging in deep pelvic endometriosis: a pictorial essay. Radiographics. 2011;31:54967. 1. Médicos Titulares do Departamento de Imagem do A.C.Camargo Cancer Center, São Paulo, SP, Brasil 2. Médicos Residentes do Departamento de Imagem do A.C.Camargo Cancer Center, São Paulo, SP, Brasil 3. Doutor, Médico Titular do Departamento de Imagem do A.C.Camargo Cancer Center, São Paulo, SP, Brasil 4. Doutor, Médico Titular e Diretor do Departamento de Imagem do A.C.Camargo Cancer Center, São Paulo, SP, Brasil Endereço para correspondência: Dra. Camila Silva Boaventura A.C.Camargo Cancer Center Departamento de Imagem Rua Professor Antônio Prudente, 211, Liberdade São Paulo, SP, Brasil, 01509-010 E-mail: boaventurac@gmail.com Recebido para publicação em 22/6/2015. Aceito, após revisão, em 6/1/2016. Trabalho realizado no Departamento de Imagem do A.C.Camargo Cancer Center, São Paulo, SP, Brasil. |
|
Av. Paulista, 37 - 7° andar - Conj. 71 - CEP 01311-902 - São Paulo - SP - Brazil - Phone: (11) 3372-4544 - Fax: (11) 3372-4554