Radiologia Brasileira - Publicação Científica Oficial do Colégio Brasileiro de Radiologia
AMB - Associação Médica Brasileira CNA - Comissão Nacional de Acreditação
 Vol. 49 nº 4 - Jul. / Ago. of 2016
Vol. 49 nº 4 - Jul. / Ago. of 2016
|
ENSAIO ICONOGRÁFICO
|
|
|
|
|
Autho(rs): Leandro Cardarelli-Leite1; Fernanda Garozzo Velloni1; Priscila Silveira Salvadori1; Marcelo Delboni Lemos1; Giuseppe D'Ippolito2 |
|
|
Descritores: Trato gastrintestinal; Trombose venosa; Fístula arteriovenosa; Hemangioma. |
|
|
Resumo: INTRODUÇÃO
A avaliação das doenças abdominais por métodos de imagem tem sido ressaltada em publicações recentes na literatura radiológica nacional(110). As síndromes vasculares abdominais, embora raras, são relevantes por representarem desafio diagnóstico para o médico assistente em muitos casos. Possuem apresentações clínicas variadas e causas distintas. Entretanto, seus achados de imagem são característicos, sendo importante ao radiologista reconhecê-los(11). As síndromes vasculares abdominais podem ser divididas em dois grandes grupos, em função da sua origem: congênita ou compressiva(12). As síndromes congênitas englobam os diversos tipos de malformações vasculares, de alto ou baixo fluxo, que podem resultar em complicações hemorrágicas. Já as síndromes compressivas decorrem da compressão vascular por estruturas anatômicas adjacentes ou de vísceras ocas sendo comprimidas por vasos. Resultam em alterações hemodinâmicas importantes, como isquemias e tromboses, principalmente em pacientes jovens e saudáveis(12,13). SÍNDROMES VASCULARES CONGÊNITAS É importante que o radiologista identifique os achados de imagem como parte de uma mesma síndrome, elucidando dúvidas diagnósticas e contribuindo para a conduta terapêutica. O principal sintoma é o sangramento oculto ou exteriorizado com consequente anemia e consumo de fatores de coagulação nos casos mais graves(12). São classificadas em "baixo fluxo" ou "alto fluxo", contribuindo para essa diferenciação, além do exame físico, a ultrassonografia Doppler, a ressonância magnética (RM) e a arteriografia(12). A classificação do fluxo permite propedêutica diagnóstica mais precisa e contribui para definir a terapêutica mais adequada(12,14). Baixo fluxo As síndromes vasculares congênitas de baixo fluxo têm origem predominantemente na malformação do sistema venoso e apresentam uma característica de imagem em comum que consiste na presença de múltiplos flebólitos. Entre essas de baixo fluxo, descreveremos a síndrome de blue rubber bleb nevus e a síndrome de Klippel-Trenaunay. Síndrome de blue rubber bleb nevus Caracteriza-se por malformações vasculares que acometem principalmente a pele e o sistema gastrintestinal. Na pele, as lesões típicas são bolhas azuis escuras, de consistência elástica, medindo até 5,0 cm(11). Nos exames radiológicos baritados do trato gastrintestinal mostram-se como falhas de enchimento polipoides. A tomografia computadorizada (TC) demonstra múltiplos flebólitos, representando hemangiomas cavernosos, sendo os mais comuns os dos cólons, reto e fígado (Figura 1). Na RM, as malformações venosas são bem definidas, com isossinal em T1, hipersinal em T2 e realce homogêneo e progressivo ao meio de contraste paramagnético intravenoso, inferindo natureza vascular de baixo fluxo (Figura 2)(11). 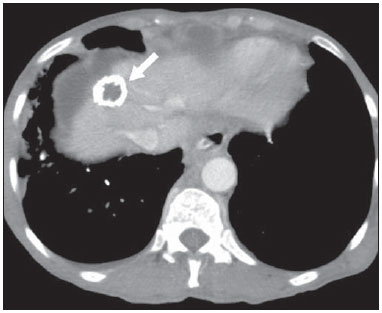 Figura 1. Síndrome de blue rubber bleb nevus. TC axial. Nódulo hepático calcificado (seta), provável hemangioma. 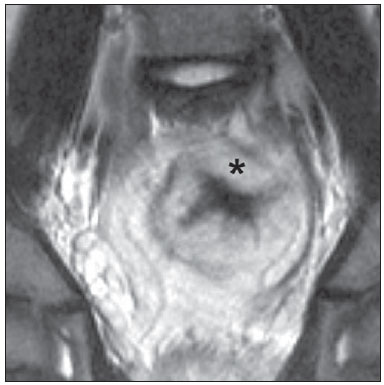 Figura 2. Síndrome de blue rubber bleb nevus. RM sagital. Espessamento circunferencial do reto (asterisco) com alto sinal em T2. Síndrome de Klippel-Trenaunay Para que seu diagnóstico seja feito, são necessárias pelo menos duas das seguintes características: a) megavarizes na região lateral de um membro inferior; b) hipertrofia óssea e de partes moles do membro inferior acometido; c) manchas "vinho do Porto" nesse mesmo membro (Figura 3)(11). No trato gastrintestinal acomete principalmente o cólon distal e o reto, podendo estender-se às estruturas geniturinárias da pelve. Os principais achados de imagem incluem a presença de flebólitos, varizes com realce nas fases tardias após o uso intravenoso do meio de contraste e aumento de partes moles do membro inferior (Figura 4)(11). Nos diagnósticos diferenciais há outras doenças que cursam com gigantismo de membros e anomalias vasculares, como as síndromes de Proteus, Parkes-Weber, Bannayan-Riley-Ruvalcaba e Maffucci, mas somente a síndrome de Klippel-Trenaunay envolve malformações venosas que se apresentam com manchas "vinho do Porto"(15). 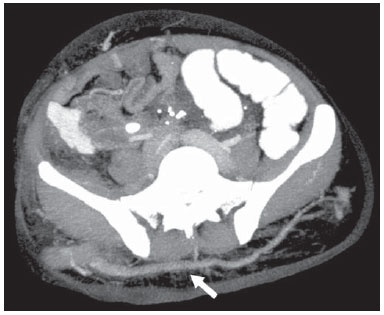 Figura 3. Síndrome de Klippel-Trenaunay. TC axial, reconstrução MIP. Circulação colateral glútea de grosso calibre (seta). 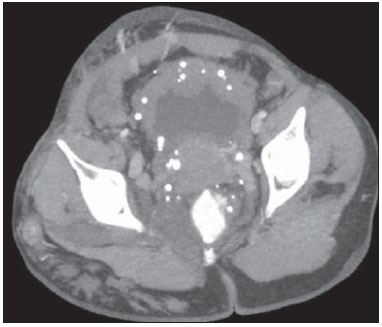 Figura 4. Síndrome de Klippel-Trenaunay. TC axial, reconstrução MIP. Múltiplos flebólitos distribuídos pelas paredes da bexiga e do reto, que se apresentam espessadas, inferindo a presença de hemangiomas cavernosos. Alto fluxo Estas síndromes têm origem predominantemente arterial e o principal exemplo é a telangiectasia hereditária hemorrágica, também conhecida como síndrome de Rendu-Osler-Weber(16). Seus critérios diagnósticos envolvem episódios de epistaxe recorrente, múltiplas dilatações vasculares no lábio, palato, mãos ou nariz, malformações arteriovenosas ou fístulas em alguns órgãos como pulmão, fígado, cérebro e medula óssea. As telangiectasias envolvem predominantemente a mucosa gastroduodenal e geralmente são pequenas, sendo de avaliação limitada pelos métodos radiológicos(16). Telangiectasia hereditária hemorrágica (Rendu-Osler-Weber) Nesta doença, o envolvimento hepático constitui o principal achado nos exames de imagem, presente em até 30% dos pacientes. Apresenta-se como grandes massas vasculares decorrentes de shunts arteriovenosos, arterioportais ou portovenosos. Esses shunts podem determinar complicações clínicas importantes como hipertensão portal, ascite, encefalopatia hepática, insuficiência cardíaca e necrose das vias biliares (Figura 5)(16,17). Outros achados incluem o aumento do calibre da artéria hepática (> 1,0 cm) e a presença de telangiectasias, que são caracterizadas por pequenos nódulos subcapsulares, hipervasculares, menores que 1,0 cm (Figura 6). Cabe ressaltar que a prevalência de hiperplasia nodular focal é 100 vezes maior nesses pacientes do que na população geral, informação importante na tentativa de inibir biópsias hepáticas desnecessárias(16,17). 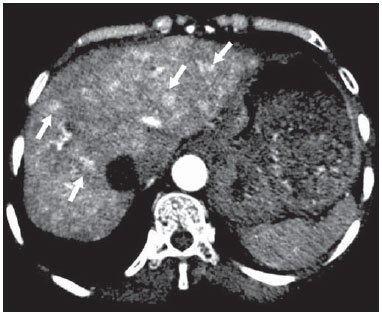 Figura 5. Síndrome de Rendu-Osler-Weber. TC axial, fase arterial, janela óssea para melhor visualização de múltiplos pequenos distúrbios perfusionais hipervasculares (setas), decorrentes de shunts intra-hepáticos. 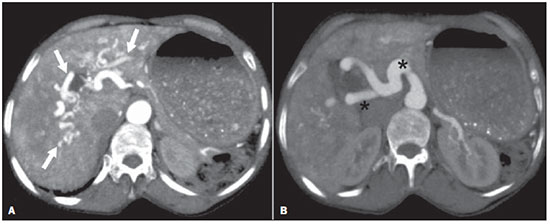 Figura 6. Síndrome de Rendu-Osler-Weber. TC axial com reconstruções MIP. A: Ectasia e tortuosidade arterial intra-hepática caracterizando malformações arteriais (setas). B: Acentuado aumento do calibre da toda a artéria hepática e seus principais ramos (asteriscos). SÍNDROMES VASCULARES COMPRESSIVAS De maneira geral, ocorrem quando as estruturas vasculares abdominopélvicas comprimem ou são comprimidas por outras estruturas anatômicas adjacentes. Os achados de compressão do tronco celíaco, veia ilíaca esquerda e veia renal são comuns na prática diária do radiologista, sendo indispensável uma estreita correlação clínica para que estes sinais radiológicos sejam valorizados(13). Manifestam-se por sintomas inespecíficos, como dor epigástrica ou nos flancos, náusea, êmese, perda de peso e hematúria(13), a depender da estrutura acometida. Dentre estas, destacam-se: a) síndrome do "quebra-nozes"; b) síndrome do ligamento arqueado diafragmático; c) síndrome de Cockett ou síndrome de May-Thurner; e d) síndrome da artéria mesentérica superior. Síndrome do "quebra-nozes" Trata-se da compressão da veia renal esquerda, mais comumente entre a aorta e a artéria mesentérica superior, o que impede a drenagem de seu fluxo para a veia cava inferior, resultando em congestão ou trombose venosa. Também pode ocorrer em casos em que a veia renal tenha trajeto retroaórtico, sendo comprimida entre a aorta e corpo vertebral(13). Afeta mais comumente jovens e adultos de meia-idade, com leve predominância nas mulheres. Os sintomas são decorrentes do aumento da pressão na veia renal esquerda e incluem hematúria micro ou macroscópica, normocítica, dor no flanco esquerdo, proteinúria, trombose da veia renal e varizes pélvicas(18). O exame de imagem inicial é a ultrassonografia, em que se observa estenose da veia renal esquerda no local do seu cruzamento com a artéria mesentérica superior, com dilatação a montante, em uma proporção de pelo menos 3:1 (Figura 7). Com o uso do Doppler espectral é possível medir a velocidade de pico pós-estenótica, que normalmente se encontra acima de 100 cm/s(18). A TC e a RM podem demonstrar colaterais no hilo renal, opacificação precoce da veia gonadal esquerda (inferindo refluxo) e redução do ângulo aortomesentérico (< 10 graus) (Figura 8)(13). 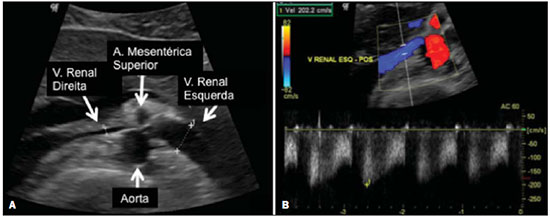 Figura 7. Síndrome de "quebra-nozes". A: Ultrassonografia modo B. Estenose da artéria renal esquerda entre a artéria mesentérica superior e a aorta, com ectasia pré-estenótica. B: Ultrassonografia Doppler. Acentuado aumento da velocidade na veia renal esquerda imediatamente após a estenose. 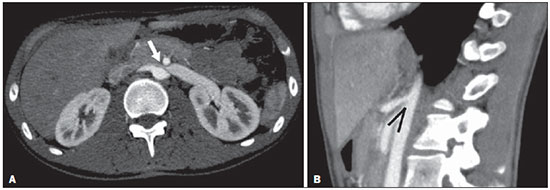 Figura 8. Síndrome de "quebra-nozes". TC axial e sagital. A: TC axial identificando estenose da artéria renal esquerda, entre a artéria mesentérica superior e a aorta (seta), com ectasia pré-estenótica. B: TC sagital demonstrando redução do ângulo aortomesentérico (ponta de seta). Síndrome do ligamento arqueado O ligamento arqueado mediano é uma banda fibrosa que liga as cruras diafragmáticas na altura do hiato aórtico, ao nível do corpo vertebral de L1. Possui trajeto anterior à aorta e superior ao tronco celíaco. É patológico quando determina compressão sobre a porção proximal do tronco celíaco, desencadeando sintomas inespecíficos como dor epigástrica e perda de peso(13). A angio-TC e a angio-RM demonstram estenose focal com aspecto "em gancho" do tronco celíaco, que pode se acentuar na expiração, com dilatação pós-estenótica (Figura 9)(19). Frequentemente se associa com proeminência da arcada pancreatoduodenal, que é via de circulação colateral entre o tronco celíaco e a artéria mesentérica superior (Figura 10). O diagnóstico diferencial com ateroesclerose é feito pela ausência de focos de calcificação arteriais(13). 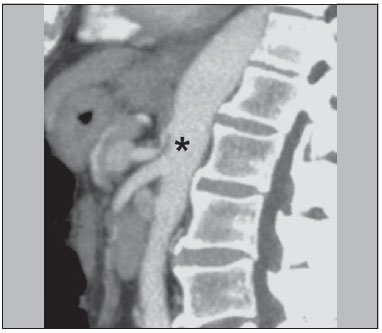 Figura 9. Síndrome do ligamento arqueado. TC sagital. Aspecto "em gancho" (retificação do trajeto) do tronco celíaco (asterisco), com leve ectasia pós-estenótica. 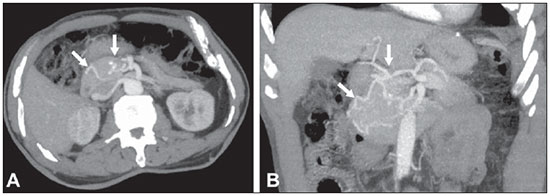 Figura 10. Síndrome do ligamento arqueado. TC com reconstruções MIP axial (A) e coronal (B). Proeminência da arcada pancreatoduodenal (circulação colateral entre o tronco celíaco e artéria mesentérica superior) (setas). Síndrome de Cockett ou síndrome de May-Thurner Consiste na compressão da veia ilíaca comum esquerda pela artéria ilíaca comum direita(20). Os sintomas podem ser secundários à compressão da veia entre a artéria e um corpo vertebral (fator extrínseco) ou pela hipertrofia intimal venosa, com formação de traves fibrosas, desencadeada pelo contato crônico com a artéria (fator intrínseco) (Figura 11)(13). Afeta principalmente jovens e adultos de meia-idade, predominando em mulheres. Os sintomas podem ser agudos, decorrentes de trombose venosa, ou crônicos, secundários a congestão venosa, manifestando-se como edema do membro inferior esquerdo, varizes pélvicas, úlceras, tromboembolismo pulmonar e phlegmasia cerulea dolens (Figura 12)(13). 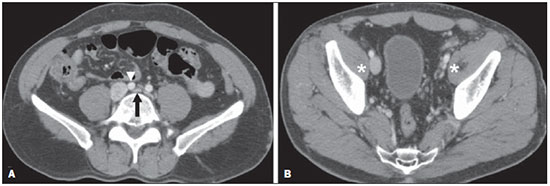 Figura 11. Síndrome de Cockett ou síndrome de May-Thurner. TC axial. A: Compressão da veia ilíaca comum esquerda (seta) pela artéria ilíaca comum direita (cabeça de seta). B: Assimetria das veias ilíacas externas (asteriscos), com afilamento difuso da esquerda (trombose crônica) e ectasia da direita (decorrente de hiperfluxo por colaterais pélvicas). 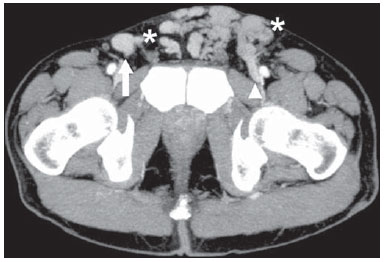 Figura 12. Síndrome de Cockett ou síndrome de May-Thurner. TC axial. Circulação colateral venosa suprapúbica (asterisco), que comunica as veias femorais comuns direita (seta) e esquerda (cabeça de seta). Síndrome da artéria mesentérica superior Também conhecida como síndrome de Wilkie, ocorre quando a terceira porção duodenal é comprimida entre a artéria mesentérica superior e a aorta (Figuras 13 e 14). Em condições habituais, há gordura retroperitoneal ao redor da terceira porção duodenal, que impede sua compressão ao determinar um ângulo aortomesentérico de 28 graus. Pode ocorrer em pacientes com perda ponderal acentuada, pacientes submetidos a cirurgia corretiva de escoliose e pacientes portadores de variações anatômicas da inserção do ligamento de Treitz, com consequente elevação do duodeno. Afeta principalmente mulheres entre 10 e 39 anos de idade, provocando dor epigástrica pós-prandial, que alivia em decúbitos ventral ou lateral esquerdo, náusea, êmese e perda de peso(13). O diagnóstico deve ser suspeitado quando o ângulo aortomesentérico for menor que 25 graus e a distância aortomesentérica for inferior a 8 mm, na presença de sintomas de obstrução duodenal(13,21). 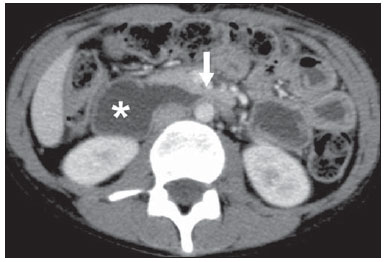 Figura 13. Síndrome da artéria mesentérica superior. TC axial. Compressão da terceira porção duodenal (seta) entre a artéria mesentérica superior e a aorta, com consequente dilatação a montante (asterisco). 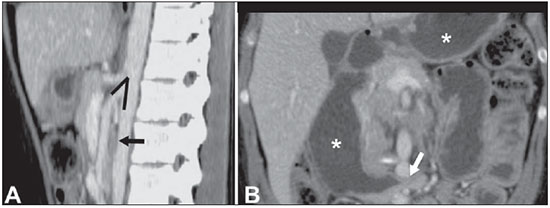 Figura 14. Síndrome da artéria mesentérica superior. TC sagital e coronal. A: Redução do ângulo aortomesentérico (ponta de seta) com redução do calibre duodenal neste nível (seta). B: Dilatação gastroduodenal a montante do ponto comprimido. CONCLUSÃO Em relação às síndromes vasculares congênitas, cabe ao radiologista a detecção de muitas das malformações associadas à doença, bem como a diferenciação entre os possíveis tipos de fluxo, avaliando a sua extensão e suas potenciais complicações. Em relação às síndromes compressivas, é importante que se tenha conhecimento de suas localizações mais frequentes, reconhecendo que estes achados podem ser encontrados incidentalmente em pacientes assintomáticos, ressaltando que as alterações anatômicas detectadas somente devem ser valorizadas na presença de correlação clínica pertinente. REFERÊNCIAS 1. Nascimento JHR, Soder RB, Epifanio M, et al. Accuracy of computer-aided ultrasound as compared with magnetic resonance imaginging the evaluation of nonalcoholic fatty liver disease in obese and eutrophic adolescents. Radiol Bras. 2015;48:22532. 2. Vermelho MBF, Correia AS, Michailowsky TCA, et al. Abdominal alterations in disseminated paracoccidioidomycosis: computed tomography findings. Radiol Bras. 2015;48:815. 3. Szejnfeld D, Nunes TF, Fornazari VAV, et al. Transcatheter arterial embolization for unresectable symptomatic giant hepatic hemangiomas: single-center experience using a lipiodol-ethanol mixture. Radiol Bras. 2015;48:1547. 4. Bormann RL, Rocha EL, Kierszenbaum ML, et al. The role of gadoxetic acid as a paramagnetic contrast medium in the characterization and detection of focal liver lesions: a review. Radiol Bras. 2015;48:4351. 5. Barros RHO, Penachim TJ, Martins DL, et al. Multidetector computed tomography in the preoperative staging of gastric adenocarcinoma. Radiol Bras. 2015;48:7480. 6. Rocha EL, Pedrassa BC, Bormann RL, et al. Abdominal tuberculosis: a radiological review with emphasis on computed tomography and magnetic resonance imaging findings. Radiol Bras. 2015;48:18191. 7. Melo HJF, Goldman SM, Szejnfeld J, et al. Application of a protocol for magnetic resonance spectroscopy of adrenal glands: an experiment with over 100 cases. Radiol Bras. 2014;47:33341. 8. Kierszenbaum ML, von Atzingen AC, Tiferes DA, et al. CT colonography: the value of this method in the view of specialists. Radiol Bras. 2014;47:13540. 9. Herr K, Muglia VF, Koff WJ, et al. Imaging of the adrenal gland lesions. Radiol Bras. 2014;47:22839. 10. Cunha EFC, Rocha MS, Pereira FP, et al. Walled-off pancreatic necrosis and other current concepts in the radiological assessment of acute pancreatitis. Radiol Bras. 2014;47:16575. 11. Elsayes KM, Menias CO, Dillman JR, et al. Vascular malformation and hemangiomatosis syndromes: spectrum of imaging manifestations. AJR Am J Roentgenol. 2008;190:12919. 12. Nozaki T, Nosaka S, Miyazaki O, et al. Syndromes associated with vascular tumors and malformations: a pictorial review. Radiographics. 2013;33:17595. 13. Lamba R, Tanner DT, Sekhon S, et al. Multidetector CT of vascular compression syndromes in the abdomen and pelvis. Radiographics. 2014;34:93115. 14. Jackson IT, Carreño R, Potparic Z, et al. Hemangiomas, vascular malformations, and lymphovenous malformations: classification and methods of treatment. Plast Reconstr Surg. 1993;91:121630. 15. Uller W, Fishman SJ, Alomari AI. Overgrowth syndromes with complex vascular anomalies. Semin Pediatr Surg. 2014;23:20815. 16. Carette MF, Nedelcu C, Tassart M, et al. Imaging of hereditary hemorrhagic telangiectasia. Cardiovasc Intervent Radiol. 2009;32:74557. 17. Agnollitto PM, Barreto ARF, Barbieri RFP, et al. Rendu-Osler-Weber syndrome: what radiologists should know. Literature review and three cases report. Radiol Bras. 2013;46:16872. 18. Gulleroglu K, Gulleroglu B, Baskin E. Nutcracker syndrome. World J Nephrol. 2014;3:27781. 19. Horton KM, Talamini MA, Fishman EK. Median arcuate ligament syndrome: evaluation with CT angiography. Radiographics. 2005;25:117782. 20. Mathur M, Cohen M, Bashir R. May-Thurner syndrome. Circulation. 2014;129:8245. 21. Mearelli F, Degrassi F, Occhipinti AA, et al. Pinched: superior mesenteric artery syndrome. Am J Med. 2014;127:3934. 1. Médicos Radiologistas do Departamento de Diagnóstico por Imagem da Escola Paulista de Medicina da Universidade Federal de São Paulo (EPM-Unifesp), São Paulo, SP, Brasil 2. Livre-docente, Professor Associado do Departamento de Diagnóstico por Imagem da Escola Paulista de Medicina da Universidade Federal de São Paulo (EPM-Unifesp), São Paulo, SP, Brasil Endereço para correspondência: Dr. Leandro Cardarelli-Leite Departamento de Diagnóstico por Imagem EPM-Unifesp Rua Napoleão de Barros, 800, Vila Clementino São Paulo, SP, Brasil, 04024-002 E-mail: leandrocleite@gmail.com Recebido para publicação em 9/7/2015. Aceito, após revisão, em 30/10/2015. Trabalho realizado no Departamento de Diagnóstico por Imagem da Escola Paulista de Medicina da Universidade Federal de São Paulo (EPM-Unifesp), São Paulo, SP, Brasil. |
|
Av. Paulista, 37 - 7° andar - Conj. 71 - CEP 01311-902 - São Paulo - SP - Brazil - Phone: (11) 3372-4544 - Fax: (11) 3372-4554