Radiologia Brasileira - Publicação Científica Oficial do Colégio Brasileiro de Radiologia
AMB - Associação Médica Brasileira CNA - Comissão Nacional de Acreditação
 Vol. 48 nº 4 - Jul. / Ago. of 2015
Vol. 48 nº 4 - Jul. / Ago. of 2015
|
ENSAIO ICONOGRÁFICO
|
|
|
|
|
Autho(rs): Daian Miranda Ferreira1; Régis Otaviano França Bezerra2; Cinthia Denise Ortega2; Roberto Blasbalg3; Públio César Cavalcante Viana2; Marcos Roberto de Menezes4; Manoel de Souza Rocha5 |
|
|
Descritores: Ressonância magnética; Vagina; Tumores; Malformações congênitas. |
|
|
Resumo: INTRODUÇÃO
Lesões vaginais são detectadas no exame físico ginecológico e, em grande parte dos casos, o diagnóstico é feito por biópsia e estudo anatomopatológico. A ultrassonografia é utilizada para avaliação complementar, porém com menor área de varredura e, consequentemente, limitação do estadiamento locorregional. A tomografia computadorizada (TC) apresenta resolução de contraste inadequada e se limita ao diagnóstico de linfonodos pélvicos em doenças malignas. Dessa forma, a ressonância magnética (RM) se apresentou, nos últimos anos, como método para diagnóstico de lesões vaginais, estadiamento tumoral, seguimento pós-cirúrgico e avaliação de tratamento (quimioterapia e radioterapia)(1,2). A RM ganhou espaço na avaliação das doenças vaginais, em virtude do aumento da sua disponibilidade e da evolução tecnológica que permitiu desenvolvimento de protocolos mais rápidos e de melhor qualidade. Estes protocolos caracterizam detalhadamente a anatomia vaginal, suas relações com estruturas pélvicas e permitem estudo dinâmico durante manobra de Valsalva, na suspeita clínica de descenso perineal. Além disso, as técnicas de difusão e perfusão apresentam potencial para adicionar informações funcionais ao estudo anatômico tradicional. Dessa forma, ilustraremos o papel da RM na avaliação das doenças vaginais e os principais achados relevantes para a conduta clínica. MÉTODO Os exames de RM foram realizados em aparelhos de 1,5 T (General Electric; Milwalkee, EUA), com sequências T2 fast spin-echo (FSE), nos planos axial, sagital e coronal, e T1 gradient-echo (GRE). A difusão foi executada com um valor de b elevado (~ 1.000 s/mm2), sendo útil na avaliação de lesões tumorais, pré- e pós-tratamento, assim como para detecção de acometimento linfonodal. As imagens T1 póscontraste são rotineiramente usadas em protocolo dedicado à vagina, porém em alguns casos não foi necessária sua realização. A introdução de gel aquoso é desejável e deve ser realizada sempre que possível, pois distende a cavidade vaginal e permite melhor avaliação de lesões intraluminais e de infiltração parietal. ANATOMIA A vagina é uma estrutura tubular fibromuscular mediana que se estende desde o colo do útero até a vulva, com comprimento estimado entre 7 e 9 cm. É composta de três camadas: mucosa, muscular e adventícia. Sua anatomia é mais bem estudada nas sequências ponderadas em T2, que exibem a mucosa e as secreções intraluminais com alto sinal, em contraste com a camada muscular, que apresenta marcado baixo sinal (Figura 1). 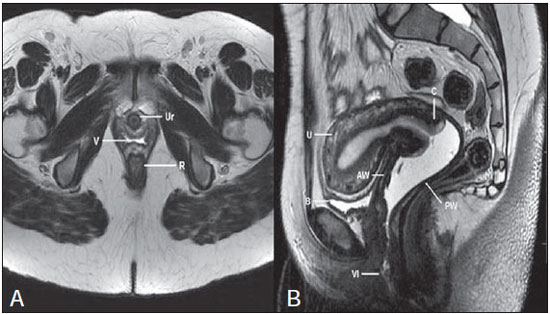 Figura 1. Pelve feminina normal. Imagens de RM em T2, axial (A) e sagital (B), mostram o compartimento anterior que contém o óstio uretral (Ur) e da bexiga (B), o compartimento médio que contém o útero (U), o colo do útero (C), a vagina distendida com gel (V), a parede anterior da vagina (AW), a parede posterior da vagina (PW), o introito vaginal (VI) e o compartimento posterior contendo o reto (R). ANOMALIAS CONGÊNITAS Septo vaginal transversal É um defeito de fusão vertical que ocorre em torno da 20ª semana de gestação, assim como as demais malformações congênitas vaginais. Ele divide a vagina em dois segmentos, reduz o seu comprimento funcional e provoca obstrução do canal vaginal. A RM está indicada para a programação da septoplastia, pois avalia a espessura do septo e permite a identificação do cérvix uterino. Também diferencia septo vaginal superior de agenesia cervical, informação relevante para a conduta cirúrgica(2,3) (Figura 2). 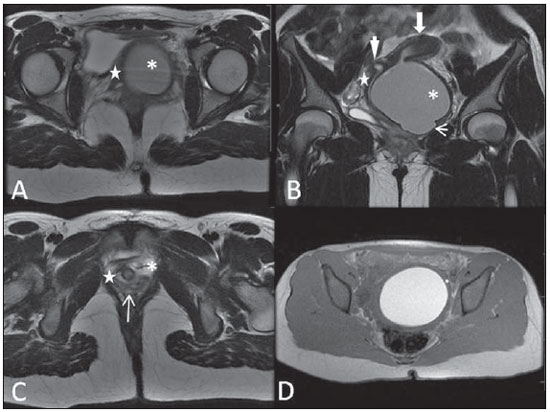 Figura 2. Útero didelfo, septo vaginal longitudinal e transversal. Imagens de RM nas sequências ponderadas em T2 (A,B,C) e T1 (D) demonstram septo longitudinal (seta fina) que divide a vagina em duas cavidades paralelas. A hemivagina esquerda (asteriscos) é obstruída por um septo transversal (cabeça de seta fina) e distendida por conteúdo hemático (alto sinal em T1). Hemivagina direita deslocada e comprimida à direita (estrelas), corno uterino direito (cabeça de seta grossa), corno uterino esquerdo (seta grossa). Septo vaginal longitudinal O septo vaginal longitudinal é um defeito de fusão dos ductos müllerianos laterais, resultando na duplicação do útero e da vagina, em graus variados(2) (Figuras 2 e 3). 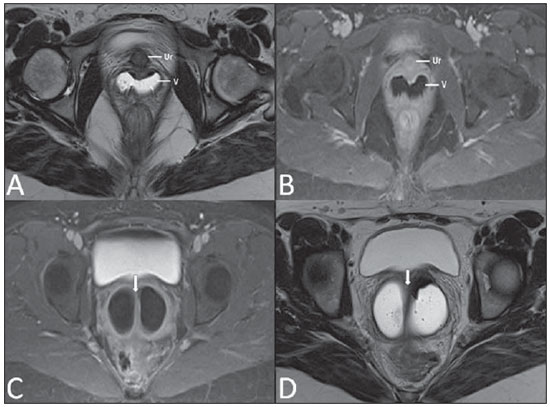 Figura 3. Septo vaginal longitudinal. Imagens de RM nas sequências ponderadas em T2 (A,D) e T1 (B,C) póscontraste mostram septo vaginal longitudinal (setas) que divide a vagina em duas câmaras. Ur, uretra; V, vagina. A identificação pela RM pode ser difícil quando não está associado a quadros obstrutivos. Hímen imperfurado O hímen é uma membrana dérmica que oclui total ou parcialmente o orifício externo da vagina e é geralmente perfurado. O hímen imperfurado representa falha do processo de recanalização da vagina e o diagnóstico ocorre principalmente durante a infância pelo abaulamento do óstio vaginal causado por muco secretado decorrente da estimulação estrogênica materna ou então na menarca(2) (Figura 4). 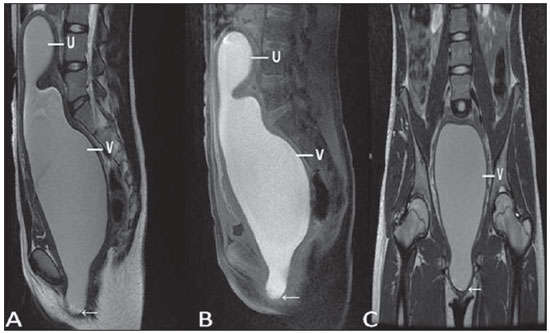 Figura 4. Hímen imperfurado (seta). Imagem de RM nas sequências ponderadas em T2 (A) e T1 sagital (B) e coronal (C) demonstram útero (U) e vagina (V) distendidos por conteúdo hemático, que se estende inferiormente e protrui no óstio. Síndrome da insensibilidade androgênica A síndrome da insensibilidade androgênica determina falha no desenvolvimento da genitália externa de indivíduos com cariótipo 46,XY. A síndrome resulta da diminuição ou ausência da ação biológica dos andrógenos por mutações em seu gene receptor, localizado no cromossomo X. Clinicamente, pode se manifestar como fenótipo feminino com diversos graus de virilização, secundários à insensibilidade androgênica parcial ou total. O diagnóstico geralmente é feito na puberdade devido a amenorreia primária e os testículos podem ser encontrados no canal inguinal, grandes lábios e abdome(4) (Figura 5). 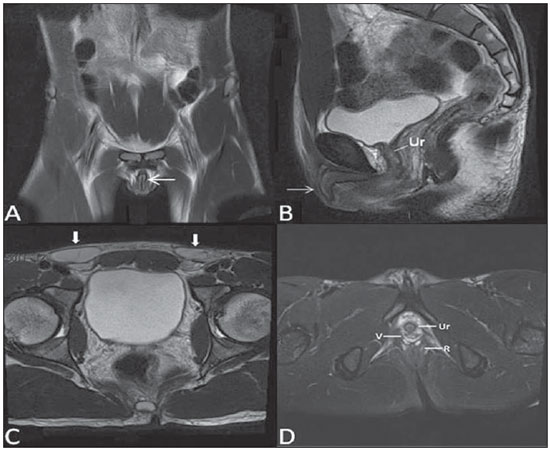 Figura 5. Síndrome da insensibilidade androgênica parcial. Imagens de RM multiplanares nas sequências ponderadas em T2 (A,B,C) e T2 com saturação (D) demonstram pseudo-hermafroditismo masculino (46,XY) em paciente de 21 anos de idade, com fenótipo feminino e genitália ambígua, caracterizada por vagina curta (V) e micropênis (seta fina). As imagens da pelve não demonstram útero ou ovários e os testículos estão localizados nos canais inguinais (setas grossas). Observar os músculos retoabdominais hipertrofiados e a escassez de gordura subcutânea decorrente da ação da testosterona. Síndrome de Mayer-Rokitansky-Kuster-Hauser Síndrome caracterizada por aplasia vaginal associada a outras anomalias dos ductos de Müller. A forma clássica consiste na ausência do útero e dos dois terços proximais da vagina, podendo também ser identificados graus variados de comprometimento destas estruturas. O tipo I é caracterizado por ausência isolada dos dois terços proximais da vagina, enquanto o tipo II é caracterizado por outras malformações, por exemplo, vertebral, cardíaca, urológica e otológica(5)(Figura 6). 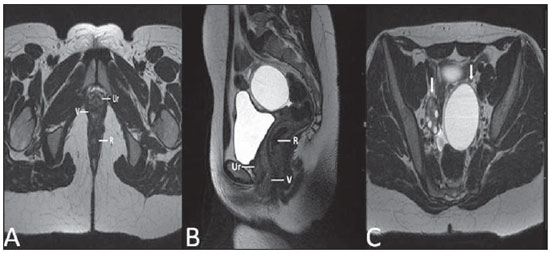 Figura 6. Síndrome de Mayer-Rokitansky-Kuster-Hauser (forma completa). Imagens multiplanares na sequência ponderada em T2 (A,B,C) mostram ausência do útero e do terço superior da vagina (V) entre o reto (R) e a uretra (Ur). As imagens pélvicas confirmaram a presença de ovários normais e formação cística grande no ovário esquerdo. Síndrome de Turner A síndrome de Turner (ou 45,X) é a anormalidade cromossômica sexual mais comum nas mulheres e uma das principais causas de amenorreia primária. É caracterizada pela ausência de uma cópia do cromossomo X (45,X0). Está associada com hipertensão, intolerância à glicose, doença inflamatória intestinal, hipotireoidismo e disgenesia gonadal. Os achados característicos na RM são de útero e ovários em "fita" e vagina curta(4) (Figura 7). 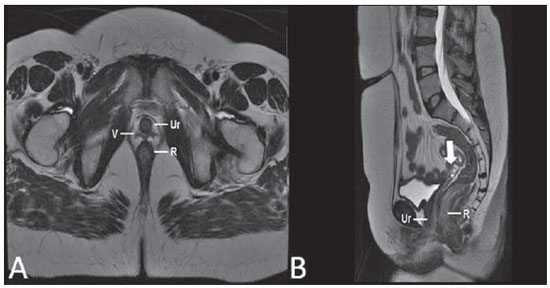 Figura 7. Síndrome de Turner. Imagens de RM multiplanares na sequência ponderada em T2 (A,B) demonstram útero e ovários em "fita" (seta), vagina curta (V) entre o reto (R) e a uretra (Ur). Cisto do ducto de Gartner O cisto do ducto de Gartner está relacionado a involução incompleta da porção vaginal do ducto mesonéfrico. Geralmente, são pequenos e assintomáticos, mas podem causar dispareunia, interferir com o parto e associar-se a malformações do trato urogenital. Localizam-se na parede anterolateral e superior da vagina, acima da sínfise púbica(1,3) (Figura 8). 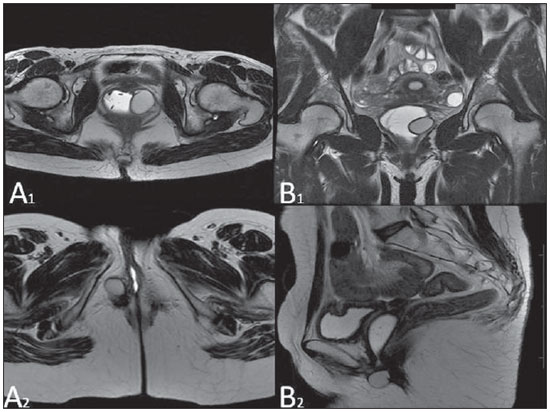 Figura 8. Cisto do ducto de Gartner - Imagens de RM axial (A1) e sagital (B1) na sequência ponderada em T2 demonstram cisto localizado na parede lateral esquerda vaginal, acima do nível da sínfise púbica. Cisto de Bartholin - Imagens na sequência ponderada em T2 axial (A2) e sagital (B2) mostram outra paciente com lesão cística fora do canal vaginal, na parede posterior distal direita à vagina. ANORMALIDADES ADQUIRIDAS BENIGNAS Cistos das glândulas de Bartholin As glândulas de Bartholin são derivadas do seio urogenital, secretam muco e estão localizadas no introito vaginal. Os cistos da glândula de Bartholin se desenvolvem por obstrução do ducto e estão localizados na altura ou abaixo da sínfise púbica. São geralmente assintomáticos, mas podem exigir drenagem em razão de infecção ou formação de abscesso(1,6) (Figura 8). Cistos das glândulas de Skene Glândulas de Skene são glândulas periuretrais pequenas localizadas na cúpula vaginal próximas à borda inferior da uretra distal e visíveis em casos de infecção ou obstrução. São equivalentes à próstata masculina e as principais produtoras de PSA nas mulheres. Além disso, são hormônio-dependentes, com aumento na gravidez e atrofia no climatério(6,7) (Figura 9). 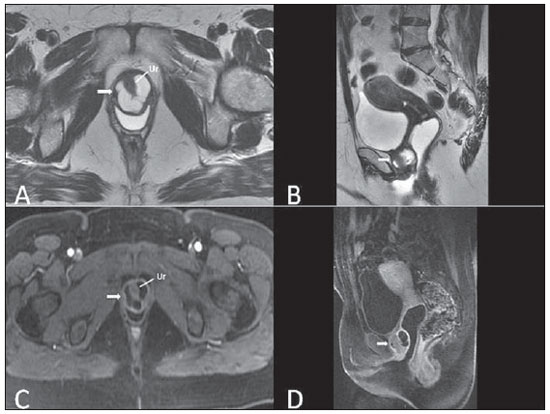 Figura 9. Cistos da glândula de Skene. Imagens de RM multiplanares nas sequências ponderadas em T2 (A,B) e T1 póscontraste (C,D) identificam cistos (setas) periuretrais distais (Ur) localizados entre a uretra e a vagina. Condiloma acuminado gigante Condiloma acuminado gigante ou tumor de Buschke-Loewenstein das regiões perianal e anorretal é uma entidade rara. Em geral, estas lesões são grandes e agressivas, com propensão a ulcerar e infiltrar os tecidos mais profundos. Possuem alta taxa de recorrência (66%) e de transformação maligna para carcinoma de células escamosas (56%), porém sem metástases a distância(8) (Figura 10). 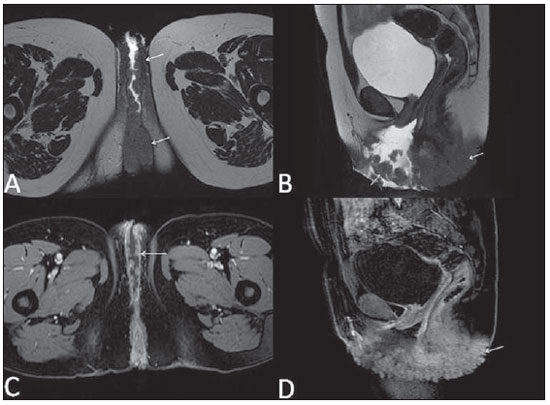 Figura 10. Condiloma acuminado gigante. Imagens de RM multiplanares nas sequências ponderadas em T2 (A,B) e T1 póscontraste (C,D) da pelve demonstram múltiplas lesões verrucosas aglomeradas em aspecto de "couve-flor" na região anogenital (setas). Após a infusão do meio de contraste, houve acentuada hipercaptação da lesão. Endometriose vaginal Endometriose é definida pela presença de glândulas e estroma endometrial fora da cavidade uterina. Frequentemente, é encontrada em estruturas fibromusculares pélvicas, como ligamento uterossacro e ovários. A localização vaginal é frequente e pode se manifestar com dispareunia de profundidade e dismenorreia(9) (Figura 11). 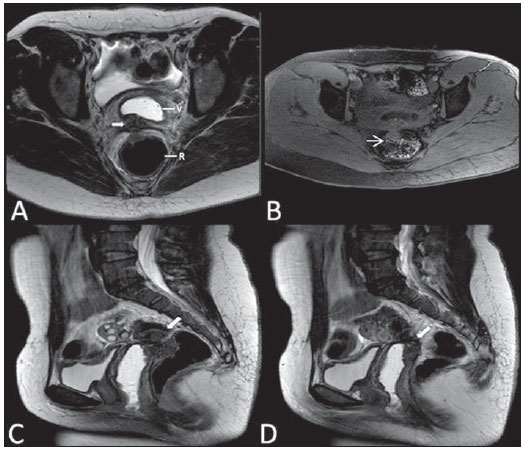 Figura 11. Imagens multiplanares de RM nas sequências ponderadas em T1 (B) e T2 (A,C,D) da pelve demonstram foco de endometriose com baixo sinal na cúpula vaginal (setas grossas), com sinais de retração do tecido local e extensão para a parede anterior do reto, caracterizando endometriose infiltrativa e foco de alto sinal em T1 de permeio, correspondendo a foco hemorrágico (seta fina). V, vagina; R, reto. DOENÇAS NEOPLÁSICAS Neoplasias primárias da vagina Neoplasias vaginais primárias são raras. O carcinoma espinocelular representa cerca de 85% dessas neoplasias primárias e surgem a partir da parede posterossuperior (Figura 12). Os demais tumores primários são principalmente adenocarcinoma, melanoma (Figura 13) e sarcomas(10). 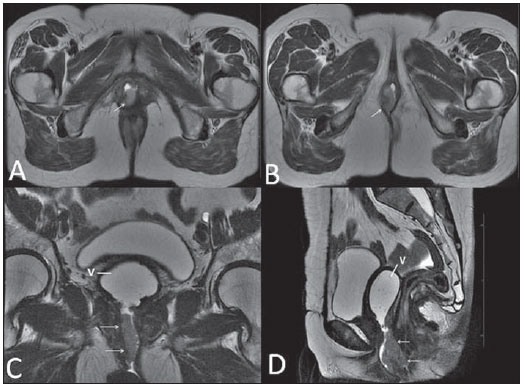 Figura 12. Carcinoma espinocelular. Imagens multiplanares nas sequências ponderadas em T2 axiais (A,B), coronal (C) e sagital (D) demonstram massa sólida lobulada localizada na parede vaginal posterior e inferior direita (V). O tumor infiltra o plano gorduroso retovaginal (setas). 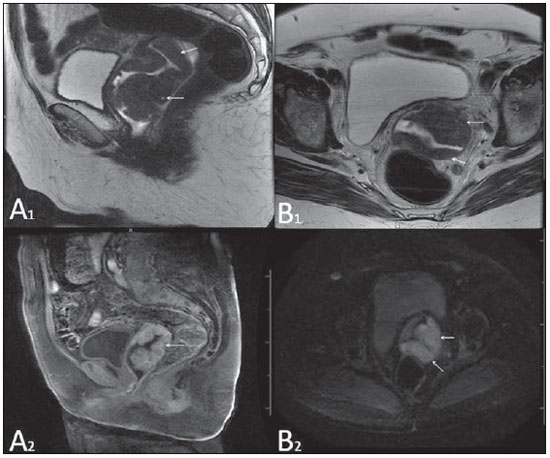 Figura 13. Melanoma de vagina. Imagens de RM sagital (A1) e axial (B1) na sequência ponderada em T2 mostram massa lobulada com baixo sinal (setas) que acomete as paredes anterior e posterior da vagina e que se estende por toda a sua extensão até o óstio vaginal. Imagem de RM de outra paciente na sequência ponderada em T1 com saturação de gordura e pós-contraste (A2) demonstram uma lesão hipervascular com invasão profunda da vagina. A imagem em difusão (B2) adquirida com b = 750 s/mm2 mostra significativa restrição no tumor (setas). Estadiamento: estádio 0 - carcinoma in situ; estádio I - limitado à parede vaginal; estádio II - envolve tecido subvaginal, mas não se estende à parede pélvica; estádio III - estende-se à parede pélvica; estádio IV - estende-se à pelve verdadeira ou envolve a mucosa da bexiga ou do reto; IV a - órgãos adjacentes; IV b - órgãos distantes. Neoplasias secundárias da vagina Mais comuns que os tumores primários, constituem 80% dos tumores vaginais(10). Ocorrem por disseminação direta de tumores de órgãos pélvicos adjacentes (Figura 14). As origens mais comuns são ovário, endométrio, colo uterino e reto (Figura 15), e raramente a origem é linfática ou hematogênica. 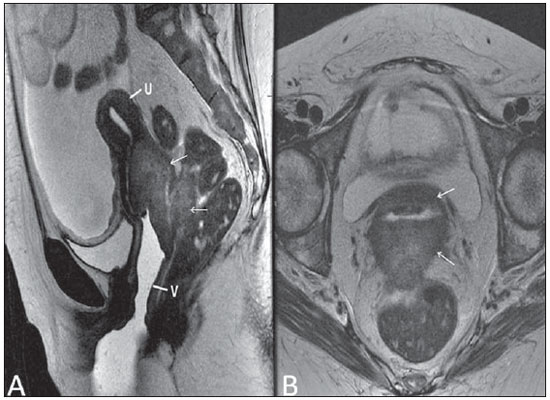 Figura 14. Adenocarcinoma de colo uterino com tumor localmente invasivo. Imagens de RM na sequência ponderada em T2 sagital (A) e axial (B) demonstram uma lesão heterogênea e infiltrativa estendendo-se até a cúpula vaginal, o septo retovaginal e a fascia mesorretal (setas). V, vagina; U, útero. 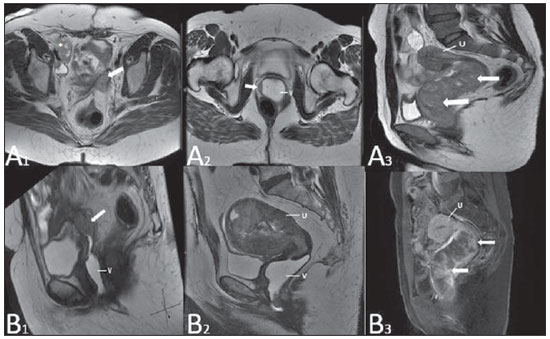 Figura 15. Metástase vaginal de adenocarcinoma de ovário - Imagens de RM multiplanares na sequência ponderada em T2 axial (A1) e sagital (B1) mostram linfonodopatia (asterisco) e carcinomatose peritoneal, incluindo uma lesão infiltrativa na cúpula vaginal (setas). V, vagina. Metástase vaginal de carcinoma de endométrio - Imagens de RM na sequência ponderada em T2 axial (A2) e sagital (B2) mostram o tumor primário preenchendo a cavidade endometrial (U) e um nódulo bem definido (skipe lesions) com sinal intermediário na parede anterior direita da vagina (seta). V, vagina. Metástase vaginal de carcinoma de células escamosas do colo do útero - Imagens de RM na sequência ponderada em T2 (A3) e T1 pós-contraste (B3) demonstram massa mal definida que surge a partir do colo do útero e se estende até o segmento inferior do útero e terço inferior da vagina (setas). MISCELÂNEA Prolapso vaginal É um sintoma prevalente e debilitante causado pelo enfraquecimento do assoalho pélvico e frouxidão do aparelho de suspensão. Os principais fatores de risco são multiparidade, idade avançada, menopausa, obesidade, doenças do tecido conjuntivo, tabagismo e doença pulmonar obstrutiva crônica. Os sintomas são relacionados a incontinência urinária, intestinal e disfunção sexual(11) (Figura 16). 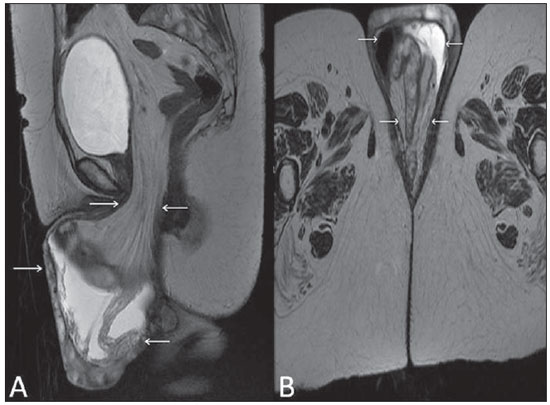 Figura 16. Prolapso do assoalho pélvico. Imagens de RM na sequência ponderada em T2 sagital (A) e axial (B) dinâmica mostram prolapso grande do hiato urogenital caracterizado pela inversão da cúpula vaginal, protrusão de alças do intestino delgado e da gordura abdominal. Fístulas vaginais pós-radioterapia Radioterapia é amplamente utilizada no tratamento do câncer ginecológico, principalmente no câncer de colo uterino, e pode precipitar a formação de fístulas, induzir endarterite obliterante progressiva e resultar em necrose/ruptura das superfícies mucosas. Cerca de 2% das pacientes submetidas a radioterapia para câncer de colo uterino desenvolvem fístulas que podem ocorrer até 30 anos após o tratamento(12) (Figura 17). 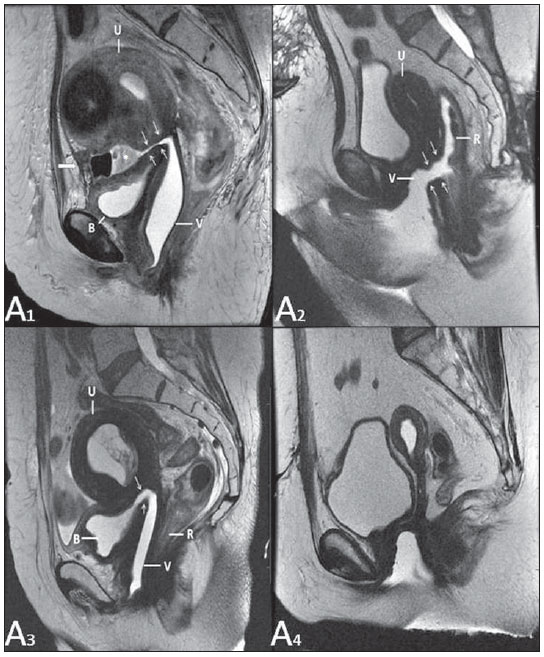 Figura 17. Complicações pós-radioterapia. A1: Trajeto fistuloso (setas finas) entre a parede vaginal anterossuperior e o espaço vesicouterino. Nota-se pequena quantidade de líquido heterogêneo (asterisco) e deslocamento anterior da prega peritoneal (seta grossa). V, vagina; U, útero; B, bexiga. A2: Trajeto fistuloso (setas) entre o reto e a vagina. A3: Grande comunicação vesicovaginal (setas). Nota-se distensão da cavidade uterina determinada por estenose do colo (U). V, vagina; B, bexiga; R, reto. A4: Estenose do terço superior da vagina, 10 meses após a radioterapia (complicação tardia). Transexual Há mais de 30 anos vêm sendo realizadas cirurgias de mudança de sexo. O procedimento cirúrgico incluiu orquiectomia bilateral e penectomia, com a criação de uretrostomia, neovagina, estruturas labiais e neoclitóris, sendo a RM o melhor método para avaliar a anatomia pélvica nestes pacientes(13) (Figura 18). 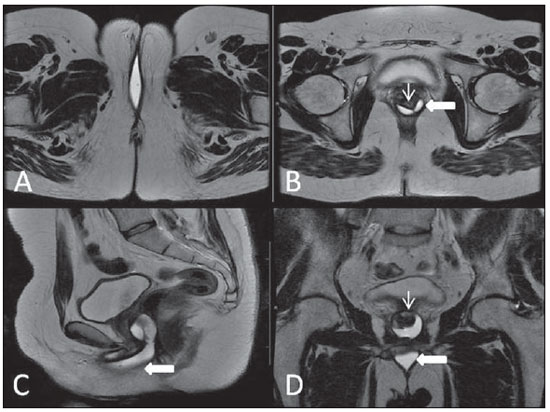 Figura 18. Avaliação cirúrgica de mudança de sexo masculino para o feminino. Imagens de RM axiais (A,B), sagital (C) e coronal (D) na sequência ponderada em T2 demonstram neovagina (setas grossas) e os restos dos corpos cavernosos e do corpo esponjoso e uretra (setas finas). CONCLUSÃO A RM é uma ferramenta muito útil na avaliação vaginal e pode acrescentar informações fundamentais para o diagnóstico, planejamento terapêutico, detecção de complicações e seguimento. Dessa forma, os radiologistas devem estar familiarizados com os protocolos de exames e com as informações que devem ser relatadas para a adequada decisão clínica. REFERÊNCIAS 1. Walker DK, Salibian RA, Salibian AD, et al. Overlooked diseases of the vagina: a directed anatomic-pathologic approach for imaging assessment. Radiographics. 2011;31:1583-98. 2. Junqueira BL, Allen LM, Spritzer RF, et al. Müllerian duct anomalies and mimics in children and adolescents: correlative intraoperative assessment with clinical imaging. Radiographics. 2009;29:1085-103. 3. Siegelman ES, Outwater EK, Banner MP, et al. High-resolution MR imaging of the vagina. Radiographics. 1997;17:1183-203. 4. Chavhan GB, Parra DA, Oudjhane K, et al. Imaging of ambiguous genitalia: classification and diagnostic approach. Radiographics. 2008;28:1891-904. 5. Giusti S, Fruzzetti E, Perini D, et al. Diagnosis of a variant of Mayer-Rokitansky-Kuster-Hauser syndrome: useful MRI findings. Abdom Imaging. 2011;36:753-5. 6. Hahn WY, Israel GM, Lee VS. MRI of female urethral and periurethral disorders. AJR Am J Roentgenol. 2004;182:677-82. 7. Busto Martín L, Barguti I, Zarraonandia Andraca A, et al. Quiste de la glándula de Skene: 4 casos y revision de literatura. Arch Esp Urol. 2010;63:238-42. 8. Chu QD, Vezeridis MP, Libbey NP, et at. Giant condyloma acuminatum (Buschke-Lowenstein tumor) of the anorectal and perianal regions. Analysis of 42 cases. Dis Colon Rectum. 1994;37:950-7. 9. Coutinho Junior AC, Lima CMAO, Coutinho EPD, et al. Magnetic resonance imaging in deep pelvic endometriosis: iconographic essay. Radiol Bras. 2008;41:129-34. 10. Parikh JH, Barton DP, Ind TE, et al. MR imaging features of vaginal malignancies. Radiographics. 2008;28:49-63. 11. Boyadzhyan L, Raman SS, Raz S. Role of static and dynamic MR imaging in surgical pelvic floor dysfunction. Radiographics. 2008;28:949-67. 12. Yu NC, Raman SS, Patel M, et al. Fistulas of the genitourinary tract: a radiologic review. Radiographics. 2004;24:1331-52. 13. Cova M, Mosconi E, Liguori G, et al. Value of magnetic resonance imaging in the evaluation of sex-reassignment surgery in male-tofemale transsexuals. Abdom Imaging. 2003;28:728-32. 1. Médico Residente do Serviço de Radiologia do Instituto do Câncer do Estado de São Paulo Octavio Frias de Oliveira (Icesp), São Paulo, SP, Brasil 2. Médicos Assistentes do Serviço de Radiologia do Instituto do Câncer do Estado de São Paulo Octavio Frias de Oliveira (Icesp), São Paulo, SP, Brasil 3. Doutor, Médico Assistente do Instituto de Radiologia do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo (InRad/HC-FMUSP), São Paulo, SP, Brasil 4. Doutor, Chefe do Setor de Radiologia do Instituto do Câncer do Estado de São Paulo Octavio Frias de Oliveira (Icesp), São Paulo, SP, Brasil 5. Livre-docente, Professor Associado do Departamento de Radiologia da Faculdade de Medicina da Universidade de São Paulo (FMUSP), São Paulo, SP, Brasil Endereço para correspondência: Dr. Regis O. F. Bezerra Avenida Doutor Arnaldo, 251, Cerqueira César São Paulo, SP, Brasil, 01246-000 E-mail: regisfranca@gmail.com Recebido para publicação em 11/3/2013. Aceito, após revisão, em 8/5/2014. Trabalho realizado no Instituto do Câncer do Estado de São Paulo Octavio Frias de Oliveira (Icesp), São Paulo, SP, Brasil. |
|
Av. Paulista, 37 - 7° andar - Conj. 71 - CEP 01311-902 - São Paulo - SP - Brazil - Phone: (11) 3372-4544 - Fax: (11) 3372-4554