Radiologia Brasileira - Publicação Científica Oficial do Colégio Brasileiro de Radiologia
AMB - Associação Médica Brasileira CNA - Comissão Nacional de Acreditação
 Vol. 48 nº 3 - Maio / Jun. of 2015
Vol. 48 nº 3 - Maio / Jun. of 2015
|
ARTIGO ORIGINAL
|
|
|
|
|
Autho(rs): Daysi Maria de Alcântara-Jones1; Tania Freitas de Alcântara-Nunes2; Bruno de Oliveira Rocha3; Rafael Daltro de Oliveira3; Allan Chastinet Pitangueira Santana3; Fernanda Tavares de Alcântara3; Thais Magalhães de Faria4; Igor Campos da Silva5; Leila Maria Batista Araújo6 |
|
|
Descritores: Nódulo da glândula tireoide; Citopatologia; Neoplasias da glândula tireoide; Tireoidite; Ultrassonografia. |
|
|
Resumo: INTRODUÇÃO
O hipotireoidismo atinge 30% a 40% dos pacientes na prática clínica(1) e a principal causa dessa alteração, em áreas suficientes de iodo, é a tireoidite crônica linfocítica - a tireoidite de Hashimoto (TH). Por outro lado, o carcinoma papilífero da tireoide (CPT) é a doença mais frequente entre as endocrinopatias malignas, tem sido registrado aumento da incidência também em crianças e adultos jovens(2) e o seu diagnóstico é geralmente feito pela detecção de nódulos na glândula tireoide (NT). A doença nodular da tireoide é extremamente frequente, alcançando cifras tão elevadas quanto 50% em pessoas com mais de 60 anos de idade(3), e a punção aspirativa da tireoide guiada pela ultrassonografia (PAAF-US) é a técnica mais sensível e específica para diagnosticar os nódulos malignos e selecionar os pacientes que devem ser encaminhados à cirurgia(4,5). O processo inflamatório que ocorre na TH causa grande distorção estrutural da tireoide, de modo que frequentemente observam-se, no exame de imagem, formações nodulares que deixam dúvidas se representam nódulos verdadeiros (que podem ser malignos) ou não (assim chamados pseudonódulos). Esta distorção da estrutura glandular pode levar a uma conduta menos exigente na avaliação de NT, postergando uma avaliação por PAAF-US. Recentemente, tem sido registrada uma maior frequência de CPT entre pacientes portadores de TH(6-8), o que tem sido negado por outros autores(9,10). Assim, torna-se indispensável saber se existe associação entre estas duas doenças, pois uma vez confirmada a associação, a presença de NT em um portador de TH deverá ser considerada fator de risco para a neoplasia e mais incisivamente dever-se-á indicar a investigação para afastar malignidade, nesses pacientes. O objetivo deste estudo foi avaliar se existe associação de malignidade e TH. MATERIAIS E MÉTODOS De janeiro a dezembro de 2011, 1.049 pacientes consecutivos (903 femininos e 146 masculinos), portadores de bócios uni e multinodulares, realizaram PAAF-US, perfazendo um total de 1.521 NTs avaliados. Os dados de todos os pacientes foram obtidos retrospectivamente, a partir de registro no serviço de anatomia patológica. A coleta de dados dos pacientes e análise subsequente foi aprovada pelo Comitê de Ética em Pesquisa da Instituição (Nº 55/2011). A US foi realizada por diferentes especialistas do serviço, utilizando aparelho da marca Aloka, modelo SSD 1700 com Doppler colorido, usando-se transdutor de 7,5 MHz, e cada nódulo foi medido na sua maior dimensão. Todas as punções foram realizadas por um único observador, como descrito por Kim et al.(11). Nódulos menores que 1 cm foram aspirados uma a duas vezes. Nódulos entre 1 e 3 cm foram aspirados duas ou três vezes, fazendo movimentos radiados. Nódulos maiores que 3 cm na maior dimensão foram avaliados no seu terço superior, médio e inferior, com os mesmos movimentos radiados, e quando eram heterogêneos, sugerindo tratar-se de nódulos confluentes, visava-se puncionar as áreas com diferentes padrões de ecogenicidade. Quando havia mais de um nódulo dentro do mesmo lobo, começava-se a puncionar os nódulos maiores ou que tivessem características ecográficas sugestivas de malignidade(12,13). O material de todos os nódulos do lobo direito era identificado na lâmina como LD, utilizando-se o mesmo registro para o lobo esquerdo (LE) e istmo (I), além da identificação do paciente. O exame citopatológico foi realizado por diversos observadores, todos especialistas do serviço de citopatologia, que analisaram ao acaso uma determinada quantidade de exames, na sua rotina de trabalho. Quando havia dúvida quanto ao diagnóstico citopatológico, o material era visto por outro citopatologista do serviço e buscava-se chegar a um consenso. Considerou-se material satisfatório para diagnóstico o que possuía, em pelo menos duas lâminas, seis ou mais grupos de células foliculares bem preservadas e cada grupo constituído por pelo menos dez células(14). Alguns citopatologistas foram menos exigentes, considerando que uma grande quantidade de coloide em um NT de pequenas dimensões poderia ser classificado como Bethesda II ou então "nódulo coloide". Nem todos os citopatologistas mencionaram a classificação de Bethesda. A partir dos 49 pacientes operados, foi permitido fazer 93 comparações do diagnóstico citopatológico com a histopatologia, por lobo estudado. Nos casos de bócio uninodular, o estudo do material referiu-se ao nódulo. Quando havia dois ou mais nódulos em um dado lobo da tireoide, o diagnóstico citopatológico correspondia ao pool de material colhido desses diversos nódulos. Estudou-se o valor diagnóstico da PAAF-US neste material pela razão de verossimilhança (likelihood ratio), por entender que este é o melhor método para a avaliação deste tipo de teste diagnóstico (PAAF-US), que possui na sua classificação seis categorias, três delas indeterminadas, que constituem a grande fator limitante deste método dignóstico. Os dados foram avaliados pelo pacote estatístico SPSS (Statistical Package for the Social Sciences) versão 20.0, para cálculo de média e proporções da população estudada. O teste exato de Fischer avaliou a correlação entre as variáveis "tireoidite" e "câncer da tireoide". A significância estatística foi definida como p < 0,05. RESULTADOS De 1.049 pacientes avaliados por PAAF-US, 903 (86,1%) eram do gênero feminino e tinham média de idade de 49,97 ± 14,7 anos (variação: 7 a 88 anos). Do total de pacientes, 49 (M/F: 8/41; idade média de 45,6 ± 16,1 anos) foram operados, e nos grupos (resultados histopatológicos) TH, CP e CP+TH a porcentagem de acometimento do gênero feminino foi, respectivamente, 100%, 91,6% e 77,8%. A média da idade (anos) nos três grupos foi 41,5, 43,3 e 48,5. Não foram registradas complicações nos pacientes estudados, não sendo necessário nenhum preparo do paciente para a intervenção, nem mesmo a suspensão do uso de anticoagulantes. Um dos pacientes fez a PAAF-US com plaquetopenia (72.000) e não apresentou sangramento nem intra nem extraglandular. Na Tabela 1 encontram-se os diagnósticos citopatológicos e histopatológicos de 93 lobos tireoidianos, procedentes dos 49 pacientes, avaliados por PAAF-US e cirurgia. As PAAFs resultaram em material insuficiente para diagnóstico em 7,8% dos exames realizados nos 1.049 pacientes, em que pese ter havido 2,1% de punções com material insatisfatório para diagnóstico, nos pacientes operados. Trinta e nove pacientes foram encaminhados para cirurgia devido a diagnóstico ou suspeita de malignidade na citopunção (confirmados em 33 pacientes (84,6%)) e 10 pacientes foram levados à cirurgia tendo em vista o tamanho do nódulo tireoidiano, e entre estes não houve caso com material insatisfatório. Os dois casos registrados (2,1%) de material insatisfatório para diagnóstico referem-se a pacientes com bócios multinodulares em que houve diagnóstico citopatológico de Bethesda IV e V em um dos lobos e no lobo contralateral o material foi insuficiente para diagnóstico. Na avaliação geral das 93 correlações citopatológicas, 2(2,1%) resultaram material insatisfatório para diagnóstico. 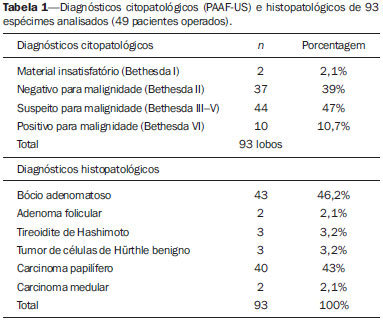 Na Tabela 2 encontra-se a distribuição dos 1.521 nódulos, de acordo com sua localização na glândula, e se constata que 57,4% dos pacientes examinados eram portadores de bócios uninodulares. Dos 96 pacientes com diagnóstico citopatológico de malignidade ou de suspeição de malignidade, 75(78,1%) tinham bócios uninodulares. Nos pacientes deste grupo que foram operados, 63,3% tinham bócios uninodulares. Entretanto, entre os pacientes que foram operados por aumento do volume da glândula, 90% apresentavam-se com bócios multinodulares. 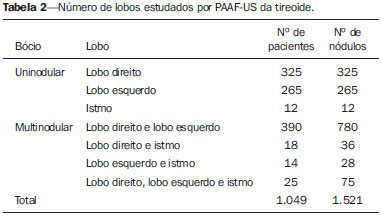 A classificação Bethesda foi utilizada em 70,9% das citopatologias realizadas (Tabela 3). A razão de verossimilhança mostrou-se elevada para o diagnóstico de malignidade quando diagnosticado o nível V, e especialmente para o nível VI, em que não houve falso-positivo. Entre os pacientes operados por suspeita de malignidade, a PAAF-US permitiu selecionar 84,6% de nódulos malignos. Este estudo comprovou a elevada especificidade (94,7%), sensibilidade (83%), valor preditivo positivo (100%) e valor preditivo negativo (94,6%) nas 93 correlações citopatológicas. 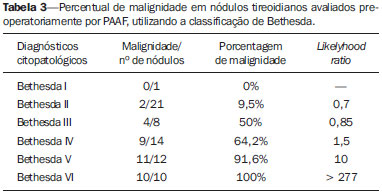 Dos 1.049 portadores de bócios nodulares, 173 (16,4%) tinham quadro citopatológico de tireoidite. Dos 49 operados, 5 (10,2%) tiveram diagnóstico de TH na histopatologia, 33 (67,3%) revelaram CPT, dos quais 9 (27,3%) tinham, concomitantemente, quadro histopatológico de TH. Dois pacientes (4,2%) com carcinoma medular foram registrados e os diagnósticos citopatológicos foram confirmados pela histopatologia. Nos 10 pacientes operados por grande aumento do volume dos nódulos, 5 (31,3%) exibiam também TH e foi diagnosticado histopatologicamente um caso de CPT (um caso de falso-negativo). Não houve associação entre CPT e TH, neste estudo, em que a TH esteve presente em 31,1% dos benignos e em 27,3% dos malignos (teste exato de Fischer, p = 0,8) (Figura 1). 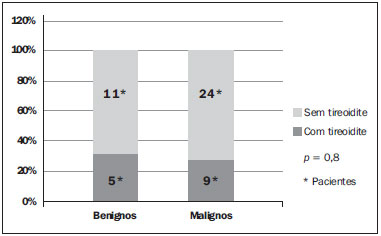 Figura 1. Coexistência do diagnóstico de tireoidite de Hashimoto em pacientes com diagnóstico de benignidade e malignidade em nódulos tireoidianos (carcinoma papilífero da tireoide). DISCUSSÃO Persiste na literatura a controvérsia a respeito da associação entre a TH e o CPT. Dailey et al.(6), os primeiros a afirmarem a associação, encontraram 17,7% de casos de CPT em 278 pacientes com TH, o que é um numero de malignidade maior do que o observado na população geral, resultado que vem sendo confirmado por outros autores(8,15,16). Entretanto, outros trabalhos não acharam significância estatística em seus estudos(9,10,17). Jankovic et al.(8) realizaram revisão sistemática a partir de estudos originais que investigaram a associação entre TH e CPT e dividiram os artigos em duas categorias: os que buscavam a associação entre os diagnósticos citopatológicos (PAAF) e os que buscavam a associação entre os diagnósticos histopatológicos. A taxa de prevalência da associação foi 1,2% em oito estudos (PAAF) de 18.023 exames e 27,56% em oito estudos de 9.884 peças cirúrgicas (HP). Só houve associação neste último grupo (RR variando de 0,39-1,0 no grupo PAAF e RR variando de 1,15-4,16, no grupo HP). Características morfológicas, imuno-histoquímicas e moleculares são comuns às duas doenças, o que reforça esta suposição. O processo inflamatório, sempre presente na TH, é comum em outras condições consideradas como predisponentes a neoplasias, fato que tem sido atribuído à produção de radicais livres e ao acúmulo de danos oxidativos no DNA celular e possível agente facilitador do desenvolvimento de neoplasias. A Figura 2 mostra o padrão histopatológico do CPT com infiltração linfocitária, fibrose e atrofia glandular, similar ao que ocorre na TH, o que é atribuído, por outros autores, à tentativa do organismo em limitar o processo patológico(18). 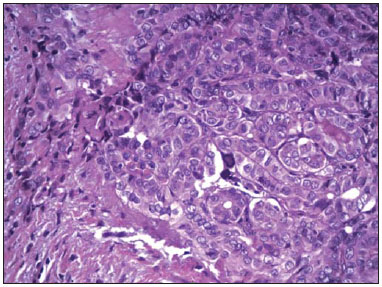 Figura 2. Células neoplásicas de carcinoma papilífero da tireoide circunscritas por células inflamatórias, especialmente linfócitos (tireoidite linfocítica). O rearranjo RET/papillary thyroid cancer é um marcador de ativação oncogênica de células foliculares tireoidianas, especialmente para o PTC, vastamente encontrado em tumores de tireoide de áreas expostas a radiações ionizantes (Chernobyl), mas que tem baixa especificidade, pois tem sido encontrado em outros tumores e também na TH. Rhoden et al.(19) encontraram que 68% das amostras de TH eram positivas para este marcador. Além disso, o RET/PTC1 apresentou-se nas amostras de PTC em níveis similares aos encontrados nas amostras de TH, o que reforça uma provável associação entre as duas doenças. Utilizando a imuno-histoquímica, observou-se um aumento da expressão da via PI3K/Akt (enzima fosfatidilinositol-3-cinase/cascata de sinalização celular da proteína cinase específica de serina/treonina) em tireoide com CPT e TH do que em tecido normal, sugerindo um provável mecanismo vinculando a reação inflamatória à carcinogênese tireoidiana. Segundo Larson et al., pacientes que apresentam a expressão aumentada desta via têm três vezes mais chance de desenvolver CPT, ratificando uma forte ligação entre a reação inflamatória e o desenvolvimento do câncer(18). Royer et al.(20) identificaram, via PCR, o gene hOGG1 (encoding human 8-oxoguanine DNA glycosilase), produtor de uma enzima reparadora de DNA cuja perda de sua heterozigosidade ocorre em 94% dos pacientes com CPT, em 73% nos pacientes com TH e em 8% nos pacientes com lesão benigna. Segundo os autores, isso reforça a ação lesiva acumulada no DNA e faz supor que alterações genéticas aberrantes se acumulam no epitélio folicular tireoidiano por um longo tempo, podendo ser um precursor do CPT. A despeito da controvérsia existente quanto à associação entre as duas doenças, parece claro que a coexistência das duas entidades confere melhor prognóstico em relação a pacientes com CPT e TH do que CPT sem TH associada, evidenciado por menor número de cirurgias adicionais ao tratamento cirúrgico inicial, menor dose acumulada de radioiodoterapia e persistência da doença, como já referido anteriormente(8,21). Observou-se predominância do gênero feminino nos três grupos - TH, CPT e CPT+TH -, fato já relatado amplamente na literatura, especialmente em relação à autoimunidade. Busca-se explicar tal fenômeno por flutuações hormonais e gravidez. Em relação a esta última, presume-se que o acúmulo de células fetais na tireoide materna poderia estar envolvido no desencadeamento do processo autoimune. Este estudo confirmou que a PAAF é um dos métodos diagnósticos mais precisos para estudo de malignidade de nódulos tireoidianos, em razão dos elevados níveis de sensibilidade e especificidade, fato comprovado por vários autores(5,22-24). O cálculo da razão de verossimilhança demonstra que os níveis V e VI de Bethesda são fortemente sugestivos de malignidade, o que reforça dados da literatura, em que não se constata falso-positivo na PAAF-US(23-25). O caso de falso-negativo, por outro lado, tem sido observado na literatura, que, como neste estudo, esteve associado a nódulo tireoidiano de grande volume, possivelmente relacionado a dificuldade de amostragem durante a PAAF-US. Os níveis V e VI, pelas duas avaliações, praticamente afirmam malignidade, o que está de acordo com os vários trabalhos em que a taxa de falso-positivo, nestes níveis, especialmente o nível VI, é extremamente baixa(22,23). Quando se avaliam os diferentes níveis de diagnóstico da PAAF por razão de verossimilhança, constata-se que o diagnóstico Bethesda II afasta malignidade com grande precisão. Em relação às categorias III e IV de Bethesda, há um paradoxo, justificado pelo número pequeno de casos, pois enquanto a frequência simples revelou que mais de 50% destas citologias eram de nódulos malignos, a razão de verossimilhança aponta no sentido de afastar malignidade. Na literatura, o nível III de Bethesda tem 5% a 15% de malignidade, ao passo que Broome et al.(25) encontraram 20% de malignidade. Acreditamos que a adaptação dos citopatologistas à nova classificação tenha possibilitado este tão elevado percentual de malignidade neste nível de Bethesda. A classificação de Bethesda, criada em 2009(22), não foi utilizada por todos os citopatologistas, mas separou bem os casos benignos (nível II) dos malignos (nível VI), deixando um percentual de diagnósticos indeterminados (níveis III, IV e V), cuja razão de verossimilhança entre eles não é bem definida. A maioria dos pacientes avaliados por PAAF-US e aqueles operados com suspeita de malignidade tinham bócios uninodulares, no entanto, os pacientes com nódulos benignos pela PAAF-US e operados por aumento do volume do nódulo, a quase totalidade foi de bócios multinodulares, o que pode sugerir que a indicação de cirurgia nos casos de bócios grandes (benignos) pode ter sido influenciada pela multiplicidade de nódulos. Persiste na literatura o questionamento se a presença de nódulo único aumenta a suspeita de malignidade(12,13). Tendo sido selecionado um percentual bem maior de nódulos malignos, poder-se-ia questionar se seria decorrente da melhora da técnica (PAAF-US) ou de um aumento real da incidência de nódulos tireoidianos malignos, o que é advogado por alguns autores(2). Estima-se que dos nódulos tireoidianos em uma população, cerca de 5% são malignos, o que, nesta população estudada, representaria 52 pacientes com câncer. Encontramos, dos 49 pacientes operados, 34 com câncer (42 nódulos malignos). Como a busca ativa destes pacientes foi encerrada bem próximo ao diagnóstico citológico, possivelmente há que termos mais casos de malignidade a serem diagnosticados cirurgicamente, o que se configura um viés de seleção do nosso trabalho. Outra limitação do estudo é o fato de que diferentes observadores avaliaram as citopatologias, em que pese ter havido um compromisso de todos os citopatologistas para reavaliarem os casos de material indeterminado. Surpreende neste estudo que não houve casos de carcinoma folicular, antes indicados como sendo 20% dos nódulos tireoidianos malignos(4,5). Estudo similar foi realizado por Coorough et al.(26), que em 3.981 casos analisados não foi constatado carcinoma folicular nem tumor de células foliculares oxifílicas (Hürthle), quer benigno ou maligno. Esta "ausência" de casos de carcinoma folicular, tumor mais agressivo que os carcinomas papilíferos, vem chamando a atenção de diversos autores, em diversas partes do mundo. Pensa-se que o status de suplementação de iodo da população pode ser o determinante para esta mudança na prevalência de carcinoma folicular da tireoide na população. Chama a atenção a presença de dois casos de carcinoma medular em nossa série, o que representa 4,2% de todos os pacientes submetidos a cirurgia, na população estudada, frequência similar deste tumor em outras séries(27). Assumindo que 5% da população geral têm nódulos tireoidianos, e que dentre estes 4,2% têm carcinoma medular da tireoide, em 1.049 pessoas (como as deste estudo) esperaríamos encontrar 2 (4,2%) casos de carcinoma medular nos 49 pacientes operados. Isto nos leva a inferir que a PAAF-US diagnosticou todos os casos esperados de carcinoma medular nos 1.049 pacientes estudados. Assim, evidencia-se que a PAAF-US é um bom método para o diagnóstico desta doença, em que pese discordarem alguns autores(27). Com base nas evidências relatadas por diversos autores a respeito da associação entre as duas doenças, presumimos que o pequeno número de pacientes operados em nossa amostra não permitiu provar esta associação. Estas evidências reforçam a preocupação de avaliar além da função tireoidiana, também por US, o paciente com TH, regularmente. São necessários, portanto, novos estudos com maior número de pacientes, no sentido de avaliar a associação entre as duas entidades. CONCLUSÃO Não houve associação entre TH e CP, possivelmente relacionada ao tamanho da amostra, mas a possibilidade de malignidade em TH deve ser lembrada em razão da concomitância das duas doenças já revelada na literatura. REFERÊNCIAS 1. Garmendia Madariaga A, Santos Palacios S, Guillén-Grima F, et al. The incidence and prevalence of thyroid dysfunction in Europe: a meta-analysis. J Clin Endocrinol Metab. 2014;99:923-31. 2. Vergamini LB, Frazier AL, Abrantes FL, et al. Increase in the incidence of differentiated thyroid carcinoma in children, adolescents, and young adults: a population-based study. J Pediatr. 2014;164:1481-5. 3. Mazzaferri EL. Management of a solitary thyroid nodule. N Engl J Med. 1993;328:553-9. 4. Alcântara DMF. Valor diagnóstico da biópsia da tireóide. Estudo comparativo. [Dissertação de mestrado]. Salvador, BA: Universidade Federal da Bahia; 1985. 5. Alcântara-Jones DM, Lavinas-Jones JM, Daltro R, et al. Valor diagnóstico da punção aspirativa da tireoide (PAAF): estudo comparativo da técnica com e sem uso da ultrassonografia [resumo]. In: XV Latin American Thyroid Congress; 2013 Mar 20-23; Florianópolis, SC. 6. Dailey ME, Lindsay S, Skahen R. Relation of thyroid neoplasms to Hashimoto disease of the thyroid gland. Arch Surg. 1955;70:291-7. 7. Loh KC, Greenspan FS, Dong F, et al. Influence of lymphocytic thyroiditis on the prognostic outcome of patients with papillary thyroid carcinoma. J Clin Endocrinol Metab. 1999;84:458-63. 8. Jankovic B, Le KT, Hershman JM. Clinical review: Hashimoto's thyroiditis and papillary thyroid carcinoma: is there a correlation? J Clin Endocrinol Metab. 2013;98:474-82. 9. Maceri DR, Sullivan MJ, McClatchney KD. Autoimmune thyroiditis: pathophysiology and relationship to thyroid cancer. Laryngoscope. 1986;96:82-6. 10. Anil C, Goksel S, Gursoy A. Hashimoto's thyroiditis is not associated with increased risk of thyroid cancer in patients with thyroid nodules: a single-center prospective study. Thyroid. 2010;20:601-6. 11. Kim MJ, Kim EK, Park SI, et al. US-guided fine-needle aspiration of thyroid nodules: indications, techniques, results. Radiographics. 2008;28:1869-89. 12. American Thyroid Association (ATA) Guidelines Taskforce on Thyroid Nodules and Differentiated Thyroid cancer, Cooper DS, Doherty GM, et al. Revised American Thyroid Association Management Guidelines for patients with thyroid nodules and differentiated thyroid cancer. Thyroid. 2009;19:1167-214. 13. Frates MC, Benson CB, Charboneau JW, et al. Management of thyroid nodules detected at US: Society of Radiologists in Ultrasound consensus conference statement. Radiology. 2005;237:794-800. 14. Kini SR, Smith-Purslow MJ. Adequacy, reporting system, and cytopreparatory technique. In: Kini SR, editor. Guide to clinical aspiration biopsy: thyroid. 2nd ed. New York-Tokyo: Igaku-Shoin; 1996. p. 13-28. 15. Okayasu I, Fujiwara M, Hara Y, et al. Association of chronic lymphocytic thyroiditis and thyroid papillary carcinoma. A study of surgical cases among Japanese, and white and African Americans. Cancer. 1995;76:2312-8. 16. Campos LA, Picado SM , Guimarães AV , et al. Thyroid pappilary carcinoma associated to Hashimoto's thyroiditis. Braz J Otorhinolaryngol. 2012;78:77-80. 17. Mazokopakis EE, Tzortzinis AA, Dalieraki-Ott EI, et al. Coexistence of Hashimoto's thyroiditis with papillary thyroid carcinoma. A retrospective study. Hormones. 2010;9:312-7. 18. Larson SD, Jackson LN, Riall TS, et al. Incresed incidence of well-differentiated thyroid cancer associated with Hashimoto thyroiditis and the role of the PI3k/Akt pathway. J Am Coll Surg. 2007;204:764-75. 19. Rhoden KJ, Unger K , Salvatore G , et al. RET/papillary thyroid cancer rearrangement in nonneoplastic thyrocytes: follicular cells of Hashimoto's thyroiditis share low-level recombination events with a subset of papillary carcinoma. J Clin Endocrinol Metab. 2006;91:2414-23. 20. Royer MC, Zhang H, Fan CY, et al. Genetic alterations in papillary thyroid carcinoma and Hashimoto thyroiditis: an analysis of hOGG1 loss of heterozygosity. Arch Otolaryngol Head Neck Surg. 2010;136:240-2. 21. Dvorkin S, Robenshtok E, Hirsch D, et al. Differentiated thyroid cancer is associated with less aggressive disease and better outcome in patients with coexisting Hashimoto thyroiditis. J Clin Endocrinol Metab. 2013;98:2409-14. 22. Theoharis CG, Schofield KM, Hammers L, et al. The Bethesda thyroid fine-needle aspiration classification system: year 1 at an academic institution. Thyroid. 2009;19:1215-23. 23. Nou E, Kwong N, Alexander LK, et al. Determination of the optimal time interval for repeat evaluation after a benign thyroid nodule aspiration. J Clin Endocrinol Metab. 2014;99:510-6. 24. Yoon JH, Kwak JY, Moon HJ, et al. The diagnostic accuracy of ultrasound-guided fine-needle aspiration biopsy and the sonographic differences between benign and malignant thyroid nodules 3 cm or larger. Thyroid. 2011;21:993-1000. 25. Broome JT, Solorzano CC. The impact of atypia/follicular lesion of undetermined significance on the rate of malignancy in thyroid fine-needle aspiration: evaluation of the Bethesda System for Reporting Thyroid Cytopathology. Surgery. 2011;150:1234-41. 26. Coorough N, Hudak K, Buehler D, et al. Fine needle aspiration of the thyroid: a contemporary experience of 3981 cases. J Surg Res. 2011;170:48-51. 27. American Thyroid Association Guidelines Task Force, Kloos RT, Eng C, et al. Medullary thyroid cancer: management guidelines of the American Thyroid Association. Thyroid. 2009;19:565-612. 1. Professora Associada III do Departamento de Patologia e Medicina Legal da Universidade Federal da Bahia (UFBA), Endocrinologista do Hospital São Rafael, Salvador, BA, Brasil 2. Acadêmica de Medicina da Universidade Salvador (Unifacs), Salvador, BA, Brasil 3. Acadêmicos de Medicina da Faculdade de Medicina da Universidade Federal da Bahia (UFBA), Salvador, BA, Brasil 4. Acadêmica de Medicina da Escola Bahiana de Medicina e Saúde Pública (EBMSP), Salvador, BA, Brasil 5. Médico Assistente Patologista do Hospital São Rafael, Salvador, BA, Brasil 6. Professora Associada IV da Universidade Federal da Bahia, Salvador, BA, Brasil Endereço para correspondência: Dra. Daysi Maria de Alcântara-Jones Rua Professor Sabino Silva, 1077, ap. 402, Jardim Apipema Salvador, BA, Brasil, 40155-250 E-mail: daysijones@gmail.com Recebido para publicação em 16/10/2014. Aceito, após revisão, em 10/11/2014. Trabalho realizado no Hospital São Rafael, Salvador, BA, Brasil. |
|
Av. Paulista, 37 - 7° andar - Conj. 71 - CEP 01311-902 - São Paulo - SP - Brazil - Phone: (11) 3372-4544 - Fax: (11) 3372-4554