Radiologia Brasileira - Publicação Científica Oficial do Colégio Brasileiro de Radiologia
AMB - Associação Médica Brasileira CNA - Comissão Nacional de Acreditação
 Vol. 47 nº 4 - Jul. / Ago. of 2014
Vol. 47 nº 4 - Jul. / Ago. of 2014
|
RELATO DE CASO
|
|
|
|
|
Autho(rs): Juliana Santos Kadow1; Carla Jeronimo Peres Fingerhut1; Vinicius de Barros Fernandes1; Klaus Rizk Stuhr Coradazzi1; Lucas Marciel Soares Silva1; Thiago José Penachim2 |
|
|
Descritores: Peritonite; Fibrose peritoneal; Esclerose peritoneal encapsulante; Tomografia computadorizada. |
|
|
Resumo: INTRODUÇÃO
Peritonite esclerosante encapsulante (PEE) é uma rara e curiosa entidade, de etiologia desconhecida. Consiste no envelopamento total ou parcial do intestino delgado por uma membrana espessa de tecido conjuntivo fibroso semelhante a um casulo, podendo estender-se e envolver outros órgãos como intestino grosso, fígado e estômago(1). A PEE apresenta manifestação clínica inespecífica, como dor abdominal frustra e perda de peso, além de episódios recorrentes de obstruções intestinais agudas ou subagudas com ou sem massa abdominal associada(2,3). Esta condição foi descrita com vários nomes, incluindo "casulo abdominal" (abdominal coccon) por Foo em 1978(3), "peritonite encapsulada crônica fibrosa" por Owtschinnikow em 1907(4) e "peritonite esclerosante encapsulante" por Deeb et al. em 1998(4), estando muitas vezes associada a condições que levam a peritonite recorrente e a diálise peritoneal. O presente relato aborda um caso de diagnóstico tomográfico pré-operatório de PEE, posteriormente confirmado por laparotomia exploradora, enfatizando alguns sinais clínicos e imaginológicos que contribuem para aumentar o nível de suspeição, possibilitando o planejamento do tratamento adequado e evitando abordagens cirúrgicas desnecessárias. RELATO DO CASO Paciente masculino, 37 anos, pardo, encaminhado de outro serviço queixando-se de dor abdominal difusa e massa abdominal palpável há cerca de um ano, com provável diagnóstico de hérnia umbilical. Referia antecedente de paracoccidioidomicose diagnosticada há cerca de 20 anos, período em que evoluiu com volumosa ascite. Referia também tabagismo e cirrose hepática secundária a etilismo com hipertensão portal. Ao exame físico na admissão, estava em bom estado geral, com abdome globoso e ruídos hidroaéreos presentes; apresentava também tumor volumoso, móvel e doloroso, palpável no hipocôndrio direito, além de hérnia umbilical de pequeno volume. Foi realizada tomografia computadorizada (TC) de abdome, que demonstrou aglomerado de alças do intestino delgado, com moderada distensão no mesogástrio, envolto por uma membrana espessa e regular, além de moderada quantidade de líquido ascítico, loculado, na pelve (Figura 1). 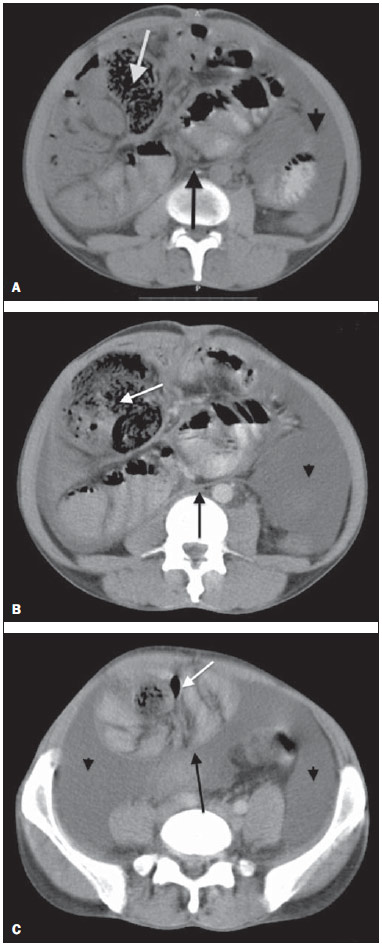 Figura 1. Cortes axiais de TC de abdome sem (A) e com contraste (B,C) identificando aglomerado de alças do intestino delgado com moderada distensão líquida e gasosa (seta branca) concentradas principalmente na região do mesogástrio e envoltas por uma membrana espessa e regular (seta preta), associado a espessamento e maior realce das reflexões peritoneais, bem como moderada quantidade de líquido com aspecto loculado (cabeça de seta), mais concentrado na pelve. No terceiro dia de internação o paciente evoluiu com abdome agudo obstrutivo, optando-se por realizar laparotomia exploradora. No intraoperatório foi observada membrana fibrosa, espessa, branco-acinzentada envolvendo alças de intestino delgado, contínua ao peritônio visceral, semelhante a um casulo (Figura 2). Foram feitas remoção da cápsula e lise das aderências, além de enterectomia segmentar. 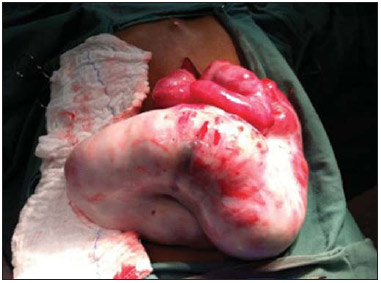 Figura 2. Peça cirúrgica. Imagem intraoperatória da laparotomia exploradora mostrando massa abdominal consistente com membrana fibrosa, espessa, brancoacinzentada, envolvendo alças de intestino delgado, contínua ao peritônio visceral, semelhante a um casulo. A avaliação histológica da membrana que envolvia as alças de intestino delgado revelou processo inflamatório crônico não granulomatoso associado a fibrose intersticial, com ectasia vascular em tecido conjuntivo denso, além de necrose isquêmica e serosite aguda do segmento ressecado de intestino delgado. O paciente evoluiu insatisfatoriamente, com diagnóstico de fístula enteral, e no 17º dia de pós-operatório optou-se por nova abordagem cirúrgica, confeccionado-se fistulostomia enterocutânea. Após o procedimento, o paciente evoluiu com infecções recorrentes, desnutrição grave e óbito 46 dias após a internação. DISCUSSÃO A PEE pode ser classificada em primária ou idiopática e secundária(14). A forma primária já foi associada a menstruação retrógrada em mulheres e a anormalidades no desenvolvimento embriológico peritoneal, podendo haver concomitância de hipoplasia do grande omento e malformação dos vasos mesentéricos(1,3). A forma secundária está associada a fatores predisponentes como diálise peritoneal, peritonite recorrente, doenças granulomatosas infecciosas e não infecciosas, doenças autoimunes (lúpus eritematoso sistêmico), terapia prolongada com practolol, cateteres abdominais (Le Veen shunts), quimioterapia intraperitoneal, transplante de fígado, cirrose, endometriose, tecomas luteinizantes ovarianos, deficiência de proteína S, ruptura de cisto dermoide, exposição a amianto e material fibrogênico(1). A quase totalidade dos casos de PEE descritos na literatura teve o diagnóstico intraoperatório. O diagnóstico préoperatório requer alto índice de suspeição clínica, sendo os primeiros sinais clínicos geralmente inespecíficos e frequentemente não são reconhecidos até que o paciente desenvolva obstrução parcial ou total do intestino delgado. Os sintomas podem ser dor e distensão abdominal recorrente, náusea, vômito, anorexia, perda de peso, desnutrição, episódios recorrentes de obstrução intestinal aguda, subaguda ou crônica, além de massa abdominal(1,4). Uma vez que os achados clínicos de PEE são inespecíficos, os exames de imagem tornam-se ferramentas úteis no diagnóstico precoce, contribuindo diretamente na instituição de um tratamento adequado. A TC de abdome de pacientes com PEE demonstra alças de intestino delgado aglomeradas e distendidas, concentradas em um segmento abdominal, envolvidas por uma membrana espessa, com espessamento peritoneal, ascite e coleções líquidas loculadas, podendo haver calcificações peritoneais. A fibrose resulta ainda em retração da raiz do mesentério, causando aderências e emaranhado de alças e conduzindo a obstrução e disfunção intestinal. Diante disso, comparada com outras técnicas de imagem, a TC fornece o quadro completo da entidade, assim como qualquer complicação associada, além de ajudar a excluir outras possíveis causas de obstrução intestinal(5). O tratamento da PEE consiste na excisão cirúrgica da membrana fibrótica, lise das aderências entre as alças intestinais e ressecção, caso haja inviabilidade, do segmento intestinal acometido. O prognóstico após tratamento cirúrgico apropriado é bom, entretanto, depende da coexistência de outras doenças(6). O presente relato, enfim, destaca a PEE como uma doença rara, cujo diagnóstico pré-operatório depende da avaliação por imagem, sendo a TC de grande relevância. Dada a importância do diagnóstico pré-operatório da PEE por métodos de imagem, é necessário que o radiologista reconheça e esteja atento aos sinais tomográficos que sugiram o seu diagnóstico. REFERÊNCIAS 1. Tannoury JN, Abboud BN. Idiopathic sclerosing encapsulating peritonitis: abdominal cocoon. World J Gastroenterol. 2012;18:19992004. 2. Hosein HH, Quane LK, Cohen AJ. Abdominal cocoon. Appl Radiol. 2003;32(10). 3. Altinli E, Sumer A, Celik A. Abdominal cocoon: a rare cause of intestinal obstruction. Israeli Journal of Emergency Medicine. 2007;7:424. 4. Ranganathan S, Abdullah BJJ, Sivanesaratnam V. Abdominal cocoon syndrome. J HK Coll Radiol. 2003;6:2013. 5. Gupta S, Shirahatti RG, Anand J. CT findings of an abdominal cocoon. AJR Am J Roentgenol. 2004;183:165860. 6. Da Luz MM, Barral SM, Barral CM, et al. Idiopathic encapsulating peritonitis: report of two cases. Surg Today. 2011;41:16448. 1. Médicos Residentes do Hospital e Maternidade Celso Pierro Pontifícia Universidade Católica de Campinas (PUC-Campinas), Campinas, SP, Brasil 2. Médico Radiologista, Chefe do Hospital e Maternidade Celso Pierro Pontifícia Universidade Católica de Campinas (PUC-Campinas), Campinas, SP, Brasil Endereço para correspondência: Dr. Vinicius de Barros Fernandes Avenida Onze de Junho, 970, ap. 71, Vila Clementino São Paulo, SP, Brasil, 04041-003 E-mail: vinicius.barros.fernandes@gmail.com Recebido para publicação em 19/4/2013. Aceito, após revisão, em 17/10/2013. Trabalho realizado no Hospital e Maternidade Celso Pierro Pontifícia Universidade Católica de Campinas (PUC-Campinas), Campinas, SP, Brasil. |
|
Av. Paulista, 37 - 7° andar - Conj. 71 - CEP 01311-902 - São Paulo - SP - Brazil - Phone: (11) 3372-4544 - Fax: (11) 3372-4554