Radiologia Brasileira - Publicação Científica Oficial do Colégio Brasileiro de Radiologia
AMB - Associação Médica Brasileira CNA - Comissão Nacional de Acreditação
 Vol. 47 nº 3 - Maio / Jun. of 2014
Vol. 47 nº 3 - Maio / Jun. of 2014
|
ENSAIO ICONOGRÁFICO
|
|
|
|
|
Autho(rs): Daniel Aguiar Dias1; Fábio Luiz Onuki Castro2; James Henrique Yared3; Ademar Lucas Júnior4; Nelson Fortes Paes Diniz Ferreira5; Luiz Alves Ferreira Filho1 |
|
|
Descritores: Membrana; Liliequist; Terceiro-ventriculostomia; Ressonância magnética; Neurorradiologia. |
|
|
Resumo: INTRODUÇÃO
A membrana de Liliequist (ML) é uma estrutura complexa e variável. Descrita inicialmente por Key e Retzius em 1875, foi novamente estudada por Liliequist em 1956 nos seus estudos pneumoencefalográficos de cadáveres. Trata-se de uma estrutura anatômica bem conhecida pelos neurocirurgiões, notando-se crescente interesse em seu estudo com o aprimoramento e a disseminação de técnicas cirúrgicas endoscópicas minimamente invasivas(1). Apesar de pouco reconhecida no meio radiológico, a avaliação por imagem desta membrana é factível na maior parte dos pacientes(1,2), e o seu conhecimento está justificado devido às várias implicações clinicocirúrgicas, dentre elas: o planejamento e o possível insucesso de derivações ventriculares endoscópicas, a etiopatogenia e a apresentação clínica dos cistos aracnoides suprasselares e das hemorragias perimesencefálicas(1,2). A importância da avaliação pré-operatória da ML por métodos de imagem ainda está por ser definida, apesar de trabalhos assinalarem que, além de exequível, pode inclusive influenciar de modo positivo os resultados cirúrgicos(3). ANATOMIA E ASPECTOS RADIOLÓGICOS Pode-se identificar a ML como uma fina estrutura (< 1 mm, com espessura sempre inferior ao túber cinéreo) sob o assoalho do terceiro ventrículo, estendendo-se anteriormente do dorso da sela turca até os corpos mamilares, posteriormente. Ela pode ser considerada um remanescente do tentório primário, formada por uma camada simples ou dupla da aracnoide e dividida em três segmentos (Figuras 1 e 2): selar, diencefálico e mesencefálico. O segmento selar é o mais constantemente visto nos métodos de imagem, seguido pelo diencefálico e mesencefálico(1), estes dois últimos também menos frequentemente isolados em estudos em cadáveres(2). Tal achado pode ser explicado pelo fato de o segmento mesencefálico, em regra, ser incompleto, mais fino e apresentar uma fenestração para passagem da artéria basilar. 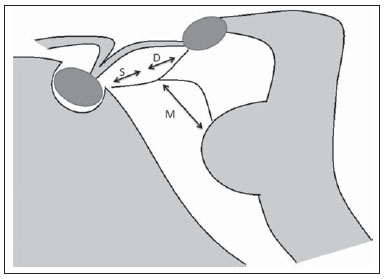 Figura 1. Ilustração esquemática da anatomia da membrana de Liliequist demonstrando os três segmentos no plano sagital. S, segmento selar; M, segmento mesencefálico; D, segmento diencefálico. (Modificado de Fushimi et al.(1)). 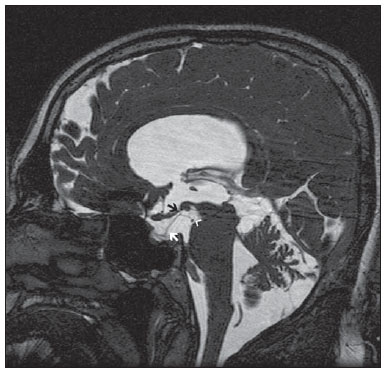 Figura 2. Anatomia radiológica. Imagem obtida com a sequência CISS, no plano sagital (discretamente paramediana), mostra com clareza a membrana de Liliequist e seus três segmentos. Observar a inserção da membrana no corpo mamilar e sua espessura, bem inferior à espessura do assoalho do terceiro ventrículo. A seta branca identifica o segmento selar, a seta preta, o segmento diencefálico, e a cabeça de seta, o segmento mesencefálico. Na maior parte dos casos revisados da literatura, a membrana apresenta inserções laterais nos nervos oculomotores ou nas suas adjacências, geralmente nas bainhas de aracnoide circunjacentes aos nervos (Figura 3). A ancoragem posterior é objeto de controvérsia, especialmente se a inserção é retromamilar ou pré-mamilar. Do ponto de vista de imagem, alguns estudos mostram uma maior incidência da inserção pré-mamilar(1,2). 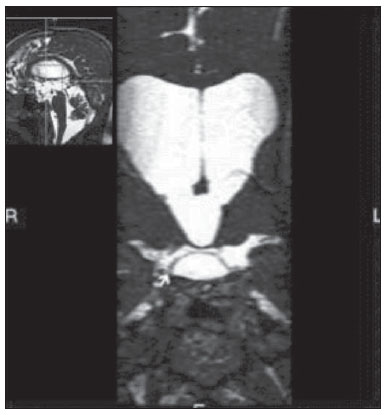 Figura 3. Anatomia radiológica. Imagem CISS com aquisição isotrópica, o que permite posteriores reformatações multiplanares, como demonstrado acima no plano coronal, salientando as inserções laterais da membrana de Liliequist junto às bainhas dos terceiro pares cranianos, aspecto mais bem demonstrado à direita (seta). Vale ainda ressaltar que a ML, principalmente devido ao seu componente diencefálico, isola a cisterna interpeduncular da cisterna quiasmática, ocorrendo bloqueio total em cerca de 10-30% dos casos. Este fato apresenta importância do ponto de vista clínico, motivo pelo qual será explorado mais adiante. A delgada estrutura da membrana pode ser mais bem avaliada com o uso de sequências específicas que conciliem alto contraste e resolução anatômica. Para tal finalidade, a sequência constructive interference in steady state (CISS), por seu efeito de cisternografia, destaca-se como a melhor opção, sendo hoje o método de escolha para avaliação por imagem de nervos cranianos, análise de cistos, massas císticas, neurocisticercose e hidrocefalia. CISS é um membro da família das sequências fast gradient echo (GRE) e apresenta diferentes nomes, de acordo com o fabricante do aparelho, sendo chamada de fast imaging employing steady state (FIESTA) pela General Electric, true fast imaging with steady-state precession (FISP) pela Siemens, balanced fast field echo (FFE) pela Philips, e true steady-state free precession (SSFP) pela Toshiba(4). IMPORTÂNCIA CLÍNICA E CIRÚRGICA Implicações cirúrgicas A oclusão pela ML, ou mesmo por outras trabéculas aracnóideas pré-pontinas, já é causa bem estabelecida de insucesso de terceiro-ventriculostomia endoscópica, abordagem cirúrgica utilizada classicamente para hidrocefalias obstrutivas decorrentes de estenoses aquedutais. Vale lembrar que, mais recentemente, esta técnica tem sido utilizada também em alguns casos selecionados de hidrocefalia não obstrutiva, embasando-se em novos conceitos hidrodinâmicos do fluxo liquórico, dentre eles o de estenose aquedutal relativa(5). Neste procedimento o neurocirurgião realiza a punção do assoalho do terceiro ventrículo mediante visualização direta, comunicando o terceiro ventrículo com as cisternas basais. Durante o intra-operatório, o fluxo liquórico já pode ser visto através do orifício. Para o adequado sucesso do tratamento, é também necessário criar uma via permeável das cisternas interpeduncular e pré-pontina com a cisterna quiasmática/suprasselar. Se o fluxo entre as cisternas não for evidenciado, suspeita-se de imperfuração da ML, podendo ser fenestrada neste mesmo tempo cirúrgico, caso factível. Neste sentido, aventa-se que a avaliação pré-operatória da anatomia local, incluindo a pesquisa e análise das membranas aracnoideas, poderia oferecer subsídios adicionais para o planejamento da cirurgia. Na avaliação por imagem após o procedimento, pode-se visualizar o fluxo liquórico por meio do shunt, caracterizado pela presença de intenso artefato de fluxo (flow-void), podendo-se inclusive lançar mão de técnicas de contraste de fluxo (phase contrast). Com esse recurso, além de se analisar a pulsatilidade do fluxo liquórico, há a possibilidade da mensuração do stroke volume. Cabe ressaltar que o acompanhamento das dimensões ventriculares não é um parâmetro fidedigno na avaliação da patência da estomia. Caso seja evidenciada uma estomia não funcionante, seja por bases clínicas e/ou imaginológicas, a avaliação por ressonância magnética (RM) com a técnica de 3D-CISS pode ser de grande valia, sendo possível diferenciar a oclusão da estomia (normalmente por tecido cicatricial) de eventuais obstruções mecânicas pela ML e/ou por outras trabéculas aracnóideas na cisterna pré-pontina, conforme o exemplo apontado na Figura 4(3,5,6). 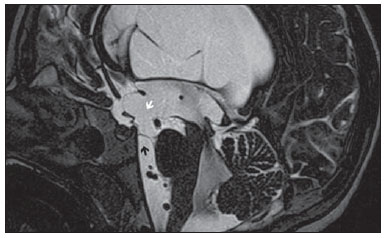 Figura 4. Insucesso de terceiro-ventriculostomia. Pós-operatório de terceiro-ventriculostomia endoscópica. Chama a atenção o intenso artefato de fluxo através do aqueduto cerebral para o quarto ventrículo. Observar a ausência de fluxo identificável pela estomia no terceirto ventrículo, que se encontra pérvia e ampla (seta branca). Notar a membrana na cisterna pré-pontina (seta preta), que pode corresponder à membrana de Liliequist íntegra rebaixada ou mesmo membrana prépontina. Observa-se, ainda, acentuada dilatação global do sistema ventricular, provavelmente decorrente de obstrução ao nível dos tratos de saída do quarto ventrículo, onde não havia evidência de fluxo liquórico. Cistos aracnoides suprasselares Outra afecção cuja gênese está intimamente relacionada à ML é o cisto aracnoide suprasselar. Este pode ser entendido como uma invaginação ou divertículo da ML não perfurada, que acumula liquor progressivamente. Dessa forma, origina-se uma formação cística na cisterna suprasselar, que pode inclusive herniar através do assoalho do terceiro ventrículo e daí para o forame de Monro, sendo causa, portanto, de hidrocefalia obstrutiva (Figura 5).  Figura 5. Cisto aracnoide suprasselar. Imagem sagital paramediana com sequência CISS (A) e coronal ponderada em T2, obtida por técnica convencional (B). Observar a volumosa formação cística insinuando- se da região suprasselar para o interior do terceiro e do ventrículo lateral direito. Em A é possível notar a insinuação da membrana de Liliequist (seta), a qual forma a parede do cisto. Além do quadro clínico de hidrocefalia obstrutiva, os sintomas estão relacionados ao efeito de massa característico de lesões suprasselares (distúrbios visuais e disfunções endocrinológicas relacionadas à disfunção do eixo hipotálamohipofisário). Embora seja uma apresentação rara e inespecífica, também é descrita a clássica síndrome bobble-head doll, que muitas vezes pode ser interpretada erroneamente como um tique em crianças pequenas. Os achados de imagem são superponíveis aos de cistos aracnoides em outras regiões, caracterizados como formações císticas com conteúdo isodenso/isointenso ao liquor em todas as aquisições, paredes delgadas e sem realce pós-contraste. A ausência de gordura e de hipersinal à difusão na sequência ecoplanar auxiliam na eventual distinção com os cistos dermoides e epidermoides, respectivamente. O tratamento dos cistos suprasselares avançou nos últimos anos com o emprego de técnicas endoscópicas minimamente invasivas, embora ainda haja controvérsias a respeito de qual o melhor procedimento a ser adotado (ventriculocistostomia versus ventriculocistocisternostomia)(7). Hemorragias perimesencefálicas Ainda em relação às implicações clínicas relevantes, vale ressaltar a hemorragia perimesencefálica não aneurismática. Alguns autores sugerem que o termo mais correto para esta afecção seria "hemorragia pré-tronco não aneurismática", tendo em vista que o sangramento usualmente apresenta epicentro anteriormente à cisterna pré-pontina. Entretanto, podem ser vistos em qualquer lugar na cisterna perimesencefálica, como demonstrado na Figura 6. 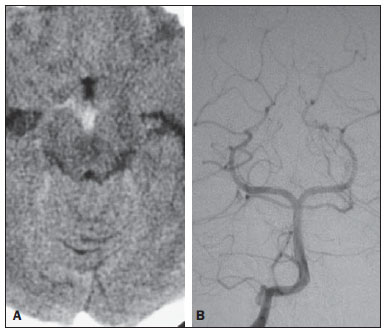 Figura 6. Hemorragia perimesencefálica. Material hemático espontaneamente hiperdenso ao nível da cisterna interpeduncular (tomografia computadorizada sem contraste, imagem A). A angiografia com subtração digital (imagem B) não evidenciava malformações aneurismáticas (neste caso, para fins ilustrativos, demonstrada somente a circulação posterior). Nessa condição, revestem-se de especial importância os aspectos anatômicos anteriormente descritos, já que explicam a sua fisiopatologia, bem como os seus critérios diagnósticos. Trata-se de um sangramento de gênese incerta, mas que provavelmente está relacionado à ruptura de pequenas veias perimesencefálicas ou capilares. Em contraste com o quadro clínico mais exuberante observado nos pacientes com ruptura de aneurismas e decorrente hemorragia subaracnoide, os pacientes com hemorragia perimesencefálica não aneurismática apresentam um ictus mais brando, marcado por cefaleia, meningismo, fotofobia e náuseas, sendo rara a perda de consciência. Em princípio, esta condição apresenta um prognóstico mais favorável que os sangramentos subaracnoides por rupturas de aneurisma, sendo menos frequentes complicações como o ressangramento e o vasoespasmo. Do ponto de vista de diagnóstico por imagem, enfatiza-se que o material hemático, em regra, está contido abaixo da ML, ou seja, nas cisternas perimesencefálica (subdividida em interpeduncular, crural, ambiente e quadrigeminal) e/ou pré-pontina. Quantidade significativa de sangue passando cranialmente através da membrana para as cisternas quiasmática/suprasselar, silvianas ou inter-hemisférica deve ser vista com suspeição, ou seja, direcionar para a possibilidade diagnóstica de ruptura aneurismática. A angiografia é mandatória para excluir aneurismas, mesmo porque cerca de 3% dos pacientes com ruptura de aneurisma da bifurcação da basilar preenchem os critérios de imagem supracitados para hemorragia perimesencefálica não aneurismática. Ainda se discute a necessidade de uma segunda angiografia quando a primeira for negativa, notadamente em casos duvidosos ou em pacientes de alto risco(8). Portanto, caracterizar o sangramento como abaixo da ML direciona para o diagnóstico desta afecção, que possui processo fisiopatológico distinto e melhor prognóstico que as hemorragias nas cisternas basais decorrentes de rupturas aneurismáticas. CONCLUSÃO O conhecimento da ML por parte dos radiologistas é de extrema importância, seja para o melhor entendimento das várias condições relacionadas a ela ou até mesmo para o adequado entrosamento e diálogo com o clínico/cirurgião solicitante. Ademais, com o recente avanço das técnicas neurocirúrgicas endoscópicas, houve novo entusiasmo no estudo desta estrutura. Ressalta-se ainda que o advento de técnicas de RM com alto detalhamento permite a avaliação e o melhor conhecimento de suas particularidades anatômicas. REFERÊNCIAS 1. Fushimi Y, Miki Y, Ueba T, et al. Liliequist membrane: three-dimensional constructive interference in steady state MR imaging. Radiology. 2003;229:360-5. 2. Froelich SC, Abdel Aziz KM, Cohen PD, et al. Microsurgical and endoscopic anatomy of Liliequist's membrane: a complex and variable structure of the basal cisterns. Neurosurgery. 2008;63(1 Suppl 1):ONS1-8. 3. Anýk I, Ceylan S, Koc K, et al. Membranous structures affecting the success of endoscopic third ventriculostomy in adult aqueductus sylvii stenosis. Minim Invasive Neurosurg. 2011;54:68-74. 4. Gonçalves FG, do Amaral LLF. Constructive interference in steady state imaging in the central nervous system. European Neurological Review. 2011;6:138-42. 5. Gangemi M, Maiuri F, Naddeo M, et al. Endoscopic third ventriculostomy in idiopathic normal pressure hydrocephalus: an Italian multicenter study. Neurosurgery. 2008;63:62-7. 6. Bargalló N, Olondo L, Garcia AI, et al. Functional analysis of third ventriculostomy patency by quantification of CSF stroke volume by using cine phase-contrast MR imaging. AJNR Am J Neuroradiol. 2005;26:2514-21. 7. El-Ghandour NM. Endoscopic treatment of suprasellar arachnoid cysts in children. J Neurosurg Pediatr. 2011;8:6-14. 8. Greenberg M. Handbook of neurosurgery. 7th ed. New York: Thieme; 2010. 1. Médicos, Fellows em Neurorradiologia e Cabeça e Pescoço do Hospital do Coração (HCor) e Teleimagem, São Paulo, SP, Brasil 2. Médico Neurorradiologista do Hospital do Coração (HCor) e Teleimagem, São Paulo, SP, Brasil 3. Médico Neurorradiologista do Hospital do Coração (HCor), Teleimagem e Alta, São Paulo, SP, Brasil 4. Médico Neurorradiologista e Radiologia de Cabeça e Pescoço do Hospital do Coração (HCor), Teleimagem e Alta, São Paulo, SP, Brasil 5. Médico, Chefe da Neurorradiologia do Hospital do Coração (HCor), Teleimagem e Alta, São Paulo, SP, Brasil Endereço para correspondência: Dr. Daniel Aguiar Dias Rua Deputado Moreira da Rocha, 500, ap. 1600, Meireles Fortaleza, CE, Brasil, 60160-060 E-mail: daniel_aguiar@hotmail.com Recebido para publicação em 28/5/2013. Aceito, após revisão, em 9/9/2013. Trabalho realizado no Hospital do Coração (HCor)-Associação do Sanatório Sírio e Teleimagem, São Paulo, SP, Brasil. |
|
Av. Paulista, 37 - 7° andar - Conj. 71 - CEP 01311-902 - São Paulo - SP - Brazil - Phone: (11) 3372-4544 - Fax: (11) 3372-4554