Radiologia Brasileira - Publicação Científica Oficial do Colégio Brasileiro de Radiologia
AMB - Associação Médica Brasileira CNA - Comissão Nacional de Acreditação
 Vol. 46 nº 5 - Set. / Out. of 2013
Vol. 46 nº 5 - Set. / Out. of 2013
|
RELATO DE CASO
|
|
|
|
|
Autho(rs): Mauricio Kauark Amoedo1; Luciana Volpon Soares Souza2; Antônio Soares Souza3; Arthur Soares Souza Júnior4; Edson Marchiori5 |
|
|
Descritores: Enfisema intersticial pulmonar; Neonatos; Ventilação mecânica. |
|
|
Resumo: INTRODUÇÃO
Ainda pouco conhecido por radiologistas não especialistas, o enfisema intersticial pulmonar (EIP) representa complicação aguda infrequente nos recém-nascidos pré-termos de baixo peso, que desenvolvem síndrome do desconforto respiratório com necessidade de ventilação mecânica, embora estas não sejam características essenciais(1,2). A gênese desta condição é atribuída aos efeitos das grandes pressões providas pela ventilação mecânica em um pulmão pouco complacente, determinando ruptura alveolar e extravasamento de ar para o interstício pulmonar. Este extravasamento leva à formação de conglomerados císticos de ar aprisionado, que comprimem os feixes perivasculares e geram redução ainda maior da complacência pulmonar(3,4). O diagnóstico e tratamento precoces são essenciais, visto que medidas simples podem levar à resolução do quadro em estágios iniciais, ao passo que o atraso no seu reconhecimento pode implicar na necessidade de tratamentos mais invasivos e complicações agudas e crônicas. Os autores apresentam o caso de um recém-nascido prematuro que desenvolveu EIP persistente, e que, mesmo após o diagnóstico tardio, apresentou evolução clínica favorável ao tratamento. São abordadas as características principais desta entidade, enfatizando-se os achados de imagem. RELATO DO CASO Masculino, recém-nascido com 28 semanas por trabalho de parto prematuro, pesando 1.385 gramas, desenvolveu síndrome do desconforto respiratório, sendo submetido a intubação orotraqueal com instilação traqueal de surfactante pulmonar. Os marcadores infecciosos eram negativos. No quarto dia de vida, evoluiu com pequeno pneumotórax à esquerda, reabsorvido espontaneamente. No sexto dia, ainda sob ventilação mecânica, a radiografia do tórax mostrava redução difusa da transparência pulmonar bilateral, associada a imagens hipoatenuantes serpentiformes e tubuliformes, diferentes de broncogramas aéreos (Figura 1). Houve piora no padrão das imagens nos dias consecutivos, com presaumento gradual e persistente do volume pulmonar à esquerda, com herniação deste para o lado direito, desviando a linha média e colabando o pulmão contralateral (Figura 2). Ao ser admitido em nosso serviço, optou-se pela realização de tomografia computadorizada do tórax (Figura 3), que demonstrava, além dos aspectos já evidenciados nas radiografias, opacidades lineares e puntiformes com padrão de "linhas e pontos" em meio a múltiplas inclusões císticas grosseiramente ovalares. Houve melhor caracterização da imagem cística de contornos regulares (pseudocisto) à esquerda. O conjunto dos achados permitiu o diagnóstico de EIP. 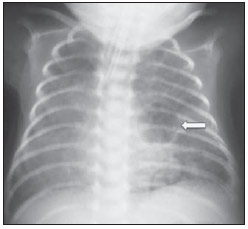 Figura 1. Radiografia do tórax em anteroposterior. Imagens hipoatenuantes serpentiformes e tubuliformes bilaterais, diferentes de broncogramas aéreos. Sinais de congestão venosa. Imagem cística à esquerda (seta). 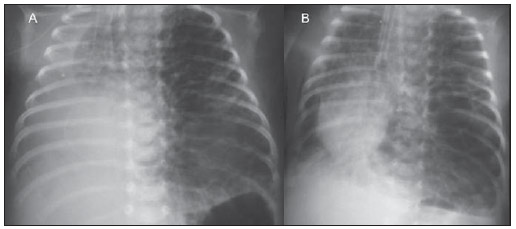 Figura 2. Radiografias do tórax em anteroposterior. Evolução temporal: aumento gradual e persistente do volume pulmonar à esquerda, levando a herniação e desvio da linha média para a direita, mais acentuados em B, associados ao colabamento do pulmão direito. 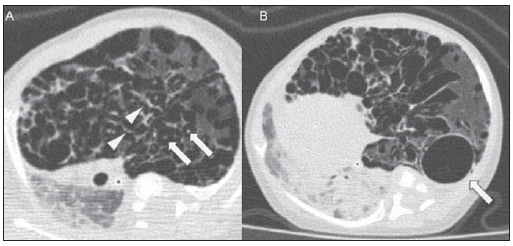 Figura 3. Imagens axiais da tomografia computadorizada do tórax. A: Múltiplas imagens císticas, predominantemente arredondadas, associadas a opacidades lineares (cabeças de setas) e puntiformes (setas) lines and dots pattern. B: Formação cística de contornos regulares e bem definidos (pseudocisto). O tratamento foi instituído de imediato com intubação seletiva do brônquio fonte direito (Figura 4A) e reinstilação de surfactante pulmonar exógeno, associados a ventilação mecânica com baixa pressão e alta frequência. Após três dias, foi introduzido cateter de Fogarty com insuflação do balão no brônquio principal esquerdo (Figura 4A), na tentativa de isolar o pulmão mais acometido. No 25° dia de tratamento, o paciente já apresentava melhora clínica e radiológica, com reexpansão do pulmão direito, sendo extubado e encaminhado à enfermaria. A Figura 4B mostra radiografia do tórax em anteroposterior três meses após o diagnóstico e tratamento. 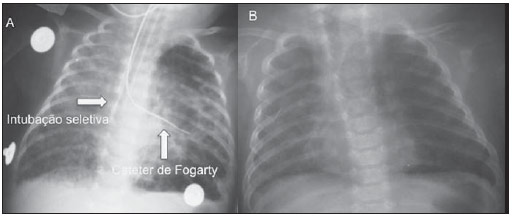 Figura 4. Radiografias do tórax em anteroposterior. A: Tratamento com intubação seletiva do brônquio principal direito e colocação de cateter de Fogarty insuflado no brônquio principal esquerdo. B: Três meses depois do início do tratamento. DISCUSSÃO O EIP representa a ruptura das junções broncoalveolares sob alta pressão, com extravasamento de ar para o interstício perivascular e peribroncovascular. Não deve ser confundido com o enfisema pulmonar dos tabagistas crônicos, que se caracteriza por expansão permanente do espaço aéreo distal ao bronquíolo terminal e destruição de septos alveolares na ausência de fibrose(3). São descritos três tipos de extravasamento aéreo no EIP: 1) centrífugo, com formações de bolhas subpleurais e eventual ocorrência de pneumotórax, muitas vezes aparecendo como primeiro sinal da doença, como no caso exposto; 2) centrípeto, podendo levar a pneumomediastino ou pneumopericárdio; 3) sistêmico, raro e quase sempre letal, em que o ar se dissemina através dos canais linfáticos e/ou fístulas alveolovasculares para câmaras cardíacas, vasos arteriais e/ou venosos(1,3). Os fatores de risco para desenvolvimento do EIP englobam todas as condições enquadradas em duas situações: 1) as que promovem redução da complacência pulmonar [prematuridade, baixos índices de Apgar, síndrome do desconforto respiratório, aspiração de mecônio/líquido amniótico, infecção (sepse neonatal, pneumonia)]; 2) as que determinam altas pressões intra-alveolares (ventilação com pressão positiva na sala de parto, uso de alta pressão de pico durante ventilação mecânica e intubação seletiva)(3,5,6). A classificação do EIP é feita de acordo com o tempo de evolução da doença. É considerado agudo quando tem caráter transitório e não ultrapassa uma semana. A partir de uma semana de duração, define-se a forma persistente, muito mais rara. Ambas podem ser localizadas ou difusas, uni ou bilaterais(1,2,4). As características radiológicas do EIP na radiografia do tórax incluem a presença de imagens hipoatenuantes serpentiformes e tubuliformes e, às vezes, císticas, que não se adequam ao padrão de broncogramas aéreos(3,4). Um tipo peculiar de EIP localizado se manifesta sob a forma de cisto de contornos regulares, único ou múltiplo, denominado pseudocisto, com predileção pela região para-hilar direita(3). O padrão tomográfico descrito como "linhas e pontos" (lines and dots pattern) de permeio a grandes inclusões gasosas é típico, representando os feixes peribroncovasculares comprimidos pelo ar extravasado no interstício(1,7), com sensibilidade de até 82% em alguns estudos(1). O diagnóstico diferencial se faz com as condições que cursam com "tórax cístico" no recém-nascido e inclui malformação adenomatoide cística, enfisema lobar congênito, hérnia diafragmática, pneumatoceles, cisto broncogênico (no caso de pseudocisto isolado) e pneumonia aspirativa(1-3,7). A diferenciação deve ser feita com base na correlação entre o aparecimento dos sinais clínicos e radiológicos e o antecedente de intubação traqueal, num contexto de redução da complacência pulmonar, embora esses requisitos não sejam obrigatórios. O tratamento é realizado na tentativa de diminuir o extravasamento aéreo e inclui decúbito lateral, intubação seletiva do brônquio principal do lado não acometido, oclusão do brônquio principal do lado afetado (cateter de Fogarty, por exemplo), ventilação mecânica com alta frequência e baixa pressão, fisioterapia intermitente com oxigênio a 100% (nos casos de EIP compressivo localizado e persistente), até pneumotórax iatrogênico/pleurotomias múltiplas e lobectomia nos casos refratários(1,3,8). Estudos de seguimento são escassos na literatura, porém, sabe-se que peso abaixo de 1.600 gramas ao nascimento e o desenvolvimento de EIP nas primeiras 48 horas de vida são fatores de pior prognóstico. Os sobreviventes possuem risco aumentado de desenvolver broncodisplasia pulmonar e enfisema lobar crônico(3). CONCLUSÃO O EIP representa complicação rara que acomete principalmente os recém-nascidos de baixo peso submetidos a ventilação mecânica com grandes pressões. O papel do radiologista no reconhecimento e diagnóstico precoce desta entidade é fundamental, visto que o tratamento clínico no início do quadro é efetivo na grande maioria dos casos, prescindindo intervenções cirúrgicas e consequências tardias. REFERÊNCIAS 1. Donnelly LF, Lucaya J, Ozelame V, et al. CT findings and temporal course of persistent pulmonary interstitial emphysema in neonates: a multiinstitutional study. AJR Am J Roentgenol. 2003;180:1129-33. 2. Berk DR. Varich LJ. Localized persistent pulmonary interstitial emphysema in a preterm infant in the absence of mechanical ventilation. Pediatr Radiol. 2005;35:1243-5. 3. Agrons GA, Courtney SE, Stocker JT, et al. Lung disease in premature neonates: radiologic-pathologic correlation. Radiographics. 2005;25:1047-73. 4. Rao J, Hochman MI, Miller GG. Localized persistent pulmonary interstitial emphysema. J Pediatr Surg. 2006;41:1191-3. 5. Verma RP, Chandra S, Niwas R, et al. Risk factors and clinical outcomes of pulmonary interstitial emphysema in extremely low birth weight infants. J Perinatol. 2006;26:197-200. 6. Carey B. Neonatal air leaks: pneumothorax, pneumomediastinum, pulmonary interstitial emphysema, pneumopericardium. Neonatal Netw. 1999;18:81-4. 7. Jabra AA, Fishman EK, Shehata BM, et al. Localized persistent pulmonary interstitial emphysema: CT findings with radiographic-pathologic correlation. AJR Am J Roentgenol. 1997;169:1381-4. 8. Joseph LJ, Bromiker R, Toker O, et al. Unilateral lung intubation for pulmonary air leak syndrome in neonates: a case series and a review of the literature. Am J Perinatol. 2011;28:151-6. 1. Médico Residente do Programa de Radiologia Intervencionista do Hospital A. C. Camargo, São Paulo, SP, SP, Brasil 2. Médica Assistente do Instituto de Radiodiagnóstico Rio Preto (Ultra-X), São José do Rio Preto, SP, Brasil 3. Doutor, Professor Adjunto do Departamento de Imagem da Faculdade de Medicina de São José do Rio Preto (Famerp), Radiologista Pediátrico e Diretor Clínico do Instituto de Radiodiagnóstico Rio Preto (Ultra-X), São José do Rio Preto, SP, Brasil 4. Livre-docente, Professor da Faculdade de Medicina de São José do Rio Preto (Famerp), Membro do Instituto de Radiodiagnóstico Rio Preto (Ultra-X), São José do Rio Preto, SP, Brasil 5. Doutor, Professor Titular da Universidade Federal Fluminense (UFF), Niterói, RJ, Coordenador Adjunto do Curso de Pós-Graduação em Radiologia da Universidade Federal do Rio de Janeiro (UFRJ), Rio de Janeiro, RJ, Brasil Endereço para correspondência: Dr. Mauricio Kauark Amoedo Hospital A. C. Camargo Rua Professor Antônio Prudente, 109, Liberdade São Paulo, SP, Brasil, 01509-010 E-mail: mauricioamoedo@gmail.com Recebido para publicação em 29/1/2013. Aceito, após revisão, em 30/4/2013. Trabalho realizado no Instituto de Radiodiagnóstico Rio Preto (Ultra-X), São José do Rio Preto, SP, Brasil. |
|
Av. Paulista, 37 - 7° andar - Conj. 71 - CEP 01311-902 - São Paulo - SP - Brazil - Phone: (11) 3372-4544 - Fax: (11) 3372-4554