Radiologia Brasileira - Publicação Científica Oficial do Colégio Brasileiro de Radiologia
AMB - Associação Médica Brasileira CNA - Comissão Nacional de Acreditação
 Vol. 46 nº 3 - Maio / Jun. of 2013
Vol. 46 nº 3 - Maio / Jun. of 2013
|
RELATO DE CASO
|
|
|
|
|
Autho(rs): Vagner Moysés Vilela1; Hélder de Castro Marques2; Rodolfo Elias Diniz da Silva Carvalho1; Erika Zavelinske1; André Geraldo da Silva Duque1; Bruno Landim Dutra1 |
|
|
Descritores: Síndrome; Seio cavernoso; Mucormicose. |
|
|
Resumo: INTRODUÇÃO
A avaliação por métodos de imagem da região rino-orbitária tem sido motivo de uma série de publicações recentes na literatura radiológica nacional(1-6). A síndrome do seio cavernoso ocorre por acometimento deste seio que envolve a "porção cavernosa" da artéria carótida interna, o III, IV e VI nervos cranianos em seu trajeto para o ápice da órbita e os ramos V1 e V2 do V nervo. A mucormicose é uma infecção fúngica grave, de evolução frequentemente fatal(7), causada por fungos da ordem Mucorales. RELATO DO CASO Paciente do sexo masculino, 43 anos de idade, portador de diabetes em tratamento irregular, apresentando dor facial à direita, proptose, congestão nasal e redução da acuidade visual ipsilaterais. Ao exame físico, apresentava sinais de acometimento do III e IV nervos cranianos, dos ramos V1 e V2 do trigêmeo à direita e úlcera palatal do mesmo lado. Tomografia computadorizada dos seios paranasais (Figura 1) mostrou pansinusopatia à direita, erosões ósseas das lâminas crivosas e coleção hipodensa nos lobos frontais, que captavam contraste perifericamente e sem plano de clivagem com as lâminas crivosas erodidas. 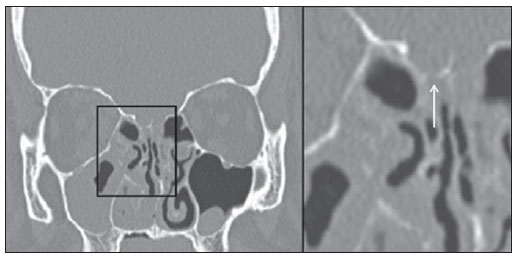 Figura 1. Reconstrução coronal em janela óssea de tomografia computadorizada dos seios paranasais demonstrando de maneira mais evidente na incidência ampliada as erosões da lâmina crivosa (seta). Ressonância magnética encefálica (Figura 2) confirmou a presença do abscesso cerebral, adjacente aos seios cavernosos. Estes, por sua vez, apresentavam-se assimétricos (Figura 3). Observou-se, também, proptose à direita com tecido inflamatório invadindo o ápice orbitário e o músculo reto medial do mesmo lado. Este método revelou, ainda, o "sinal da concha preta", que apesar de incomum, reforça consideravelmente a hipótese de mucormicose (Figura 4). 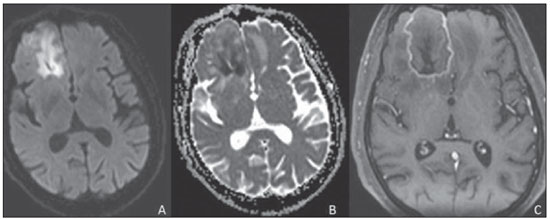 Figura 2. Ressonância magnética em corte axial da sequência difusão (A) demonstrando restrição verdadeira, confirmada pelo mapa ADC (B). Imagem em T1 pós-gadolínio demonstrando área de realce heterogêneo e predominantemente periférico da lesão cerebral (C). 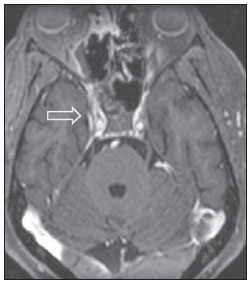 Figura 3. Ressonância magnética em corte axial da sequência T1 pós-contraste demonstrando impregnação assimétrica dos seios cavernosos (seta). 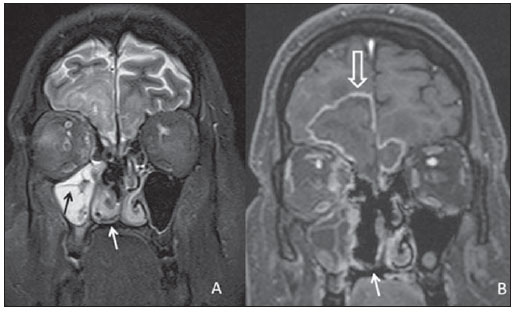 Figura 4. Cortes coronais em T2 (A) e T1 pós-contraste (B) demonstrando pansinusopatia direita e hipossinal da mucosa de revestimento dos seios paranasais, mais evidente no seio maxilar (seta preta), caracterizando a impregnação mucosa por manganês nas infecções fúngicas, além do "sinal da concha preta" (setas brancas) e demonstração do abscesso frontal em outro plano (seta branca vazada). Coletadas amostras da úlcera palatal, secreção dos seios paranasais e do abscesso cerebral. Estas últimas foram preparadas para análise histopatológica e cultura, confirmando a presença de hifas não septadas ou com poucas septações, compatíveis com o diagnóstico de mucormicose. A partir do resultado da biópsia, foi iniciado tratamento com anfotericina B lipossomal, programada intervenção conjunta da otorrinolaringologia e neurocirurgia para desbridamento das áreas necróticas associada a drenagem do abscesso. Após longo período de internação hospitalar, o paciente recebeu alta e segue em acompanhamento ambulatorial. DISCUSSÃO As causas mais comuns da síndrome do seio cavernoso são as inflamatórias (síndrome de Tolosa-Hunt), seguidas dos tumores, dos aneurismas, da fístula carotidocavernosa e, menos frequentemente, da tromboflebite. A mucormicose deve ser diferenciada das outras rinossinusites fúngicas, como a aspergilose, lembrando sempre que as sinusopatias de origem bacteriana também podem apresentar abscesso cerebral como complicação, principalmente em crianças(8). A tomografia computadorizada revela sinais de sinusopatia crônica ao demonstrar opacificação e espessamento mucoso dessas estruturas, bem como destruição óssea e extensão do processo inflamatório ao compartimento intracraniano. A ressonância magnética apresenta alta sensibilidade para o diagnóstico da mucormicose rinocerebral. O envolvimento dos seios paranasais tem papel decisivo no diagnóstico específico da afecção, mediante a caracterização do "sinal da concha preta", que representa a natureza angioinvasiva da lesão, definido pelo hipossinal em T2 e pela ausência de realce mucoso dos cornetos em consequência à gangrena seca típica da doença, o que permite diferenciá-la de maneira confiável das outras rinossinusites infecciosas(9). O comprometimento cerebral ocorre na forma de abscessos e infartos, com suas características habituais. O diagnóstico definitivo depende do exame direto e histopatológico dos raspados e das biópsias do material necrótico(10). Na suspeita de rinossinusite fúngica invasiva aguda (mucormicose), o tratamento deve ser realizado de forma rápida e agressiva, por intervenção cirúrgica para remoção das áreas de necrose da mucosa nasal e utilização de antifúngicos sistêmicos intravenosos. Mesmo assim, há elevada taxa de mortalidade e morbidade(10-12). REFERÊNCIAS 1. Aburjeli BOM, Ávila AFA, Diniz RLFC, et al. Concha nasal média secundária: relato de caso. Radiol Bras. 2012;45:351-2. 2. Niemeyer B, Bahia PRV, Oliveira ALVSM, et al. Síndrome do granuloma letal da linha média: um dilema diagnóstico. Radiol Bras. 2012;45:353-5 3. Gonçalves FG, Jovem CL, Moura LO. Tomografia computadorizada das células etmoidais intra e extramurais: ensaio iconográfico. Radiol Bras. 2011;44:321-6. 4. Reis F, Iyeyasu JN, Altemani AM, et al. Tumor de células granulares acometendo a órbita em uma criança. Radiol Bras. 2011;44:331-2. 5. Miranda CMNR, Maranhão CPM, Arraes FMNR, et al. Variações anatômicas das cavidades paranasais à tomografia computadorizada multislice: o que procurar? Radiol Bras. 2011;44:256-62. 6. Agnollitto PM, Nogueira-Barbosa MH. Síndrome de Gardner [Qual o seu diagnóstico?]. Radiol Bras. 2012;45(4):xi-xii. 7. Yohai RA, Bullock JD, Aziz AA, et al. Survival factors in rhino-orbital-cerebral mucormycosis. Surv Ophthalmol. 1994;39:3-22. 8. Garcia-Covarrubias L, Bartlett R, Barratt DM, et al. Rhino-orbitocerebral mucormycosis attributable to Apophysomyces elegans in an immunocompetent individual: case report and review of the literature. J Trauma. 2001;50:353-7. 9. Safder S, Carpenter JS, Roberts TD, et al. The "black turbinate" sign: an early MR imaging finding of nasal mucormycosis. AJNR Am J Neuroradiol. 2010;31:771-4. 10. Prabhu RM, Patel R. Mucormycosis and entomophthoramycosis: a review of the clinical manifestations, diagnosis and treatment. Clin Microbiol Infect. 2004;10(Suppl 1):31-47. 11. Fairley C, Sullivan TJ, Bartley P, et al. Survival after rhino-orbital-cerebral mucormycosis an immunocompetent patient. Ophthalmology. 2000;107:555-8. 12. Keane JR. Cavernous sinus syndrome. Analysis of 151 cases. Arch Neurol. 1996;53:967-71. 1. Médicos Residentes do Serviço de Radiologia e Diagnóstico por Imagem do Hospital Universitário da Universidade Federal de Juiz de Fora (HU-UFJF), Juiz de Fora, MG, Brasil. 2. Médico Radiologista do Serviço de Radiologia e Diagnóstico por Imagem do Hospital Universitário da Universidade Federal de Juiz de Fora (HU-UFJF) e do Grupo Alliar, Juiz de Fora, MG, Brasil. Endereço para correspondência: Dr. Vagner Moysés Vilela Rua Major Tito César, 55, Centro Ubá, MG, Brasil, 36500-000 E-mail: vmoyses@gmail.com Recebido para publicação em 6/9/2012. Aceito, após revisão, em 15/2/2013. * Trabalho realizado no Hospital Universitário da Universidade Federal de Juiz de Fora (HU-UFJF), Juiz de Fora, MG, Brasil. |
|
Av. Paulista, 37 - 7° andar - Conj. 71 - CEP 01311-902 - São Paulo - SP - Brazil - Phone: (11) 3372-4544 - Fax: (11) 3372-4554