Radiologia Brasileira - Publicação Científica Oficial do Colégio Brasileiro de Radiologia
AMB - Associação Médica Brasileira CNA - Comissão Nacional de Acreditação
 Vol. 45 nº 3 - Maio / Jun. of 2012
Vol. 45 nº 3 - Maio / Jun. of 2012
|
ARTIGO ORIGINAL
|
|
|
|
|
Autho(rs): Sandro Ceratti1; Paula Giannini2; Ricardo Antenor de Souza e Souza3; Orlando Fermozelli Rodrigues Junior4 |
|
|
Descritores: Nódulo de tireoide; Punção aspirativa por agulha fina; Punção aspirativa guiada por ultrassom. |
|
|
Resumo: INTRODUÇÃO
Nódulos de tireoide são um problema clínico frequente, caracterizado por pequenas lesões na glândula tireoide, distintas do parênquima tireoidiano(1). Estudos epidemiológicos mostram prevalência de nódulos palpáveis em 4% a 7% da população geral(2,3) e essa frequência aumenta para 30% a 50% com a utilização da ultrassonografia(4). A ampliação do uso dos métodos de diagnóstico por imagem aumentou a frequência do diagnóstico incidental de nódulos tireoidianos. Esses nódulos são identificados em ultrassom de carótida, tomografia e outros exames não relacionados à glândula tireoide e levam ao diagnóstico do nódulo de tireoide que requer avaliação(5). Carcinomas muitas vezes com menos de 1 cm de diâmetro são achados cada vez mais frequentes(6), o que melhorou muito o prognóstico de pacientes com nódulos malignos de tireoide nas últimas décadas. A avaliação dos nódulos de tireoide foi aprimorada na década de 80 com o desenvolvimento da biópsia por punção aspirativa com agulha fina (PAAF), que é o método mais preciso e com melhor custo-benefício para avaliar nódulos de tireoide e distinguir nódulos benignos dos malignos(1,58). A PAAF tem baixo risco de complicações, é o procedimento de escolha na avaliação de nódulos de tireoide e levou a uma redução significativa no número de pacientes submetidos a cirurgia(1,5). A incidência de nódulos malignos de tireoide em pacientes com um ou mais nódulos sem outros fatores de risco varia de 6% a 13%(911). A PAAF oferece informações do diagnóstico em 85% dos pacientes e tem acurácia de mais de 95%(12). Os resultados da PAAF são classificados em quatro categorias: benigna, maligna, suspeita de malignidade ou indeterminada (neoplasia folicular ou de Hurthle) e não diagnóstica(6). A lesão mais comum de tireoide é o nódulo coloide benigno, seguido de bócio nodular, nódulos hiperplásicos, cistos simples, tireoidite subaguda e tireoidite linfocítica(5). A categoria indeterminada ou lesão folicular é a categoria diagnóstica mais desafiadora, pois incorpora dois grupos de lesões clinicamente distintas: lesões foliculares benignas (lesões foliculares, adenomas foliculares, adenomas de células Hurthle e hiperplasia de células foliculares não neoplásicas) e malignas (carcinoma folicular, uma variante folicular do carcinoma papilífero e carcinoma de células Hurthle)(5). A PAAF guiada pelo ultrassom é um procedimento simples que requer poucos equipamentos e pode ser realizada ambulatorialmente. O paciente é colocado em posição supina com hiperextensão do pescoço. Realiza-se antissepsia da pele da região cervical com álcool 70º e em geral não é necessária anestesia local. O aspirado é coletado usando agulha calibre 30 × 7 conectada a uma seringa de 10 ml. A agulha é inserida rapidamente para dentro e para fora do nódulo até que uma pequena quantidade de fluido ou sangue apareça na base da agulha. Recomenda-se fazer duas a três punções em diferentes áreas do nódulo, se possível. O aspirado é dividido em duas a seis lâminas e cada lâmina é coberta para fazer 4 a 12 amostras(5). O não diagnóstico de nódulos de tireoide pela PAAF pode ser devido a aspiração insuficiente de material citológico ou amostra hemorrágica(5). Apesar do amplo uso da PAAF guiada pelo ultrassom, poucos estudos avaliaram o impacto da técnica deste exame nos resultados do diagnóstico(7,13). Embora esse método apresente baixo risco de complicações, envolvendo principalmente dor, desconforto e pequenos hematomas, outras mais graves podem ocorrer. Revisão da literatura mostrou que há relatos de hemorragia, hematomas, edema, infecção, paralisia do nervo laríngeo, reação vasovagal, perfuração traqueal, disfagia, disseminação tumoral (a agulha pode provocar semeadura de células) e alterações do volume do nódulo(14). Considerando que complicações são raras, mas podem ocorrer, quanto menor o número de punções realizadas, menor o risco de complicações. O número de punções necessárias para o diagnóstico de nódulos tireoidianos não está bem estabelecido na literatura. Identificar o número de punções necessárias para se realizar o diagnóstico de nódulos tireoidianos com segurança permitirá o aprimoramento da técnica e possivelmente reduzirá o número de punções, o desconforto e o risco de complicações. Assim, o presente estudo tem como objetivo determinar o número de punções aspirativas necessárias para se fazer o diagnóstico citológico de nódulos tireoidianos com segurança. MATERIAIS E MÉTODOS Estudo transversal com enfoque diagnóstico. A população foi composta por pacientes submetidos a biópsia por PAAF guiada pelo ultrassom para diagnóstico de nódulos de tireoide. A amostra incluiu 94 pacientes que realizaram este exame no período de maio de 2009 a dezembro de 2010, em uma clínica particular de diagnósticos por imagem. As PAAFs guiadas pelo ultrassom foram realizadas pela mesma equipe, que incluía um médico radiologista e uma técnica em enfermagem. A técnica utilizada no procedimento foi a punção por aspersão em leque usando agulha calibre 30 × 7 conectada a uma seringa de 10 ml, sem sucção (Figura 1). Todos os pacientes receberam anestesia local com xilocaína a 1% sem vasoconstritor antes do procedimento. Foram realizadas de uma a cinco punções no mesmo nódulo e o material obtido foi encaminhado para análise citológica em frascos separados, denominados como amostras 1, 2 e 3, os quais continham número variado de lâminas pré-fixadas. Os exames foram analisados em dois laboratórios de anatomia patológica definidos como laboratório 1 e laboratório 2, sendo encaminhados para um dos dois laboratórios de acordo com o convênio médico de cada paciente. Todas as amostras tiveram os resultados apresentados em laudos independentes. As amostras foram classificadas quanto à adequação como satisfatória, insatisfatória ou limitada.  Figura 1. Punção aspirativa de nódulo tireoidiano carcinoma papilífero. Os resultados dos exames foram inseridos e analisados em banco de dados do programa estatístico SPSS, versão 13.0. Cada caso foi analisado de acordo com a taxa de sucesso na realização do diagnóstico, segundo o número de punções realizadas. Foram utilizadas duas abordagens para esta análise, uma considerando cada punção como um evento independente e outra considerando quanto cada nova punção acrescentaria na chance de se obter o diagnóstico com segurança. RESULTADOS Foram analisados os resultados dos exames de citologia oncótica de nódulos de tireoide de 94 pacientes com idade média de 52 anos (desvio-padrão = 13,7), dos quais 90,4% eram do sexo feminino. Todos os pacientes foram submetidos a pelo menos uma punção de tireoide, 76 pacientes foram submetidos a duas punções e 64 pacientes, a três punções. Dois pacientes foram submetidos a quatro punções e um paciente foi submetido a cinco punções. Vale ressaltar que a realização das punções 4 e 5 não acrescentou nenhum dado novo em relação às punções anteriores. O número médio de punções realizadas foi de 2,5 (desvio-padrão = 0,9), com variação de 1 a 5 punções. A análise dos resultados conclusivos segundo o número de punções realizadas mostrou que, considerando cada punção como um evento independente, a primeira punção apresentou resultado conclusivo em 78,7% dos casos. Considerando a segunda punção como um evento independente, o resultado foi conclusivo em 81,6% dos casos, e considerando a terceira punção como um evento independente, o resultado foi conclusivo em 78,1% dos casos. Considerando-se a chance de se obter o diagnóstico conclusivo a cada nova punção, tem-se que para os pacientes que foram submetidos a duas punções, 89,5% apresentaram pelo menos um resultado conclusivo. Entre os pacientes que foram submetidos a três punções, 90,6% apresentaram pelo menos um resultado conclusivo, como mostra a Tabela 1. 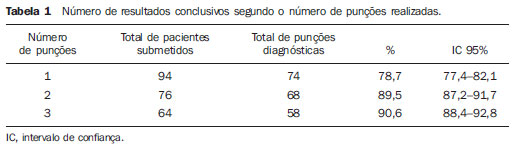 Quanto aos diagnósticos dos nódulos tireoidianos, observaram-se 70,3% de nódulos benignos, 5,3% malignos, 17,0% indeterminados e 7,4% de amostras não diagnósticas por escassez de elementos celulares representativos, escassa celularidade epitelial ou amostra hemorrágica. Os resultados dos exames mostraram que na primeira amostra ou primeira punção o diagnóstico mais frequente foi o de bócio adenomatoso (23,4%), seguido de amostras não diagnósticas (21,3%) e nódulo de padrão folicular (13,9%). O carcinoma papilífero foi diagnosticado em 5,3% dos casos da primeira amostra. Na segunda punção ou segunda amostra o bócio adenomatoso também predominou (19,7%), seguido de bócio (14,1%) e nódulo de padrão folicular (13,1%). O carcinoma papilífero foi diagnosticado em 3,9% das lâminas da segunda amostra. Na terceira punção ou terceira amostra, notou-se que o bócio adenomatoso (21,9%) e as amostras não diagnósticas (21,8%) predominaram, seguidos dos nódulos de padrão folicular (14,1%) e bócio (14,1%). O carcinoma papilífero foi identificado em 4,7% das lâminas da terceira amostra (Tabela 2). 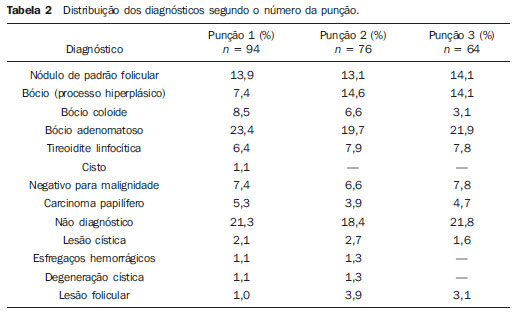 DISCUSSÃO A PAAF continua sendo o passo principal no diagnóstico de nódulos tireoidianos(8). Uma das principais vantagens da PAAF é que esse método diagnóstico faz uma interpretação confiável de nódulos tireoidianos e muitas vezes evita cirurgias desnecessárias. Para evitar a cirurgia, a PAAF deve obter material citológico adequado. Amostras não diagnósticas estão relacionadas à falha na técnica da punção (operador), nódulos muito pequenos, lesões mistas (conteúdo sólido/cístico), nódulos com fibrose ou número insuficiente de células na amostra(8). A causa mais comum de amostras não diagnósticas é a falha na aspiração de um número suficiente de células para o diagnóstico, que ocorre em 1% a 15% das punções(13). No presente estudo, a taxa total de amostras não diagnósticas foi de 7,4%, assemelhando-se aos achados de outros autores, que encontraram taxas de amostras não diagnósticas ou inconclusivas entre 3% e 11%(13,15,16). A média do número de punções realizadas na presente pesquisa foi de 2,5 por paciente, com variação de 1 a 5 punções, número inferior ao relatado por estudo que apresentou média de 3,8 punções, com variação de 1 a 11 punções por paciente(13). No presente estudo, observou-se que a realização da segunda punção aumentou em 10,8% a probabilidade de se encontrar um resultado conclusivo. Já a realização da terceira punção aumentou apenas 1,1% a probabilidade de se obter um resultado conclusivo. Conclui-se, portanto, que duas punções foram suficientes para se obter o diagnóstico conclusivo, na maior parte dos casos. A realização da terceira punção aumentou de modo irrelevante a chance de se obter o diagnóstico conclusivo. Este achado é importante, uma vez que o número de punções de nódulos tireoidianos necessárias para se obter um diagnóstico conclusivo não está estabelecido na literatura. Estudos e guidelines sobre nódulos tireoidianos não trazem recomendações sobre o número de punções necessárias para se obter um diagnóstico conclusivo(1,57,12). Encontrou-se apenas um artigo que explorou o impacto da técnica (número de punções realizadas, entre outros) na positividade dos diagnósticos(13). Ressalta-se, portanto, o valor prático do presente estudo para a prática clínica, ao se concluir que não são necessárias múltiplas punções para se obter um diagnóstico conclusivo. A redução do número de punções é benéfica, pois reduz a exposição à dor, o desconforto e a chance de complicações relacionadas à punção. É importante lembrar que entre as amostras não diagnósticas ou inconclusivas o risco de malignidade é de 4% a 20%(8,17) e recomenda-se repetir a PAAF(1). Ainda em relação à técnica, vale a pena lembrar que há centros diagnósticos que contam com a presença de um patologista in loco durante a realização das punções, o que pode facilitar a verificação do material que será enviado para o laboratório. A maioria dos centros diagnósticos, porém, não conta com este profissional in loco, e as lâminas coletadas são enviadas diretamente ao laboratório. Se o material não foi suficiente, o paciente é submetido novamente às punções. Daí o valor prático deste trabalho. A prevalência de nódulos benignos no presente estudo foi de 70,6% e a de nódulos malignos foi de 5,3%, taxas similares às encontradas por outros autores, que mostraram prevalência de malignidade entre 3% e 16%(911,13,15,16) e de nódulos benignos entre 69% e 81%(13,15,16). Algumas limitações do presente estudo devem ser apontadas e superadas em novos estudos. Em primeiro lugar, a amostra foi pequena e de conveniência, o que limita a generalização dos resultados. Em segundo lugar, os exames foram analisados em diferentes laboratórios, o que potencialmente poderia introduzir um viés nos resultados. Vale ressaltar, no entanto, que o objetivo não foi verificar a acurácia diagnóstica dos laboratórios, mas sim definir o impacto do número de punções necessárias para o diagnóstico de nódulos tireoidianos. CONCLUSÃO Duas punções aspirativas com agulha fina permitiram a realização do diagnóstico de nódulos de tireoide em 89,5% dos casos, na amostra estudada, sugerindo que não há necessidade de múltiplas punções para se obter o diagnóstico de nódulos tireoidianos com segurança. Agradecimentos À enfermeira Marina de Góes Salvetti, pela colaboração na organização dos dados e revisão do texto. REFERÊNCIAS 1. American Thyroid Association (ATA) Guidelines Taskforce on Thyroid Nodules and Differentiated Thyroid Cancer, Cooper DS, Doherty GM, et al. Revised American Thyroid Association management guidelines for patients with thyroid nodules and differentiated thyroid cancer. Thyroid. 2009;19:1167214. 2. Rojeski MT, Gharib H. Nodular thyroid disease. Evaluation and management. N Engl J Med. 1985;313:42836. 3. [No authors listed]. The thyroid nodule. Ann Intern Med. 1982;96:22132. 4. Brander A, Viikinkoski P, Nickels J, et al. Thyroid gland: US screening in middle-age women with no previous thyroid disease. Radiology. 1989;173:50710. 5. Ogilvie JB, Piatigorsky EJ, Clark OH. Current status of fine needle aspiration for thyroid nodules. Adv Surg. 2006;40:22338. 6. Maia AL, Ward LS, Carvalho GA, et al. Nódulos de tireóide e câncer diferenciado de tireóide: consenso brasileiro. Arq Bras Endocrinol Metab. 2007;51:86793. 7. Tublin ME, Martin JA, Rollin LJ, et al. Ultrasound-guided fine-needle aspiration versus fine-needle capillary sampling biopsy of thyroid nodules: does the technique matter? J Ultrasound Med. 2007;26:1697701. 8. Rosen JE, Stone MD. Contemporary diagnostic approach to the thyroid nodule. J Surg Oncol. 2006;94:64961. 9. Nam-Goong IS, Kim HY, Gong G, et al. Ultrasonography-guided fine-needle aspiration of thyroid incidentaloma: correlation with pathological findings. Clin Endocrinol (Oxf). 2004;60:218. 10. Kunreuther E, Orcutt J, Benson C, et al. Prevalence and distribution of carcinoma in the uninodular and multinodular goiter. 76th Annual Meeting of the American Thyroid Association. Vancouver, BC, Canada, September 29-October 3, 2004. 11. Camargo RYA, Tomimori EK. Uso da ultra-sonografia no diagnóstico e seguimento do carcinoma bem diferenciado da tireóide. Arq Bras Endocrinol Metab. 2007;51:78392. 12. Gharib H. Fine-needle aspiration biopsy of thyroid nodules: advantages, limitations, and effect. Mayo Clin Proc. 1994;69:449. 13. Redman R, Zalaznick H, Mazzaferri EL, et al. The impact of assessing specimen adequacy and number of needle passes for fine-needle aspiration biopsy of thyroid nodules. Thyroid. 2006;16:5560. 14. Polyzos SA, Anastasilakis AD. Clinical complications following thyroid fine-needle biopsy: a systematic review. Clin Endocrinol (Oxf). 2009;71:15765. 15. Theoharis CG, Schofield KM, Hammers L, et al. The Bethesda thyroid fine-needle aspiration classification system: year 1 at an academic institution. Thyroid. 2009;19:121523. 16. Baloch ZW, Sack MJ, Yu GH, et al. Fine-needle aspiration of thyroid: an institutional experience. Thyroid. 1998;8:5659. 17. Cibas ES, Ali SZ. The Bethesda System for Reporting Thyroid Cytopathology. Thyroid. 2009;19:115965. 1. Especialista em Radiologia e Diagnóstico por Imagem, Médico Assistente do Conjunto Hospitalar de Sorocaba e da Especialização em Radiologia da Pontifícia Universidade Católica de São Paulo (PUC-SP), Sorocaba, SP, Brasil. 2. Médica Residente em Radiologia da Med Imagem Hospital Beneficência Portuguesa de São Paulo, São Paulo, SP, Brasil. 3. Médico Patologista do Centro Integrado de Patologia Hospital Beneficência Portuguesa de São Paulo, São Paulo, SP, Brasil. 4. Médico Patologista, Professor da Disciplina de Patologia da Pontifícia Universidade Católica de São Paulo (PUC-SP), Sorocaba, SP, Brasil. Endereço para correspondência: Dr. Sandro Ceratti Rad Med Radiologia e Serviços Médicos Rua Santana, 142, Vila Marques São Roque, SP, Brasil, 18130-555 E-mail: sanceratti@gmail.com Trabalho realizado na Rad Med Radiologia e Serviços Médicos, São Roque, SP, no Hospital Beneficência Portuguesa de São Paulo, São Paulo, SP, e no Instituto de Patologia e Citologia, Sorocaba, SP, Brasil. Recebido para publicação em 22/11/2011. Aceito, após revisão, em 7/5/2012. |
|
Av. Paulista, 37 - 7° andar - Conj. 71 - CEP 01311-902 - São Paulo - SP - Brazil - Phone: (11) 3372-4544 - Fax: (11) 3372-4554