Radiologia Brasileira - Publicação Científica Oficial do Colégio Brasileiro de Radiologia
AMB - Associação Médica Brasileira CNA - Comissão Nacional de Acreditação
 Vol. 44 nº 5 - Set. / Out. of 2011
Vol. 44 nº 5 - Set. / Out. of 2011
|
RELATO DE CASO
|
|
|
|
|
Autho(rs): Rachid Guimarães Nagem1; Henrique Leite Freitas2 |
|
|
Descritores: Síndrome de Chilaiditi; Sinal de Chilaiditi; Abdome agudo; Pneumoperitônio; Espaço hepatodiafragmático. |
|
|
Resumo: INTRODUÇÃO
Denomina-se síndrome de Chilaiditi a interposição temporária ou permanente do cólon ou intestino delgado no espaço hepatodiafragmático, causando sintomas. A apresentação isolada e assintomática é conhecida como sinal de Chilaiditi. Este sinal foi descrito inicialmente em 1865 por Cantini ao exame clínico, porém apenas em 1910, com a publicação de três casos por Demetrius Chilaiditi, sedimentou-se como um diagnóstico radiológico(1). Sua incidência em radiografias situa-se entre 0,025% e 0,28% incluindo todas as faixas etárias, aumentando levemente nos maiores de 60 anos de idade, sendo mais comuns em homens do que em mulheres, em uma relação de 4:1(2,3). A associação do sinal de Chilaiditi com sintomas como dor abdominal, náuseas, dor retroesternal, sintomas respiratórios, vômitos, distensão abdominal, obstrução ou suboclusão intestinal caracteriza a síndrome de Chilaiditi. RELATO DO CASO Paciente do sexo feminino, 56 anos de idade, foi admitida na unidade de atendimento imediato com quadro de dor abdominal iniciada oito horas antes. Relatava dor intensa em epigástrio e ombro direito, náuseas e vômitos. Não conseguia manter-se em decúbito dorsal para a realização do exame físico, devido à intensidade da dor abdominal. Apresentava sons respiratórios normais, taquipneia (frequência respiratória de 32 ipm), taquicardia (frequência cardíaca de 116 bpm), pulsos amplos e simétricos, com pressão arterial de 130 × 90 mmHg. Abdome tenso, doloroso, sem irritação peritoneal, com ruídos hidroaéreos preservados. De imediato, foram solicitados os seguintes exames: amilase: 94; PCR: negativa; Na: 146; Cl: 107; K: 4,3; leucograma: 7.100 (0% de bastonetes); eletrocardiograma: ritmo sinusal regular, sem supra ou infradesnivelamento do segmento ST. Radiografia simples de tórax em ortostatismo (Figura 1) evidenciava imagem de hipertransparência na região hepatodiafrágmatica direita, sugestiva de pneumoperitônio.  Figura 1. Radiografia de tórax em ortostatismo revela ar no espaço hepatodiafragmático direito. Transferida para o Hospital Regional de Betim com diagnóstico de abdome agudo perfurativo, foi submetida a radiografia de abdome, que sinalizou presença de cólon interposto entre o fígado e o diafragma (Figura 2). Realizou-se, então, ultrassonografia abdominal (Figura 3), que não evidenciou líquido livre e nenhuma anormalidade. Descartou-se laparotomia exploradora nesse primeiro momento. Mantida sem analgésicos, sob jejum e soroterapia venosa, a paciente apresentou, abruptamente, melhora completa do quadro álgico. Encontrava-se, então, com aproximadamente 24 horas do início da dor. Realizou-se nova radiografia de tórax (Figura 4), que não revelou a imagem anterior de hipertransparência subfrênica direita. Recebeu alta hospitalar, com orientação de retorno ambulatorial. 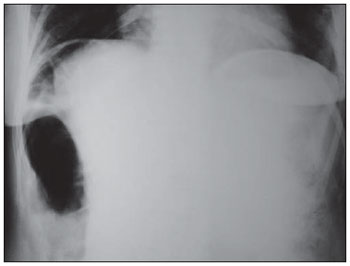 Figura 2. Radiografia de abdome confirma ar no espaço subfrênico direito, sugerindo tratar-se de víscera oca (cólon). 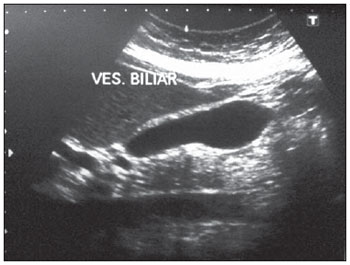 Figura 3. Ultrassonografia abdominal descartou líquido livre ou qualquer outra anormalidade. 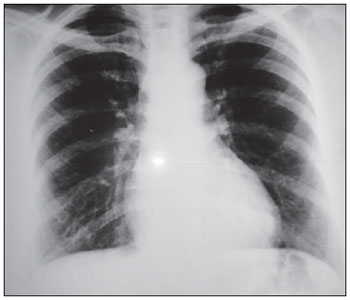 Figura 4. Nova radiografia de tórax mostra desaparecimento da imagem de ar no espaço hepatodiafragmático. DISCUSSÃO Interposição hepatodiafragmática de víscera oca, cólon ou intestino, descrita em 1910 por Chilaiditi(4), é entidade rara, normalmente achado fortuito de exames de imagem. Sua incidência chega a 0,3% em radiografias simples de tórax e a 2,4% em tomografias computadorizadas de tórax/abdome(5). Quando associada com sintomas (dor, náuseas, dispepsia e vômitos), é chamada síndrome de Chilaiditi(6). Sua causa é desconhecida, mas provavelmente multifatorial. Várias condições, ao alterarem as relações anatômicas entre fígado, cólon e diafragma, facilitam o surgimento da síndrome de Chilaiditi. Estes fatores predisponentes podem ser divididos entre fatores hepáticos (ptose por relaxamento de seus ligamentos, cirrose, atrofia hepática, ascite), intestinais (megacólon, meteorismo, motilidade colônica anormal) e diafragmáticos (adelgaçamento do diafragma, lesões de nervo frênico, mudanças na pressão intratorácica, como no enfisema)(79). Em indivíduos sadios a síndrome de Chilaiditi é normalmente atribuída ao aumento no comprimento, diâmetro e mobilidade do cólon. Estudo grego com 1.440 pacientes submetidos a tomografia computadorizada de tórax/abdome evidenciou o aumento de gordura intra-abdominal como fator mais frequentemente associado com o sinal de Chilaiditi(5). A grande importância da síndrome de Chilaiditi está no seu diagnóstico diferencial com entidades que cursam com pneumoperitônio, este normalmente implicando cirurgia imediata. Outro diagnóstico a ser descartado é o abscesso subfrênico. Persistindo a dúvida após a radiografia simples de tórax, pode-se complementá-la com incidências em perfil (as haustrações são mais bem visualizadas em visão lateral) e em decúbito lateral esquerdo com raios horizontais. Nesta, o ar livre tende a migrar para a goteira parietocólica enquanto o ar dentro da alça tende a permanecer em posição subfrênica. Outros exames de imagem indicados no diagnóstico diferencial da síndrome de Chilaiditi são o enema opaco e a tomografia computadorizada de tórax/abdome, sendo esta considerada o método de maior acurácia diagnóstica(5,8). O tratamento da síndrome de Chilaiditi é normalmente conservador, incluindo perda de peso, controle de aerofagia e ascite, e mudança de decúbito. Raramente pode ser necessária abordagem cirúrgica com ressecção ou, mais comum, fixação da víscera interposta. Os casos de vólvulo, normalmente, requerem cirurgia de urgência com colectomia (perfuração e gangrena) ou colopexia. Pela menor intensidade da dor pós-operatória, menores complicações referentes à incisão cirúrgica, menor tempo de internação e retorno mais precoce às atividades, a via laparoscópica vem ganhando a preferência dos cirurgiões(1,2,9,10). REFERÊNCIAS 1. Barroso Jornet JM, Balaguer A, Escribano J, et al. Chilaiditis syndrome associated with transverse colon volvulus: first report in a pediatric patient and review of the literature. Eur J Pediatr Surg. 2003;13:4258. 2. Kamiyoshihara M, Ibe T, Takeyoshi I. Chilaiditis sign mimicking a traumatic diaphragmatic hernia. Ann Thorac Surg. 2009;87:95961. 3. Prieto-Díaz-Chávez E, Marentes EJJ, Medina CJL, et al. Síndrome de Chilaiditi como un problema de decisión quirúrgica: reporte de un caso y revisión de la literatura. Cir Gen. 2007;29:2946. 4. Chilaiditi D. Zur Frage der Hepatoptose und Ptose im allgemeinen im Anschluss an drei falle von temporarae, partiellae Leberverlagerung. Fortschr Geb Rontgenstr Nuklearmed. 1910;16:173208. 5. Prassopoulos PK, Raissaki MT, Gourtsoyiannis NC. Hepatodiaphragmatic interposition of the colon in the upright and supine position. J Comput Assist Tomogr. 1996;20:1513. 6. Jackson ADM, Hodson CJ. Interposition of the colon between liver and diaphragm (Chilaiditis syndrome) in children. Arch Dis Child. 1957;32:1518. 7. Duarte MA, Carvalho AST, Penna FJ, et al. Síndrome de Chilaidite na infância (interposição hepato-diafragmática do colo) relato de cinco casos. Pediatr (S. Paulo). 1983;5:37982. 8. Farkas R, Moalem J, Hammond J. Chilaiditis sign in a blunt trauma patient: a case report and review of the literature. J Trauma. 2008;65:15402. 9. Sorrentino D, Bazzocchi M, Badano L, et al. Heart-touching Chilaiditis syndrome. World J Gastroenterol. 2005;11:46079. 10. Nurdjanah S, Bayupurnama P, Maduseno S, et al. Abdominal malignant fibrous histiocytoma infiltrating stomach with Chilaiditis sign manifestation (a rare case report). Kobe J Med Sci. 2007;53:11924. 1. Mestre em Cirurgia, Coordenador do Serviço de Cirurgia Geral do Hospital Regional de Betim, Betim, MG, Brasil. 2. Médico Residente de Cirurgia Geral do Hospital Regional de Betim, Betim, MG, Brasil. Endereço para correspondência: Dr. Rachid G. Nagem Rua Gonçalves Dias, 332, ap. 1001, Bairro Funcionários Belo Horizonte, MG, Brasil, 30140-090 E-mail: rgnagem@yahoo.com.br Recebido para publicação em 27/2/2011. Aceito, após revisão, em 18/4/2011. Trabalho realizado no Hospital Regional de Betim, Betim, MG, Brasil. |
|
Av. Paulista, 37 - 7° andar - Conj. 71 - CEP 01311-902 - São Paulo - SP - Brazil - Phone: (11) 3372-4544 - Fax: (11) 3372-4554