Radiologia Brasileira - Publicação Científica Oficial do Colégio Brasileiro de Radiologia
AMB - Associação Médica Brasileira CNA - Comissão Nacional de Acreditação
 Vol. 44 nº 1 - Jan. / Fev. of 2011
Vol. 44 nº 1 - Jan. / Fev. of 2011
|
ARTIGO ORIGINAL
|
|
|
|
|
Autho(rs): Liêvin Matos Rebouças1; Elisabeth Callegaro2; Gabriel Oliveira Bernardes Gil3; Maria Letícia Gobo Silva4; Maria Aparecida Conte Maia5; João Victor Salvajoli6 |
|
|
Descritores: Radioterapia; IMRT; Nutrição enteral; Tumores de cabeça e pescoço; Toxicidade. |
|
|
Resumo: INTRODUÇÃO
O câncer de cabeça e pescoço é o sexto tumor mais prevalente no mundo e o consumo de álcool e tabaco são responsáveis por 75% das neoplasias dessa região(1,2). O papel das infecções pelo papilomavírus humano parece ser importante, principalmente nos carcinomas de orofaringe, particularmente em indivíduos adultos jovens(3). O tratamento do câncer de cabeça e pescoço consiste em cirurgia, seguida ou não de radioterapia (RT) ou RT radical, concomitante ou não à quimioterapia. A RT com intensidade modulada do feixe (IMRT) cada vez mais tem-se mostrado vantajosa quando comparada às técnicas tradicionais como a RT convencional (2D) e a conformacional (3D), na medida em que propicia uma cobertura de dose mais homogênea no volume alvo e uma diminuição da dose nos tecidos circunvizinhos(4,5). O aumento da dose está relacionado a uma melhora no controle tumoral, além do aumento nas taxas de sobrevida. Nesse cenário, a IMRT também tem papel importante, na melhora da qualidade de vida, uma vez que consegue preservar a função de alguns órgãos, próximos ao volume-alvo, como, por exemplo, as glândulas salivares(6). A má nutrição acaba sendo complicação frequente nos pacientes com câncer de cabeça e pescoço, devido ao próprio tumor primário, mas também ao tratamento instituído, que pode provocar efeitos colaterais comuns para a região, como disgeusia, disfagia, xerostomia e mucosite(7,8). Apesar do claro ganho dosimétrico, que está relacionado com uma redução na toxicidade tardia, pacientes em IMRT podem apresentar toxicidade aguda importante durante e imediatamente após o término do tratamento, o que pode impactar negativamente na manutenção do estado nutricional e desencadear interrupções do tratamento. A interrupção da RT pela toxicidade é um dos efeitos que deve ser evitado, uma vez que aumenta o tempo total do tratamento, provocando perda de controle local(9). Relatos na literatura correlacionam interrupção do tratamento por apenas um dia com uma diminuição no controle local em 1,4%, e interrupção de uma semana com uma redução do controle local de 10% a 12%(10). A terapia nutricional enteral durante a RT pode minimizar o impacto dos efeitos adversos, como a perda de peso e a interrupção do tratamento. As formas mais comumente utilizadas de terapia nutricional enteral são a gastrostomia percutânea endoscópica e a sonda nasoenteral(11,12). Neste estudo, quantificamos a perda de peso dos pacientes submetidos a IMRT e correlacionamos esta perda com a necessidade de replanejamento e/ou interrupção da radioterapia. Além disso, procuramos identificar o impacto da introdução, pré-RT, de medidas de suporte nutricional, como a gastrostomia percutânea endoscópica ou a sonda nasoenteral, no controle do peso corpóreo e no tempo total de tratamento em pacientes com câncer de cabeça e pescoço. MATERIAIS E MÉTODOS População e critérios de seleção Trata-se de um estudo retrospectivo, no qual foram avaliados os prontuários de todos os pacientes com câncer de cabeça e pescoço submetidos a IMRT no Hospital A. C. Camargo, entre janeiro de 2005 e outubro de 2008. Foram incluídos os pacientes nos quais a RT foi feita de forma radical definitiva ou adjuvante à cirurgia, associada ou não a quimioterapia. Como critrio de inclusão foi estabelecido que a IMRT tivesse como volume-alvo, além da lesão primária ou leito tumoral, a irradiação das drenagens cervicais, quer unilateral ou bilateralmente. Dessa forma, evitamos a inclusão de casos em que se esperariam mínimos efeitos adversos relacionados à IMRT, devido ao reduzido volume-alvo, o que, consequentemente, geraria um provável fator de confusão na interpretação dos resultados. Dos 123 pacientes analisados, 40 foram excluídos devido a: irradiação localizada (14), não conclusão do plano de tratamento por outros motivos que não a toxicidade associada (2), histórico de RT prvia na região do tumor (10) e ausência de informações sobre peso (14). Portanto, 83 pacientes foram incluídos no estudo. O presente trabalho foi submetido à Comissão de Ética da Instituição e aprovado sob o número 1164/08. Características do tratamento Todos os pacientes, antes do início da RT, foram submetidos a avaliação nutricional e esclarecidos sobre a possível toxicidade da RT. A opção do paciente em submeter-se a uma terapia nutricional enteral, seja pela sonda nasoenteral ou pela gastrostomia percutânea endoscópica, foi oferecida. A simulação foi realizada em decúbito dorsal e foram utilizadas máscaras termoplásticas para imobilização. Em seguida, foram submetidos a tomografia computadorizada (TC) para planejamento da RT. O arranjo de campos da IMRT consistiu de sete feixes coplanares, sem divisão de campos, estendendo-se a todo o volume de tratamento, inclusive às fossas supraclaviculares, quando faziam parte do volume-alvo. Durante o curso da RT, os pacientes aferiam o peso diariamente e passavam por revisão semanal com o radioterapeuta, momento em que eram avaliados quanto à ocorrência de morbidade relacionada ao tratamento, principalmente disfagia, odinofagia, xerostomia e mucosite. O grau da toxicidade relacionada foi classificado segundo os critérios de morbidade aguda do Radiation Therapy Oncology Group(13) e agrupado em grau menor ou igual a 2 e grau maior que 2. A perda de peso, nessa mesma classificação, considera grau 1 perda de até 5% do peso inicial, grau 2 perda entre 5% e 15%, e grau 3 perda maior que 15%(13). Pelo menos uma TC foi realizada durante a RT, por volta da 15ª fração de tratamento, quando seriam avaliadas as mudanças nos volumes de tratamento e se haveria necessidade de replanejamento. Análise estatística A análise descritiva foi utilizada para sumarizar as características dos pacientes, localização do tumor primário, tratamentos instituídos (cirurgia, quimioterapia neo ou adjuvante e terapia nutricional enteral) e toxicidade. A correlação entre a interrupção da RT e as variáveis perda de peso e instituição da terapia nutricional enteral pré-RT foram avaliadas pelo teste exato de Fischer, as variáveis contínuas foram comparadas pelo teste t de Student e a correlação foi verificada pela correlação de Pearson. RESULTADOS Características dos pacientes A idade mediana foi de 58,6 anos, com predomínio do sexo masculino (68,7%) e a orofaringe como sítio do tumor primário mais frequente. A maioria dos pacientes (57%) apresentava tumores localmente avançados, T3 ou T4, e 67% tinham linfonodos positivos (N1-N3) (Tabela 1). 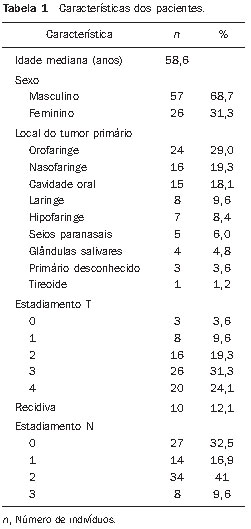 Características do tratamento Em 52 (63%) pacientes a indicação da IMRT foi de adjuvância após ressecção cirúrgica e em 31 (37%) a RT foi feita de forma definitiva. Quimioterapia concomitante à RT foi realizada em 45 pacientes (55%) e nos outros 38 (45%) a RT foi feita de forma isolada. Todos os pacientes do estudo foram submetidos a irradiação da drenagem cervical, sendo que em 69 (83%) foi bilateral e em 14 (17%), apenas unilateral. A dose final de radiação teve mediana de 66 Gy, variando de 50 a 72 Gy. A RT teve duração média de 49 dias consecutivos, variando de 22 a 66 dias. Setenta e oito pacientes (94%) não tiveram nenhuma interrupção no curso da RT. Nos cinco pacientes em que houve a interrupção, a variação foi de 4 a 18 dias, porém em apenas um paciente a interrupção passou dos 9 dias, atingindo 18 dias. Houve a necessidade de replanejamento por alteração dos volumes em 19 pacientes, sendo que em 17 deles foi realizado um replanejamento e nos outros dois foram realizados dois replanejamentos. Em apenas 16 pacientes (19%) a terapia nutricional enteral foi instituída antes do início da RT, ou seja, de forma profilática. Desses pacientes que realizaram terapia nutricional enteral, 14 (87,5%) fizeram a gastrostomia percutânea endoscópica e apenas 2 (12,5%) realizaram a sonda nasoenteral. Toxicidade A presença de toxicidade importante foi evento comum durante o tratamento. A quantidade de pacientes que apresentaram mucosite, disfagia ou odinofagia e xerostomia maior que grau 2, em qualquer momento da RT, foi, respectivamente, de 54 (64%), 21 (25%) e 34 (41%). Perda de peso > 5% do peso corporal pré-RT ocorreu em 58 pacientes, dos quais 18 (26,4%) necessitaram replanejar. Já entre os 25 pacientes que não apresentaram perda de peso > 5%, em apenas 1 (0,25%) houve o replanejamento (p = 0,009; teste exato de Fisher). Terapia nutricional enteral Apesar da já esperada relação positiva entre a realização da terapia nutricional enteral e uma menor ocorrência de perda de peso > 5% (Tabela 2), não foi possível correlacionar significativamente a realização da terapia nutricional enteral a um menor índice de replanejamento. Dos 16 pacientes que fizeram a terapia nutricional enteral, 9 (56,3%) não replanejaram, ao passo que entre os 67 sem terapia nutricional enteral profilática foram 55 (82%) (p = 0,741; teste exato de Fisher). 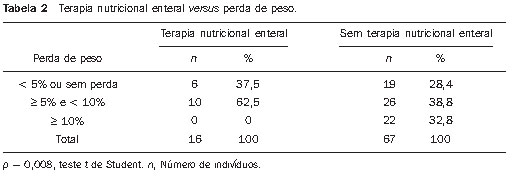 A realização da terapia nutricional enteral também não mostrou correlação significativa na ocorrência de interrupção da RT ou na duração desta (Tabela 3). 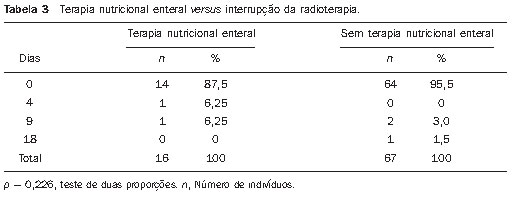 DISCUSSÃO Pacientes com tumor avançado de cabeça e pescoço requerem tratamento concomitante de RT e quimioterapia. As drogas mais frequentemente utilizadas para quimioterapia são a cisplatina e o cetuximab(14). No presente estudo, temos que 55% dos pacientes realizaram quimioterapia concomitante à RT e 10% fizeram quimioterapia de indução, pré-RT. A RT combinada à quimioterapia, nos pacientes com tumores de cabeça e pescoço, está associada a uma considerável incidência de toxicidade aguda grau 3. O elevado grau de mucosite aguda dificulta uma dieta alimentar adequada. Em razão disso, a terapia nutricional enteral passa a ser um suporte importante a esses pacientes. Na análise, demonstramos que a terapia nutricional enteral é importante na manutenção do peso, uma vez que pacientes que a realizaram pré-RT apresentaram menor perda de peso em relação aos que não a realizaram. No trabalho de Corry et al. houve uma diferença estatisticamente significante em relação à perda de peso entre as formas de terapia nutricional enteral. Os pacientes que realizaram sonda nasoenteral perderam, em média, 3,7 kg, em contrapartida de um ganho de 0,8 kg para os indivíduos que fizeram a gastrostomia percutânea endoscópica(7). além disso, esse mesmo trabalho mostrou que a sonda nasoenteral tende a deslocar-se mais facilmente, necessitando reposicioná-la em 62% dos pacientes, enquanto na gastrostomia percutânea endoscópica a reposição ocorreu em apenas 19%. As infecções, porém, foram mais presentes no grupo da gastrostomia percutânea endoscópica (66%) do que no da sonda nasoenteral (30%). Outras complicações presentes na sonda nasoenteral foram ulceração da faringe, recusa na reinserção do tubo e desconforto do tubo, enquanto na gastrostomia percutânea endoscópica foram obstrução do tubo e crescimento de colônias no íleo. No trabalho de Scolapio et al. a gastrostomia percutânea endoscópica é recomendada quando a terapia nutricional enteral ultrapassar quatro semanas, uma vez que a sonda nasoenteral, após esse período, está relacionada com irritação laríngea, refluxo gastroesofágico, necrose e sinusite(15). No nosso estudo não analisamos as possíveis diferenças entre sonda nasoenteral ou gastrostomia percutânea endoscópica, devido ao pequeno número de pacientes que realizaram a terapia nutricional enteral pré-RT, de apenas 16 casos. Demonstramos que apenas cinco (6%) pacientes interromperam a RT, porém em quatro destes a interrupção foi igual ou superior a nove dias, o que tende a diminuir muito o controle local, conforme demonstrado no trabalho de Bese et al., em que a interrupção do tratamento por apenas um dia mostrou diminuição no controle local em 1,4%, e interrupções de uma semana reduziram o controle local entre 10% e 12%(10). Não foi possível encontrarmos uma correlação entre a necessidade de replanejamento da RT com a terapia nutricional enteral. O replanejamento acontece quando pacientes perdem muito peso, reduzindo o volume corpóreo, ou quando ocorre uma redução do volume tumoral, e nessas circunstâncias deve ser confeccionada uma nova máscara de imobilização e em seguida um novo plano de tratamento. Esperávamos que pacientes que não tivessem aderido à terapia nutricional enteral, e portanto tivessem maior perda de peso, apresentassem um maior número de replanejamentos. Essa correlação não esteve presente, muito provavelmente pelo pequeno número da amostra e, também, pelo fato de considerarmos, no grupo da terapia nutricional enteral, apenas os pacientes que a realizaram profilaticamente, ou seja, pré-RT, e não os que fizeram de forma reativa, durante a RT. Além da mucosite, outros sintomas decorrentes do tratamento podem impactar consideravelmente no estado nutricional. A ocorrência de xerostomia, disfagia e disgeusia/ageusia tem influência na diminuição do apetite e, consequentemente, na perda de peso(16). A IMRT pode ser uma ferramenta valiosa para minimizar pelo menos dois desses sintomas. Uma das grandes vantagens da IMRT consiste na redução das taxas de xerostomia tardia, em razão da diminuição da dose nas glândulas salivares, principalmente nas parótidas. Nos nossos resultados, 41% dos pacientes apresentaram, durante a RT, xerostomia maior que grau 2, achado semelhante ao publicado por Chao et al.(17), que também mostraram que, embora a maioria dos pacientes tenha apresentado boca seca como um dos sintomas durante a RT, as glândulas salivares apresentaram boa recuperação da sua função. No presente estudo, analisamos apenas pacientes submetidos a RT com técnica IMRT e, portanto, não comparamos a toxicidade associada à RT convencional. O estudo de Kam et al.(18) mostra que pacientes submetidos a IMRT apresentaram xerostomia grau 2 a 4, com uma toxicidade muito menor em relação aos pacientes que realizaram RT convencional (46,4% versus 85,7%, respectivamente; p = 0,002), o que mostra a importância da IMRT na diminuição da toxicidade tardia. Disfagia em pacientes com câncer de cabeça e pescoço é um sintoma frequente. Alterações na deglutição decorrentes da presença da própria lesão tumoral já seriam esperadas(19). além disso, a RT torna-se um fator adicional para ocorrência e gravidade da disfagia. Eisbruch et al. mostraram que um mecanismo importante seria o dano à musculatura constritora da faringe, além das porções supraglótica e glótica da laringe em pacientes em radioquimioterapia(20). Em outro estudo, Gokhale et al. mostraram uma relação direta entre uma maior dose de radiação aos constritores faríngeos e prolongamento da necessidade do uso da terapia nutricional enteral(21). Há relatos de até 20% de dependência da terapia nutricional enteral em longo prazo. Portanto, uma estratgia razoável seria um planejamento da IMRT em que se busque a diminuição da dose de radiação nessas estruturas responsáveis pela deglutição e, dessa forma, a diminuição da incidência e gravidade da disfagia, o que, em última análise, poderá levar a uma menor dependência da terapia nutricional enteral. Há recentes relatos na literatura que sugerem que uma abordagem nutricional enteral reativa oferece ótimos resultados quanto a morbidade, dependência da terapia nutricional enteral e aderência ao tratamento. além disso, a gastrostomia percutânea endoscópica profilática, apesar da menor perda de peso, leva a um maior risco de estenose esofágica tardia(22). Tudo isso põe em questão a tendência de se realizar a terapia nutricional enteral profilática sistematicamente aos pacientes que irão iniciar a IMRT para câncer de cabeça e pescoço, porém mais estudos, com análise de qualidade de vida mais criteriosa, são necessários para identificar quais pacientes podem se beneficiar dessa abordagem. CONCLUSÃO Uma perda no peso corpóreo maior que 5% esteve relacionada a uma maior chance de replanejamento da RT. Apesar do evidente benefício da gastrostomia percutânea endoscópica ou da sonda nasoenteral na manutenção do peso corporal, não houve um ganho na terapia nutricional enteral profilática em relação à interrupção e ao replanejamento da RT. à luz das evidências científicas disponíveis até o momento, não é possível fazer recomendações objetivas sobre em que momento do tratamento a terapia nutricional enteral deve ser instituída e nem a técnica a ser utilizada. A decisão deve ser individualizada em cada instituição e adaptada às necessidades de cada paciente. REFERÊNCIAS 1. Parkinuyt DM, Bray F, Ferlay J, et al. Global cancer statistics, 2002. CA Cancer J Clin. 2005;55:74108. 2. Vineis P, Alavanja M, Buffler P, et al. Tobacco and cancer: recent epidemiological evidence. J Natl Cancer Inst. 2004;96:99106. 3. Psyrri A, Gouveris P, Vermorken JB. Human papillomavirus-related head and neck tumors: clinical and research implication. Curr Opin Oncol. 2009;21:2015. 4. Duprez F, Madani I, Bonte K, et al. Intensity-modulated radiotherapy for recurrent and second primary head and neck cancer in previously irradiated territory. Radiother Oncol. 2009;93:5639. 5. Salvajoli JV, Souhami L, Faria SL. Radioterapia em oncologia. Rio de Janeiro, RJ: Medsi; 1999. 6. Fang FM, Chien CY, Tsaai WL, et al. Quality of life and survival outcome for patients with nasopharyngeal carcinoma receiving three-dimensional conformal radiotherapy vs. intensity-modulated radiotherapy a longitudinal study. Int J Radiat Oncol Biol Phys. 2008;72:35664. 7. Corry J, Poon W, McPhee N, et al. Prospective study of percutaneous endoscopic gastrostomy tubes versus nasogastric tubes for enteral feeding in patients with head and neck cancer undergoing (chemo) radiation. Head Neck. 2009;31:86776. 8. Meuric J, Garabige V, Blanc-Vincent MP, et al. Bonnes pratiques pour la prise en charge ditétique des patients atteints de cancer des voies aérodigestives supérieures. Bull Cancer. 1999;86:84354. 9. Tyldesley S, Sheehan F, Munk P, et al. The use of radiologically placed gastrostomy tubes in head and neck cancer patients receiving radiotherapy. Int J Radiat Oncol Biol Phys. 1996;36:12059. 10. Bese NS, Hendry J, Jeremic B. Effects of prolongation of overall treatment time due to unplanned interruptions during radiotherapy of different tumor sites and practical methods for compensation. Int J Radiat Oncol Biol Phys. 2007;68:65461. 11. van Bokhorst-de van der Schueren MA. Nutritional support strategies for malnourished cancer patients. Eur J Oncol Nurs. 2005;9 Suppl 2:S7483. 12. Dias MCG, Nadalin W, Baxter YC, et al. Acompanhamento nutricional de pacientes em radioterapia. Rev Hosp Clin Fac Med Univ São Paulo. 1996;51:539. 13. Cox JD, Stetz J, Pajak TF. Toxicity criteria of the Radiation Therapy Oncology Group (RTOG) and the European Organization for Research and Treatment of Cancer (EORTC). Int J Radiat Oncol Biol Phys. 1995;31:13416. 14. Koukourakis MI, Tsoutsou PG, Karpouzis A, et al. Radiochemotherapy with cetuximab, cisplatin, and amifostine for locally advanced head and neck cancer: a feasibility study. Int J Radiat Oncol Biol Phys. 2010;77:915. 15. Scolapio JS, Spangler PR, Romano MM, et al. Prophylactic placement of gastrostomy feeding tubes before radiotherapy in patients with head and neck cancer: is it worthwhile? J Clin Gastroenterol. 2001;33:2157. 16. Di Liberto C, Caroprese M, Pizzo G, et al. Oral complications in patients with head and neck cancer after radio-chemotherapy. Mucositis and xerostomia. Recenti Prog Med. 2007;98:30214. 17. Chao KS, Majhail N, Huang CJ, et al. Intensity modulated radiation therapy reduces late salivary toxicity without compromising tumor control in patients with oropharyngeal carcinoma: a comparison with conventional techniques. Radiother Oncol. 2001;61:27580. 18. Kam MK, Leung SF, Zee B, et al. Prospective randomized study of intensity-modulated radiotherapy on salivary gland function in early-stage nasopharyngeal carcinoma patients. J Clin Oncol. 2007;25:48739. 19. Nguyen NP, Smith HJ, Sallah S. Evaluation and management of swallowing dysfunction following chemoradiation for head and neck cancer. Curr Opin Otolaryngol Head Neck Surg. 2007;15:1303. 20. Eisbruch A, Schwartz M, Rasch C, et al. Dysphagia and aspiration after chemoradiotherapy for head-and-neck cancer: which anatomic structures are affected and can they be spared by IMRT? Int J Radiat Oncol Biol Phys. 2004;60:142539. 21. Gokhale AS, McLaughlin BT, Flickinger JC, et al. Clinical and dosimetric factors associated with a prolonged feeding tube requirement in patients treated with chemoradiotherapy (CRT) for head and neck cancers. Ann Oncol. 2010;21:14551. 22. Clavel S, Fortin B, Desprs P, et al. Enteral feeding during chemoradiotherapy for advanced head-and-neck cancer: a single-institution experience using a reactive approach. Int J Radiat Oncol Biol Phys. 2010 May 24. [Epub ahead of print]. 1. Médico Radioterapeuta do Instituto do Câncer do Ceará, Fortaleza, CE, Brasil. 2. Acadêmica de Medicina da Faculdade de Ciências Médicas da Santa Casa de São Paulo, Aluna de Iniciação Científica da Fundação Antônio Prudente, Hospital A. C. Camargo, São Paulo, SP, Brasil. 3. Médico Residente em Radioterapia do Hospital A. C. Camargo, São Paulo, SP, Brasil. 4. Mestre, Médica Titular do Departamento de Radioterapia do Hospital A. C. Camargo, São Paulo, SP, Brasil. 5. Mestre, Diretora do Departamento de Radioterapia do Hospital A. C. Camargo, São Paulo, SP, Brasil. 6. Doutor, Médico Radioterapeuta do Instituto do Câncer do Estado de São Paulo (Icesp), São Paulo, SP, Brasil. Endereço para correspondência: Dr. Liêvin Matos Rebouças Rua Doutor José Lourenço, 1154, ap. 202, Aldeota Fortaleza, CE, Brasil, 60115-281 E-mail: lievinr@gmail.com Recebido para publicação em 19/7/2010. Aceito, após revisão, em 25/11/2010. |
|
Av. Paulista, 37 - 7° andar - Conj. 71 - CEP 01311-902 - São Paulo - SP - Brazil - Phone: (11) 3372-4544 - Fax: (11) 3372-4554