Radiologia Brasileira - Publicação Científica Oficial do Colégio Brasileiro de Radiologia
AMB - Associação Médica Brasileira CNA - Comissão Nacional de Acreditação
 Vol. 43 nº 5 - Set. / Out. of 2010
Vol. 43 nº 5 - Set. / Out. of 2010
|
ENSAIO ICONOGRÁFICO
|
|
|
|
|
Autho(rs): Claudio Marcio Amaral de Oliveira Lima1; Flávia Pegado Junqueira2; Mônica Cristina Salazar Rodrigues2; César Augusto Salazar Gutierrez2; Romeu Côrtes Domingues3; Antonio Carlos Coutinho Junior4 |
|
|
Descritores: Imagem por ressonância magnética; Fístula; Perianal; Esfíncter; Abscesso; Infecção. |
|
|
Resumo: INTRODUÇÃO
A fístula perianal é uma condição incomum do trato gastrintestinal, com prevalência de 0,01% na população geral, acomete predominantemente adultos jovens, sendo mais frequente em homens na proporção de 2:1, e em cerca de 40% é causada por abscessos anorretais prévios. Trata-se de enfermidade importante em razão das elevadas taxas de morbidade e tendência a recorrências. Clinicamente, manifesta-se com dor local pelo processo inflamatório, porém, alguns pacientes podem ser completamente assintomáticos(13). A ressonância magnética (RM) é um método de imagem eficaz e fundamental na avaliação das fístulas perianais, e a aquisição de imagens multiplanares tem-se mostrado muito útil no planejamento cirúrgico por reproduzir fielmente a anatomia perianal, permitindo caracterizar e classificar a fístula através da sua relação com o diafragma pélvico e o esfíncter anal, avaliando sua extensão e identificando focos de infecção que passariam despercebidos à cirurgia, o que auxilia no sucesso da abordagem cirúrgica, por evitar a recorrência da fístula(14). Em razão da frequência e importância desta enfermidade, os autores apresentam, na forma de ensaio iconográfico, os principais achados na avaliação por RM e a classificação das fístulas perianais. PROTOCOLOS DE RM Aos pacientes não foi solicitado nenhum tipo de preparo para o exame, que é realizado com bobina abdominal de superfície. As sequências utilizadas no protocolo de estudo das fístulas perianais em aparelho de 1,5 T (Magnetom Avanto; Siemens Medical System, Erlangen, Alemanha) são, respectivamente, as pesadas em T2 nos planos sagital (FOV: 180 mm; espessura: 3,0 mm; GAP: 10%; matriz: 320 × 70; NEX: 3; TA: 2:34 min; TR: 2970; TE: 114), axial (FOV: 180 mm; espessura: 3,0 mm; GAP: 0%; matriz: 320 × 70; NEX: 3; TA: 3:43 min; TR: 3660; TE: 114) e coronal (FOV: 180 mm; espessura: 3,0 mm; GAP: 10%; matriz: 320 × 70; NEX: 3; TA: 2:33 min; TR: 2500; TE: 114); as pesadas em T1 no plano axial (FOV: 240 mm; espessura: 4,0 mm; GAP: 10%; matriz: 256 × 100; NEX: 3; TA: 3:19 min; TR: 516; TE: 6,9); e sequência STIR (FOV: 180 mm; espessura: 3,0 mm; GAP: 10%; matriz: 256 × 126; NEX: 3; TA: 2:57 min; TR: 4790; TE: 24; TI: 150). Após a administração venosa do meio de contraste são realizadas sequências pesadas em T1 com supressão de gordura nos planos axial (FOV: 230 mm; espessura: 3,0 mm; GAP: 30%; matriz: 256 × 100; NEX: 2; TA: 1:47 min; TR: 511; TE: 7,9) e coronal (FOV: 230 mm; espessura: 3,0 mm; GAP: 30%; matriz: 256 × 100; NEX: 2; TA: 1:47 min; TR: 511; TE: 7,9). DISCUSSÃO A fístula perianal é uma condição incomum, mas importante, com elevada morbidade, acometendo aproximadamente 10 em cada 100 mil pessoas, sendo mais frequente em homens(4). O canal anal é essencialmente um cilindro envolto por dois músculos, o esfíncter anal interno (EI) e o esfíncter anal externo (EE), compostos, respectivamente, por musculatura lisa e estriada. O EE é a continuação do músculo elevador do ânus e o EI é a parte terminal do músculo circular do intestino(5). O espaço interesfincteriano (EIE) é um plano entre o EI e o EE, onde há uma fina camada de gordura contendo tecido frouxo. Lateralmente ao complexo esfincteriano situa-se a fossa isquioanal, composta por gordura e uma rede transversa de tecido conectivo fibroelástico(5). A presença das glândulas anais dentro dos tecidos circunvizinhos é variável, sendo que em cerca de um a dois terços da população estão situadas no EIE. Estas glândulas foram relacionadas com as fístulas perianais pela primeira vez por Chiari, que sugeriu que as glândulas eram a fonte da infecção (teoria criptoglandular)(5). Atualmente, a maioria dos pesquisadores concorda com esta hipótese(5). Por definição, fistula é um trajeto anormal entre duas superfícies epiteliais. O curso anatômico de uma fístula será ditado pela localização da glândula anal infectada e os planos anatômicos adjacentes. Os cirurgiões descrevem o local e a direção dos trajetos fistulosos recorrendo à alusão da imagem de um relógio (Figura 1), com a visão da região anal do paciente na posição de litotomia, correspondendo à visão do canal anal nas imagens de RM nos planos axiais, facilitando assim a correlação dos achados de imagem com os observados durante o procedimento cirúrgico. Normalmente, há uma abertura para o canal anal (orifício proximal) ao nível da linha denteada, que é originalmente o local de drenagem da glândula; a partir daí a fístula pode alcançar a pele da região perianal por uma variedade de trajetos e ainda penetrar e envolver com graus variáveis o EE e tecidos circunvizinhos(4,5). 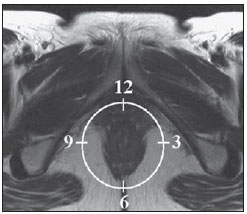 Figura 1. Alusão a um relógio projetado sobre a região anal em imagem de RM no plano axial. A relação das fístulas com a musculatura perianal é bem demonstrada com uma combinação de imagens nos diversos planos, assim como as diferentes combinações de sequências e a utilização de gadolínio fornecem excelente contraste entre os trajetos fistulosos e o tecido adjacente. O estudo pela RM é atualmente o mais indicado para o diagnóstico e classificação destas lesões, que é realizada de acordo com o trajeto que une as aberturas internas e externas da fistula(46). A escolha da bobina é uma preferência individual. A utilização da bobina abdominal de superfície não requer preparo do paciente, sendo também muito bem tolerada. As bobinas endoanais são mal toleradas pelos pacientes sintomáticos e, devido ao limitado campo de visão, podem não permitir a observação da extensão total das fístulas. Por todas essas razões e ainda pela pouca disponibilidade e aceitação da bobina endoluminal, a bobina abdominal de superfície é utilizada como padrão para as fístulas perianais(35). O papel da RM no diagnóstico das fístulas perianais e de suas complicações vem aumentando cada vez mais. Os achados de imagem mostram grande concordância com os achados cirúrgicos, mais do que em qualquer outro método de imagem, e as técnicas nos diversos planos demonstram muito bem a relação do trajeto fistuloso com o complexo esfincteriano e a fossa isquioanal. Outra grande vantagem é a capacidade de demonstrar abscessos clinicamente ocultos(4). Os abscessos apresentam alto sinal em T2 e STIR e sinal iso ou levemente hiperintenso em T1, por causa da presença de alto conteúdo proteico em seu interior; eventualmente, este conteúdo muito elevado pode demonstrar redução do sinal em T2. A presença de gás no interior do abscesso é demonstrada pela ausência de sinal em todas as sequências. Os trajetos fistulosos apresentam-se como estruturas tubuliformes com características de sinal semelhantes às do abscesso. Após a administração venosa do gadolínio é possível identificar as paredes do abscesso e dos trajetos fistulosos espessadas e captantes de contraste e, também, o conteúdo, usualmente hipointenso em T1. Classificação das fístulas perianais As fístulas já eram conhecidas de Hipócrates e sempre descritas no decorrer dos séculos, recebendo especial atenção no século 19, quando, em 1835, Frederick Salmon fundou o Benevolent Dispensary for the Relief of the Poor Afflicted with Fistula and Other Diseases of the Rectum and Lower Intestines, o agora mundialmente famoso St. Marks Hospital em Londres, Inglaterra. Muito do que sabemos sobre as fístulas perianais vem do trabalho dos cirurgiões deste hospital(4). Em 1934, Milligan e Morgan categorizaram as fístulas em abaixo, acima e dentro do músculo puborretal, chamando a atenção para a incontinência pós-operatória altamente provável no caso de fístula alta com abordagem cirúrgica inadequada. Esta classificação foi modificada e refinada por outros autores, inclusive por Parks et al.(7), que analisaram uma série consecutiva de 400 pacientes do St. Marks Hospital, classificando as fístulas de acordo com a hipótese criptoglandular em quatro grupos: interesfincteriana, transesfincteriana, supraesfincteriana e extraesfincteriana(5,6). O EIE é o caminho com menor resistência para disseminação da infecção, facilitando assim a suspeita da fístula do tipo interesfincteriano, encontrada em 45% dos casos estudados por Parks et al., em que o processo infeccioso está limitado ao EIE, não penetrando no EE, que é uma barreira natural à disseminação da infecção. Num processo infeccioso mais intenso, as fístulas podem atravessar o EE e atingir a fossa isquioanal, resultando no tipo transesfincteriano, observado em 30% dos casos originais de Parks et al. Em outras circunstâncias a fístula pode se estender a um plano acima do EIE, circundando parcialmente o músculo puborretal e atravessando o platô do músculo elevador do ânus para atingir a pele perianal, resultando no tipo supraesfincteriano, observado em 20% dos casos. Parks et al.(7) notaram, ainda, um quarto tipo de fístula, em 5% dos casos, que representa a extensão de uma doença pélvica primária que também atravessa o músculo elevador do ânus e desce pela fossa isquiorretal até a pele, classificada como extraesfincteriana. A classificação de Parks et al. foi muito criticada devido à natureza específica do hospital e também porque não incluía as fístulas submucosas, muito superficiais e que não envolvem as estruturas esfincterianas(5). Em 2000, Morris et al.(4), do St. Jamess University Hospital (Leeds, Inglaterra), em um estudo com mais de 300 pacientes, correlacionaram a classificação de Parks et al. com os achados de RM nos planos axiais e coronais e classificaram as fístulas perianais em cinco tipos: interesfincteriana linear simples; interesfincteriana com abscesso ou trajeto secundário; transesfincteriana; transesfincteriana com abscesso ou trajeto secundário na fossa isquioanal; e supraesfincteriana/extraesfincteriana. Esta classificação não trata somente da demonstração do trajeto fistuloso primário, mas também das ramificações secundárias e dos abscessos associados. Trata-se de um sistema de fácil aceitação porque utiliza marcos anatômicos nos planos axiais e coronais, que são muito familiares aos radiologistas, sendo de excelente aplicabilidade e reprodutibilidade pois apresenta a melhor correlação com a avaliação cirúrgica inicial( 4). Muitas fístulas começam como um simples trajeto primário, porém infecções não tratadas podem resultar em ramificações (trajetos secundários), sendo a fossa isquioanal o local mais comum. As ramificações das fístulas no plano horizontal são descritas como em ferradura, se houver extensão para ambos os lados do EIE(5). Tipo 1: fístula interesfincteriana linear simples (Figura 2) O trajeto fistuloso se estende do canal anal até a pele do períneo, com trajeto confinado entre os esfíncteres, não havendo ramificações para além do complexo esfincteriano. É de longe o tipo mais comum. As fossas isquioanais estão livres(4,5). 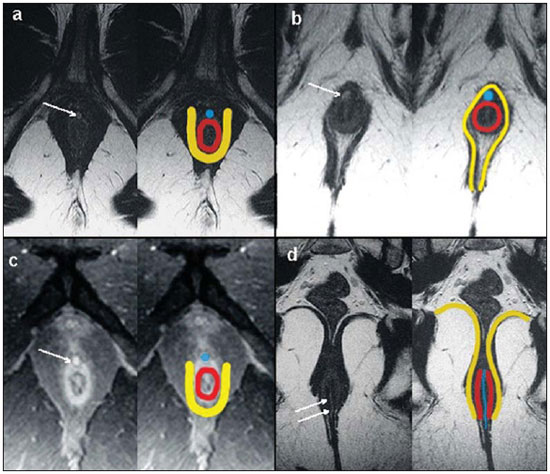 Figura 2. Fístula interesfincteriana linear simples (tipo 1). Sequências pesadas em T1 (a) e em T1 com supressão de gordura após administração de gadolínio (c) no plano axial e pesadas em T2 nos planos axial (b) e coronal (d) mostram imagem tubuliforme alongada com hipersinal em T2 situada no espaço interesfincteriano anterior (setas), com realce parietal pelo meio de contraste, compatível com trajeto fistuloso. Desenho esquemático: trajeto fistuloso (azul), esfíncter interno (vermelho) e esfíncter externo (amarelo). Tipo 2: fístula interesfincteriana com abscesso ou trajeto secundário (Figura 3) Estas fístulas também estão confinadas em um plano entre os esfíncteres, assim como seus trajetos secundários e/ou abscessos. Os trajetos secundários podem ter o formato de ferradura, cruzando a linha média, ou podem ramificar-se num plano interesfincteriano ipsilateral(4,5). 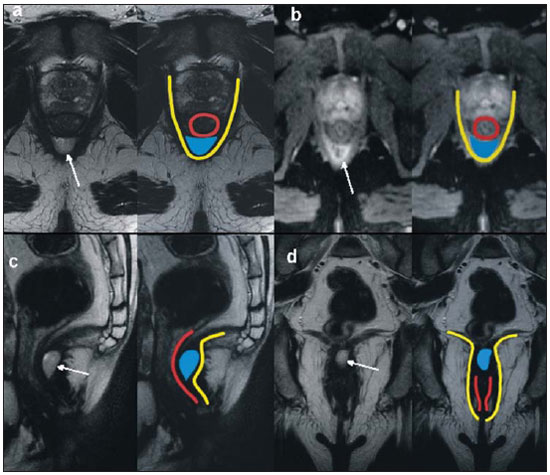 Figura 3. Fístula interesfincteriana com abscesso ou trajeto secundário (tipo 2). Sequências pesadas em T2 nos planos axial (a), sagital (c) e coronal (d) e pesadas em T1 com supressão de gordura após gadolínio no plano axial (b) mostram abscesso localizado no espaço interesfincteriano posterior (seta). Em (c) e (d) observa- se a relação entre o abscesso e o esfíncter externo. Desenho esquemático: abscesso (azul), esfíncter interno (vermelho) e esfíncter externo (amarelo). Tipo 3: fístula transesfincteriana (Figura 4) O trajeto fistuloso atravessa as duas camadas do complexo esfincteriano, arqueando-se para a pele através da fossa isquioanal. Estas fístulas se distinguem também pelo ponto de entrada no canal anal, o qual corresponde ao terço médio do canal anal, isto é, ao nível da linha denteada, como demonstrado nas imagens no plano coronal. Uma vez que comprometem todo o complexo esfincteriano, o tratamento cirúrgico pode eventualmente levar a incontinência fecal(46). 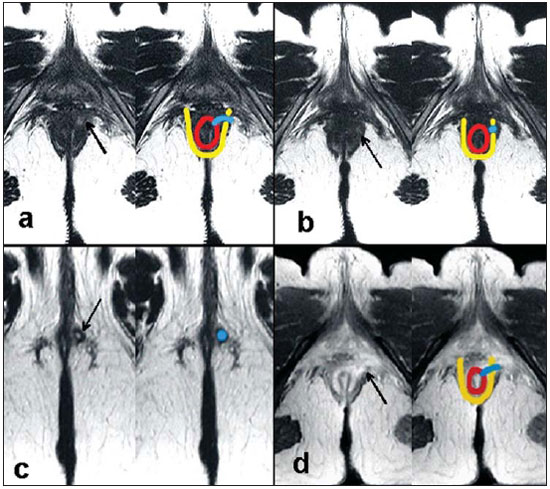 Figura 4. Fístula transesfincteriana (tipo 3). Sequências pesadas em T2 no plano axial (a,b,c) e em T1 no plano axial após administração de gadolínio (d) mostram trajeto fistuloso na parede ântero-lateral esquerda do canal anal, captante do meio de contraste. Desenho esquemático: trajeto fistuloso (azul), esfíncter interno (vermelho) e esfíncter externo (amarelo). Tipo 4: fístula transesfincteriana com formação de abscesso ou trajeto secundário dentro da fossa isquioanal (Figura 5) Assim como as fístulas tipo 3, para a classificação tipo 4 é primordial demonstrar que ocorre extensão do processo infeccioso através do EE. O abscesso pode se manifestar como uma expansão ao longo do trajeto fistuloso primário. O trajeto ou o abscesso associado necessariamente envolve a fossa isquioanal ou isquiorretal e em alguns casos assume a configuração de haltere atravessando o EE(4,5). 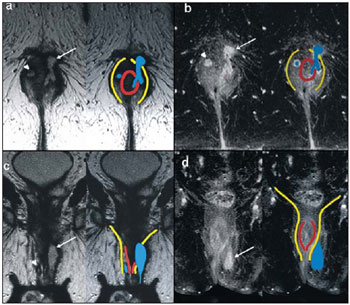 Figura 5. Fístula transesfincteriana com formação de abscesso ou trajeto secundário dentro da fossa isquiorretal (tipo 4). Sequências pesadas em T2 no plano axial (a), em T1 com supressão de gordura no plano axial após administração de gadolínio (b), em T2 (c) e STIR (d) no plano coronal mostram dois trajetos fistulosos: o primário, transesfincteriano na parede lateral esquerda do canal anal, onde se observa um abscesso associado (seta), e o secundário, interesfincteriano à direita (ponta de seta). Desenho esquemático: trajeto fistuloso e abscesso (azul), esfíncter interno (vermelho) e esfíncter externo (amarelo). Tipo 5: fístula supraesfincteriana ou extraesfincteriana (Figura 6) Se a fístula se estender através do EIE, acima do músculo elevador do ânus até a fossa isquiorretal e daí para a pele, é chamada de supraesfincteriana; quando esta representa a extensão de uma doença pélvica primária que atravessa o elevador do ânus e desce pela fossa isquiorretal até a pele, é classificada como extraesfincteriana. Estas fístulas são de difícil manuseio e conduta por motivo da necessidade de uma avaliação adicional para detecção da sepse pélvica. As imagens no plano coronal após a administração do meio de contraste demonstram claramente falhas no músculo elevador do ânus, podendo ocorrer também os trajetos secundários em ferradura(4,5). 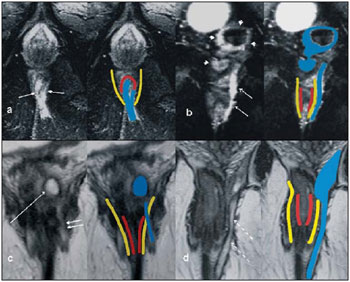 Figura 6. Fístula extraesfincteriana (tipo 5). Sequência STIR nos planos axial (a) e coronal (b) e pesada em T2 no plano coronal (c,d) mostram trajeto fistuloso extraesfincteriano (setas curtas) estendendo-se a partir de um abscesso pélvico (pontas de setas). Em (c) observam-se abscesso acima do assoalho pélvico (seta longa) e trajeto fistuloso extraesfincteriano à esquerda (seta dupla). Em (d) nota-se o trajeto fistuloso na fossa isquioanal à esquerda, que se estende a partir do abscesso pélvico à esquerda (setas tracejadas). Desenho esquemático: trajeto fistuloso e abscesso (azul), esfíncter interno (vermelho) e esfíncter externo (amarelo). CONCLUSÃO A RM é um método de imagem eficaz e fundamental na avaliação de fístulas perianais e sua capacidade de aquisição de imagens multiplanares tem-se mostrado muito útil, sendo, portanto, o mais indicado para o diagnóstico e classificação destas lesões (Figura 7). Estudos adicionais demonstraram que a avaliação por RM é melhor do que a exploração cirúrgica inicial na predição dos resultados, e quando a classificação do St, Jamess University Hospital é utilizada há significativa correlação com melhores resultados(4,5). 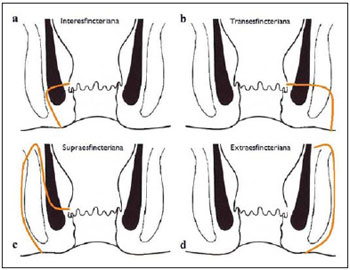 Figura 7. Desenho esquemático dos tipos de fístulas perianais: em preto, esfíncter interno; em branco, esfíncter externo; em laranja, trajetos fistulosos. REFERÊNCIAS 1. Zagrodnik II DF, Schneider M. Fistula-in-ano. Emedicine. [acessado em 15 de fevereiro de 2010]. Disponível em: http://emedicine.medscape.com/article/190234-overview 2. Lunnis PJ, Armstrong P, Barker PG, et al. Magnetic resonance imaging of anal fistulae. Lancet. 1992;340:3946. 3. Stoker J, Halligan S, Bartram CI. Pelvic floor imaging. Radiology. 2001;218:62141. 4. Morris J, Spencer JA, Ambrose NS. MR imaging classification of perianal fistulas and its implications for patient management. Radiographics. 2000;20:62335. 5. Halligan S, Stoker J. Imaging of fistula in ano. Radiology. 2006;239:1833. 6. Zimmerman DDE. Diagnostic and treatment of transsphincteric perianal fistulas [Doctoral Thesis]. Rotterdam, The Netherlands: Erasmus University; 2003. 7. Parks AG, Gordon PH, Hardcastle JD. A classification of fistula-in-ano. Br J Surg. 1976;63:112. 1. Médico Radiologista do Centro de Diagnóstico por Imagem Fátima Digittal, Nova Iguaçu, RJ, Brasil. 2. Médicos Radiologistas da Clínica de Diagnóstico Por Imagem (CDPI), Rio de Janeiro, RJ, Brasil. 3. Médico Radiologista, Diretor das Clínicas Multi-Imagem e Clínica de Diagnóstico Por Imagem (CDPI)/MD.X, Rio de Janeiro, RJ, Brasil. 4. Médico Radiologista da Clínica de Diagnóstico Por Imagem (CDPI)/MD.X, Rio de Janeiro, RJ, e do Centro de Diagnóstico por Imagem Fátima Digittal, Nova Iguaçu, RJ, Brasil. Endereço para correspondência: Dr. Claudio Marcio Amaral de Oliveira Lima CDPI/MD.X Barra Medical Center Avenida das Américas, 6205, Loja G e subsolo, Barra da Tijuca Rio de Janeiro, RJ, Brasil, 22793-080 E-mail: cmaol@br.inter.net / cmaolima@gmail.com Recebido para publicação em 17/3/2010 Aceito, após revisão, em 4/5/2010 Trabalho realizado no Centro de Diagnóstico por Imagem Fátima Digittal, Nova Iguaçu, RJ, e na Clínica de Diagnóstico Por Imagem (CDPI), Rio de Janeiro, RJ, Brasil |
|
Av. Paulista, 37 - 7° andar - Conj. 71 - CEP 01311-902 - São Paulo - SP - Brazil - Phone: (11) 3372-4544 - Fax: (11) 3372-4554