Radiologia Brasileira - Publicação Científica Oficial do Colégio Brasileiro de Radiologia
AMB - Associação Médica Brasileira CNA - Comissão Nacional de Acreditação
 Vol. 36 nº 3 - Maio / Jun. of 2003
Vol. 36 nº 3 - Maio / Jun. of 2003
|
ARTIGOS
|
|
|
|
|
Autho(rs): Pitágoras Báskara Justino, Heloisa de Andrade Carvalho, Débora Ferauche, Renato Ros |
|
|
Descritores: Radioterapia conformacional, Câncer de esôfago, Técnicas de radioterapia, NTCP |
|
|
Resumo:
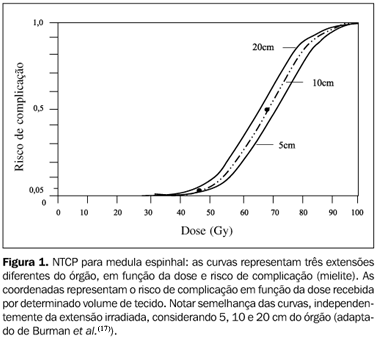
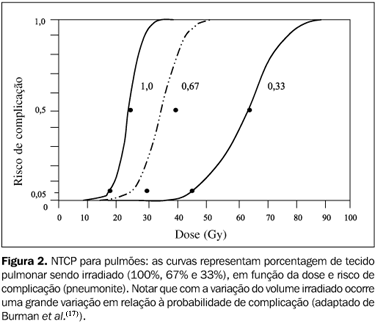
INTRODUÇÃO Estima-se para o ano de 2002, no Brasil, cerca de 8.865 casos novos de câncer de esôfago(1). Destes, calcula-se cerca de 1.315 mortes causadas por esta neoplasia(1). Apesar dos grandes avanços técnicos no tratamento cirúrgico da doença localizada terem sido responsáveis por importante melhora da sobrevida desses pacientes, pouco se ganhou no manejo dos casos inoperáveis. Enquanto as taxas de sobrevida global em pacientes operados e sem envolvimento de linfonodos pode atingir 63%(2), nos casos inoperáveis a taxa de sobrevida cai para 20% em seis meses e nenhum sobrevivente em cinco anos de seguimento(3). O melhor tratamento desses casos tem sido ainda objeto de pesquisas. Apesar de nos últimos anos termos observado um aumento importante e progressivo na incidência de casos de adenocarcinoma (geralmente relacionados ao epitélio de Barret do esôfago distal), a histologia mais prevalente ainda é o carcinoma epidermóide(4). A etiopatogenia mais aceita para os carcinomas epidermóides é a esofagite crônica causada pela exposição prolongada ao tabaco e fumo e, no caso dos adenocarcinomas, o refluxo gastroesofágico crônico, responsável pelas alterações metaplásicas do epitélio normal para a mucosa de Barret(5). No que se refere à localização, cerca de 20% dos casos de câncer de esôfago se localizam no esôfago cervical, 50% no esôfago médio-torácico e o restante no esôfago distal(5,6). O tratamento preferencial dessas lesões é a ressecção cirúrgica com margens adequadas, e em lesões localmente avançadas e irressecáveis o tratamento se baseia na radioterapia concomitante à quimioterapia(7). Nesses casos, o tratamento concomitante tem conseguido sobrevida média de 11 a 18 meses e sobrevida global em dois anos de 27% a 44%(8?10). Sua evolução está diretamente relacionada às doses de radioterapia utilizadas no tratamento, geralmente doses totais entre 60 e 64 Gy(8,9). Várias técnicas de tratamento, combinando campos angulados e ortogonais, têm sido utilizadas para se obter doses efetivas de irradiação no tumor primário, sem, contudo, ultrapassar doses de tolerância nos tecidos normais(11). No caso de tumores do esôfago torácico, os principais órgãos que limitam as doses totais de tratamento são o coração, os pulmões e a medula espinhal. O uso de sistemas de planejamento tridimensional em radioterapia tem facilitado a análise e comparação entre diversos planos de tratamento. Estes sistemas se baseiam na reconstrução tridimensional das imagens obtidas em exames de tomografia computadorizada e integração destas imagens com o plano de tratamento. Assim, consegue-se prever, de maneira mais exata, as doses de radiação que envolvem o tumor e os tecidos normais adjacentes. Nos programas atuais de planejamento esta relação é expressa na forma de histogramas dose-volume. O uso dos histogramas dose-volume para análise do plano de tratamento foi introduzido há mais de duas décadas e hoje é uma ferramenta indispensável para a análise de dose em tecidos normais(12). Ele pode ser expresso em suas formas diferencial e integral. A primeira expressa a taxa e uniformidade da dose em um determinado volume de órgão, ou seja, informações sobre pontos quentes ou frios no volume desejado. Já no seu formato integral, o histograma dose-volume nos dá uma relação quantitativa entre a dose de tratamento e o volume, ou seja, a porcentagem de um órgão que recebe determinada porcentagem da dose de tratamento. Por fornecer informações quantitativas mais claras, a forma integral é a mais utilizada(13). Sabe-se, há muito tempo, que a tolerância dos tecidos normais à irradiação não é função apenas da dose, mas também do fracionamento e do volume do órgão irradiado. Para os fracionamentos habituais (180 a 200 cGy/dia, cinco vezes por semana) foram criados alguns índices biológicos que estimam riscos de lesão dos tecidos normais com determinadas doses de radiação. Esses índices geralmente são baseados em dados experimentais com irradiação de animais em laboratório, na experiência clínica de radioterapeutas e extrapolações matemáticas utilizando os conceitos modernos de radiobiologia. A Normal Tissue Complication Probability (NTCP) é um índice que representa a probabilidade de uma determinada complicação ocorrer em um tecido que esteja recebendo quaisquer doses de irradiação. Foi descrito primeiramente por Dritschilo et al.(14), em 1978, mas atualmente vários modelos já foram desenvolvidos para o seu cálculo e análise(15?17). Esses modelos basicamente se diferenciam na forma como a variável volume é colocada nos modelos matemáticos, supondo-se que, para diferentes órgãos, o volume irradiado tenha pouca ou muita importância para o desempenho de determinada função. Com vista a essas diferenças, gráficos podem ser criados para ajudar na análise dos histogramas dose-volume(17) (Figuras 1 e 2).
O objetivo deste trabalho é comparar técnicas de tratamento radioterápico para o câncer de terço médio de esôfago, através do planejamento tridimensional, no que se refere às doses de tolerância de medula espinhal e tecido pulmonar.
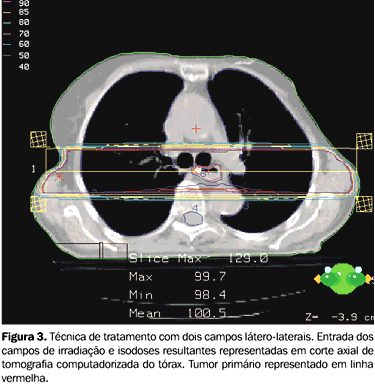
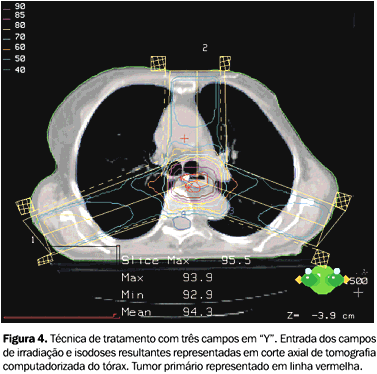
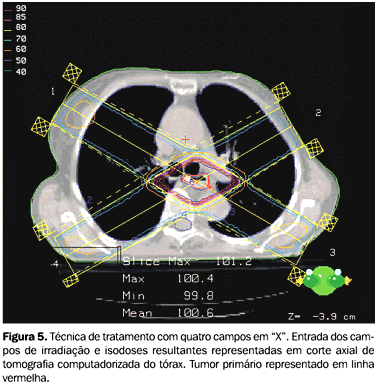
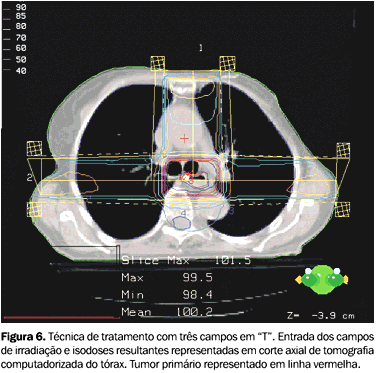
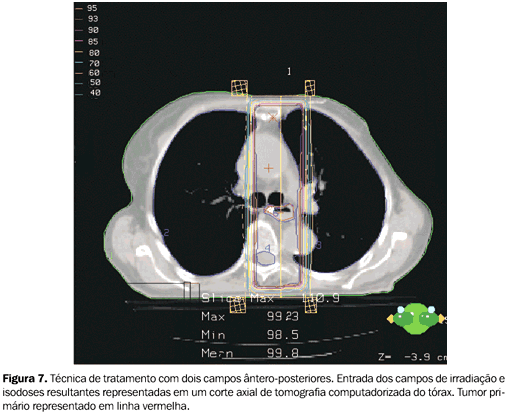
MATERIAL E MÉTODO Foram feitas simulações de tratamento a partir das imagens de tomografia computadorizada de tórax de uma paciente de 62 anos de idade, portadora de um carcinoma espinocelular, localmente avançado e inoperável, do terço médio do esôfago torácico (entre 27 e 32 cm da arcada dentária superior), devido à maior incidência de tumores de esôfago nessa localização. As imagens tomográficas foram obtidas em tomógrafo helicoidal, com a paciente em decúbito dorsal e braços estendidos sobre a cabeça, e feitos cortes sagitais de 5 mm de espessura e 5 mm de intervalo, após infusão endovenosa de contraste iodado. Essas imagens foram transferidas ao sistema de planejamento via Dicom. Os campos de tratamento foram desenhados de forma a englobar todo o volume tumoral, com margens proximais e distais de 5 cm e margens laterais de 2 cm. Não foi simulado tratamento das drenagens linfáticas. Utilizando o sistema de planejamento tridimensonal Cadplan® (Varian), foram feitas simulações com dois campos paralelos e opostos ântero-posteriores, dois campos látero-laterais, três campos em "Y", quatro campos em "X", três campos em "T", todos com técnica de isocentro (Figuras 3 a 7).
Para cada uma dessas simulações foram obtidos os histogramas dose-volume nas formas integral e diferencial. A dose de tratamento do tumor primário foi estimada na curva de isodose de 95%, após normalização no isocentro. A partir desse valor, a porcentagem de dose nos órgãos críticos era estimada. A dose total prescrita para o tratamento do tumor foi de 60 Gy em 30 frações diárias de 200 cGy, cinco frações por semana. O histograma dose-volume integral foi analisado em relação a essa dose e o histograma diferencial foi utilizado para avaliar a homogeneidade da dose dentro do volume alvo. Para os pulmões, as técnicas foram comparadas estimando-se a porcentagem de dose de irradiação para um volume crítico de 30% de cada órgão. Para a medula espinhal, a comparação foi feita estimando-se a dose máxima no órgão, em cada técnica, independentemente do volume irradiado. Os valores obtidos dos histogramas dose-volume foram então comparados às curvas de NTCP para medula espinhal e tecido pulmonar (método descrito por Burman et al.(17)) (Figuras 1 e 2).
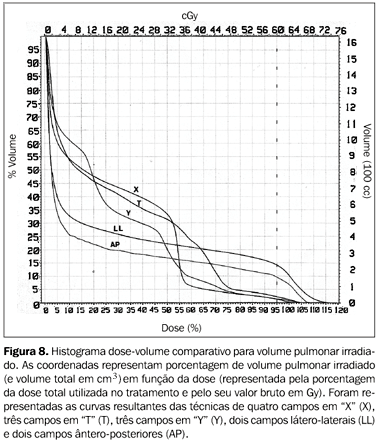
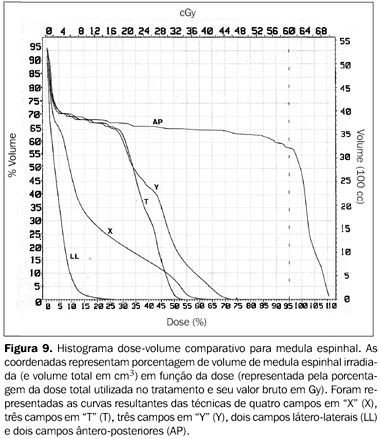
RESULTADOS A análise e comparação dos histogramas dose-volume para volume pulmonar e medula espinhal estão representadas nas Figuras 8 e 9 e nas Tabelas 1 e 2, respectivamente.
Quando analisamos as porcentagens de dose, bem como o seu valor absoluto no caso dos pulmões, podemos observar que a técnica de quatro campos em "X" é a que irradia com maior dose um terço do volume pulmonar. As técnicas que incluem campos laterais também levam à maior irradiação dos pulmões. A análise da tabela correspondente às doses em medula espinhal revela que as técnicas de quatro campos em "X" e dois campos ântero-posteriores são proibitivas para o tratamento integral com essas técnicas. Considerando apenas a medula espinhal, dois campos látero-laterais são a melhor opção.
DISCUSSÃO Com o desenvolvimento dos métodos de imagem e de planejamento tridimensional, um grande número de informações passou a ser disponível para a análise do plano de tratamento pelos radioterapeutas. Apesar de os histogramas dose-volume expressarem, de forma simples e objetiva, volume e doses em órgãos críticos, o aproveitamento correto desses dados é tarefa difícil e de análise complexa. Uma forma simples de análise é a observação das doses de tolerância dos órgãos críticos envolvidos no planejamento. Os primeiros trabalhos sobre doses de tolerância dos tecidos normais à irradiação datam da década de 70 e se baseavam, principalmente, em observações clínicas e experimentais com animais de laboratório(18). Com uma melhor compreensão da radiobiologia desses tecidos, o fator volume irradiado pôde ser mais bem analisado e foram postuladas teorias que explicassem como esse fator atua, de forma diferente, na previsão de uma determinada complicação(13). Recentemente, foram feitas novas estimativas das doses de tolerância de diversos órgãos, agora levando-se em consideração a variável volume(15) (Tabela 3). A partir desses valores, puderam ser construídos os gráficos de NTCP para os diversos órgãos(17).
No presente estudo, para análise do volume pulmonar, foram utilizados os mesmos parâmetros analisados no trabalho de Emami et al.(15). Para a análise de dose em relação à medula espinhal utilizamos apenas a dose máxima que o órgão receberia, não importando o volume. Isto foi feito pois, analisando a Figura 1, podemos perceber que o volume não é um fator crítico para prever mielite ou necrose na medula espinhal. Este fato pode ser observado pela proximidade das três curvas para volumes de 5, 10 e 20 cm de medula espinhal irradiada. Já na Figura 2 (gráfico NTCP para pulmões) nota-se a grande diferença entre as três curvas que demarcam risco de pneumonite em relação à dose. Para cada um dos três volumes pulmonares mostrados há uma diferença significativa na dose necessária para uma determinada probabilidade de complicação pulmonar. Por esta razão, para a análise de complicações pulmonares utilizamos os três volumes do trabalho de Emami et al.(15). Para complicações pulmonares, analisando a Tabela 1, podemos perceber que a pior técnica foi a de quatro campos em "X". Com este plano de tratamento, um terço do volume pulmonar recebeu doses significativas de irradiação (49%, o equivalente a 30 Gy). No entanto, quando comparamos estes dados com as curvas de NTCP para pulmões (Figura 2), percebemos que nesta dose o risco de pneumonite para um terço de volume pulmonar irradiado é ainda aceitável. Analisando os outros volumes pulmonares, estes dados se confirmam. Entretanto, quando comparada com técnicas mais simples e que permitem maior preservação desses órgãos, os campos em "X" não apresentam nenhuma vantagem. Como seria esperado, os campos ântero-posteriores paralelos e opostos foram os que levaram à maior preservação dos pulmões. As demais técnicas foram comparáveis entre si. Em relação às complicações em medula espinhal, a técnica de dois campos látero-laterais foi a mais segura e adequada. Com esta técnica a dose máxima recebida pelo órgão foi de 16 Gy, que, nos gráficos de NTCP, praticamente não oferece nenhum risco de mielite. As técnicas de irradiação com três campos (em "Y" ou em "T") ou com quatro campos em "X" também podem ser consideradas (doses máximas em medula espinhal de 44 Gy, 32 Gy e 38 Gy, respectivamente). Apesar das doses mais elevadas em medula espinhal, estas doses ainda estão dentro de limites de risco aceitáveis (com 44 Gy estima-se risco de 5% de complicações). Para medula espinhal, a técnica de dois campos ântero-posteriores foi inadequada devido ao risco excessivo de mielite (com 69 Gy estima-se mais de 50% de risco), se utilizada como tratamento integral. Apesar de, na rotina diária, podermos avaliar e comparar as diversas técnicas de tratamento com planejamentos bidimensionais, a análise adequada de um planejamento envolve a comparação com tabelas ou gráficos de limites de doses para tecidos normais. Nesse sentido, as técnicas de planejamento tridimensional constituem uma ferramenta importante para garantia de qualidade e segurança nos tratamentos radioterápicos que envolvam irradiação de órgãos de risco. Consegue-se medir e avaliar volumes de órgão irradiados e definir com maior precisão a dose no volume alvo. No caso da irradiação paliativa ou curativa dos tumores inoperáveis do esôfago, quando se necessita usar doses altas de irradiação no tumor primário e não se dispõe de sistemas de planejamento tridimensional para estimativas acuradas da dose em tecidos normais, sugerimos a combinação de pelo menos duas técnicas de tratamento: ântero-posterior e as técnicas com campos em "Y", "T", ou látero-laterais, para o balanceamento das doses em pulmões e medula espinhal. Ou, ainda, a utilização de técnicas de três campos durante todo o tratamento. Em nosso Serviço, rotineiramente utilizamos a combinação de dois campos ântero-posteriores e três campos em "Y" ou "T", na razão de 1:1 (30 Gy com cada técnica, com redução das margens longitudinais após 50 Gy). Esta política, além de compatibilizar com a busca de melhor qualidade técnica, agiliza o início do tratamento e permite que um estudo mais detalhado da segunda opção técnica seja individualizado, de acordo com cada caso.
CONCLUSÃO O planejamento tridimensional no tratamento dos tumores do terço médio do esôfago permite maior precisão e melhor avaliação das doses nos órgão de risco. Mostrou-se como ferramenta importante no estudo da melhor opção de tratamento, confirmando, objetivamente, alguns conceitos estabelecidos com as técnicas convencionais bidimensionais.
REFERÊNCIAS 1.Brasil. Ministério da Saúde. Instituto Nacional do Câncer. Estimativa de incidência e mortalidade por câncer. Rio de Janeiro: INCA, 2001. [ ] 2.Holscher AH, Bollschweiller E, Bumm R, Bartels H, Hofler H, Siewert JR. Prognostic factors of resected adenocarcinoma of the esophagus. Surgery 1995;118:845?55. [ ] 3.Shimkin M. Duration of life in untreated cancer. Cancer 1951;4:1?8. [ ] 4.Blot WJ, Devesa SS, Kneller RW, Fraumeni JF Jr. Rising incidence of adenocarcinoma of the esophagus and gastric cardia. JAMA 1991;265:1287?91. [ ] 5.Blackstock AW, Tepper JE. Esophageal cancer. In: Gunderson LL, Tepper JE, eds. Clinical radiation oncology. 1st ed. Philadelphia: Churchill Livingstone, 2000:629?43. [ ] 6.Dumont P, Wihlm JM, Roeslin N, Massard G, Lion R, Morand G. Results of surgery of esophageal cancer. Analysis of a series of 349 cases based on resection methods. Ann Chir 1993;47:773?83. [ ] 7.Araujo CM, Souhami L, Gil RA, et al. A randomized trial comparing radiation therapy versus concomitant radiation therapy and chemotherapy in carcinoma of the thoracic esophagus. Cancer 1991;67: 2258?61. [ ] 8.Kavanagh B, Anscher M, Leopold K, et al. Patterns of failure following combined modality therapy for esophageal cancer, 1984?1990. Int J Radiat Oncol Biol Phys 1992;24:633?42. [ ] 9.John MJ, Flam MS, Mowry PA, et al. Radiotherapy alone and chemoradiation for nonmetastatic esophageal carcinoma. A critical review of chemoradiation. Cancer 1989;63:2397?403. [ ] 10.Coia LR, Engstrom PF, Paul AR, Stafford PM, Hanks GE. Longterm results of infusional 5-FU, mitomycin-C, and radiation as primary management of esophageal carcinoma. Int J Radiat Oncol Biol Phys 1991;20:29?36. [ ] 11.Fischer SA, Brady LW. Esophagus. In: Perez CA, Brady LW, eds. Principles and practice of radiation oncology. 3rd ed. Philadelphia: Lippincott-Raven, 1997:1241?58. [ ] 12.Shipley WU, Tepper JE, Prout GR Jr, et al. Proton radiation as boost therapy for localized prostatic carcinoma. JAMA 1979;241:1912?5. [ ] 13.Kutcher GJ, Jackson A. Treatment plan evaluation. In: Khan FM, Potish RA, eds. Treatment planning in radiation oncology. Philadelphia: Williams & Wilkins, 2000:137?85. [ ] 14.Dritschilo A, Chaffey JT, Bloomer WD, Marck A. The complication probability factor: a method for selection of radiation treatment plans. Br J Radiol 1978;51:370?4. [ ] 15.Emami B, Lyman J, Brown A, et al. Tolerance of normal tissue to therapeutic irradiation. Int J Radiat Oncol Biol Phys 1991;21:109?22. [ ] 16.Lyman JT, Wolbarst AB. Optimization of radiation therapy, III: a method of assessing complication probabilities from dose-volume histograms. Int J Radiat Oncol Biol Phys 1987;13:103?9. [ ] 17.Burman C, Kutcher GJ, Emami B, Goitein M. Fitting of normal tissue tolerance data to an analytic function. Int J Radiat Oncol Biol Phys 1991;21: 123?35. [ ] 18.Rubin P, Casarett G. A direction for clinical radiation pathology: the tolerance dose. In: Vaeth JM, ed. Frontiers of radiation therapy and oncology. Baltimore: University Park Press, 1972:1?16. [ ]
Recebido para publicação em 6/9/2002
*Trabalho realizado no Serviço de Radioterapia do Instituto de Radiologia (InRad) do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo (HC-FMUSP), São Paulo, SP. |
|
Av. Paulista, 37 - 7° andar - Conj. 71 - CEP 01311-902 - São Paulo - SP - Brazil - Phone: (11) 3372-4544 - Fax: (11) 3372-4554