Radiologia Brasileira - Publicação Científica Oficial do Colégio Brasileiro de Radiologia
AMB - Associação Médica Brasileira CNA - Comissão Nacional de Acreditação
 Vol. 38 nº 4 - Jul. / Ago. of 2005
Vol. 38 nº 4 - Jul. / Ago. of 2005
|
ARTIGO ORIGINAL
|
|
|
|
|
Autho(rs): Jozephina Gonçalves Guerra, Francisco Ayres Corrêa Lima, Lúcia Maria Gonçalves Macedo, Arthemízio Antônio Lopes Rocha, João Luiz Fernandes |
|
|
Descritores: Síndrome de hiperostose adquirida, Hiperostose esternocostoclavicular, Psoríase, Osteíte |
|
|
Resumo: IIIMédica Reumatologista, ex-Chefe do Serviço de Reumatologia do Hospital de Base de Brasília
INTRODUÇÃO A síndrome SAPHO é uma condição rara, descrita inicialmente em 1987 por Chamot e colaboradores, que verificaram correlação entre cinco manifestações clínicas, radiológicas e patológicas freqüentemente combinadas, das quais deriva o acrônimo que a denomina: sinovite, acne, pustulose, hiperostose e osteíte(1–5). Os componentes fundamentais da síndrome, que pode ser entendida como um conjunto de diversas desordens idiopáticas, são a hiperostose e a osteíte inflamatória. Na presença desses achados, o clínico e o radiologista devem considerar a possibilidade diagnóstica da síndrome(2). As manifestações cutâneas incluem pustulose e formas graves de acne, tais como acne conglobata. As lesões pustulares usualmente se manifestam ou por psoríase ou por pustulose palmoplantar. No entanto, a ausência de alterações cutâneas não exclui o diagnóstico, pois essas lesões podem ocorrer antes, simultaneamente ou depois do início das manifestações osteoarticulares(2,3,6). A síndrome ocorre predominantemente em adultos jovens e de meia-idade, com predileção pelo sexo feminino, apresentando curso crônico com episódios de agudização(1,3). Embora o quadro clínico seja bastante variável, a maioria dos pacientes relata dor e edema na parede torácica ântero-superior. A patogênese da síndrome SAPHO permanece desconhecida(1–3) e os achados laboratoriais são inespecíficos, mas auxiliam na exclusão de outras doenças(2). O objetivo do presente trabalho é descrever os achados clínicos, radiológicos e patológicos da síndrome SAPHO e sugerir que, apesar de ser considerada rara, esta síndrome deve estar sendo subdiagnosticada por clínicos e radiologistas, provavelmente em função do desconhecimento das suas características.
MATERIAIS E MÉTODOS Foram estudados seis pacientes diagnosticados como síndrome SAPHO, no período de seis anos. Foi feita análise retrospectiva dos prontuários médicos e dos exames radiológicos quanto às características clínicas (idade, sexo, sintomas) e de imagem (cintilografia óssea em seis casos, radiografia e tomografia computadorizada em cinco casos e ressonância magnética em três casos) e realizado o confronto desses achados com os descritos na literatura.
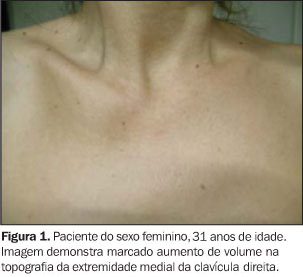
RESULTADOS Os pacientes eram do sexo feminino, com bom estado geral, idades entre 22 e 57 anos (idade média de 36 anos), com queixa principal de dor e abaulamento na parede torácica ântero-superior há pelo menos quatro meses (Figuras 1 e 2). Um dos pacientes era portador de doença celíaca há quatro anos e vinha em acompanhamento endocrinológico para tratamento de tireoidite de Hashimoto com hipotireoidismo subclínico.
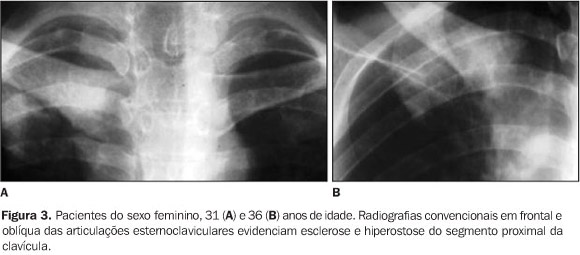
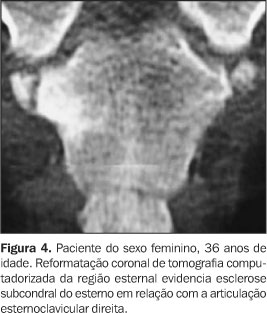
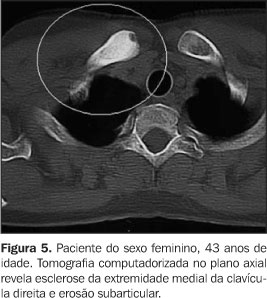
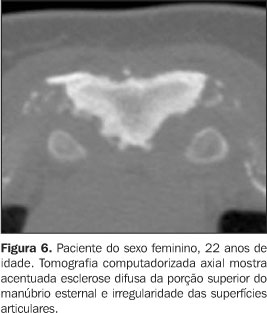
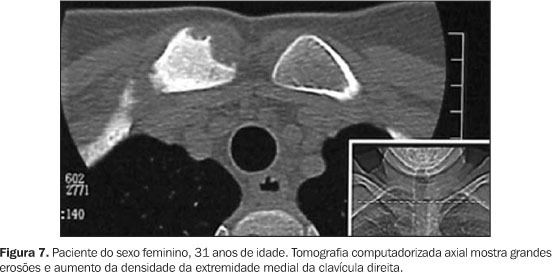
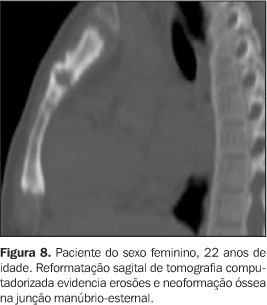
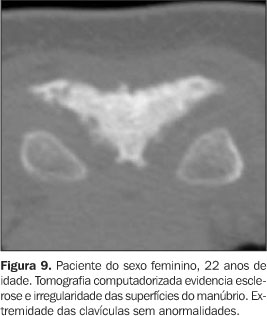
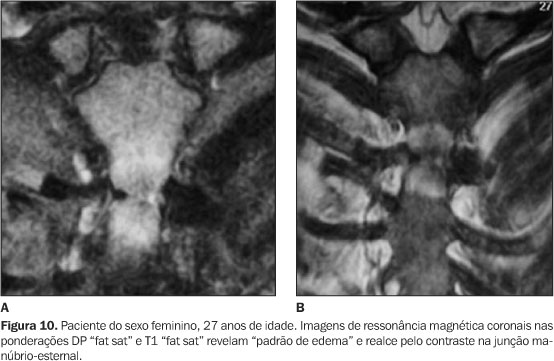
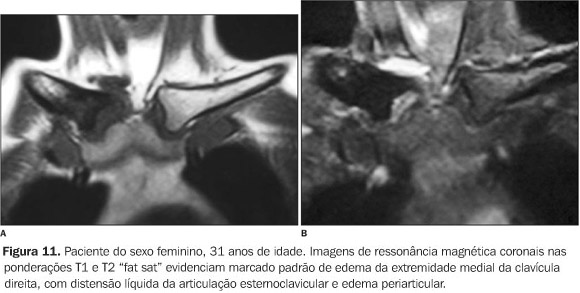
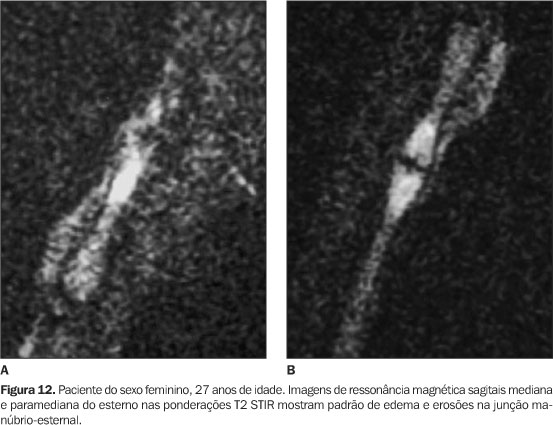
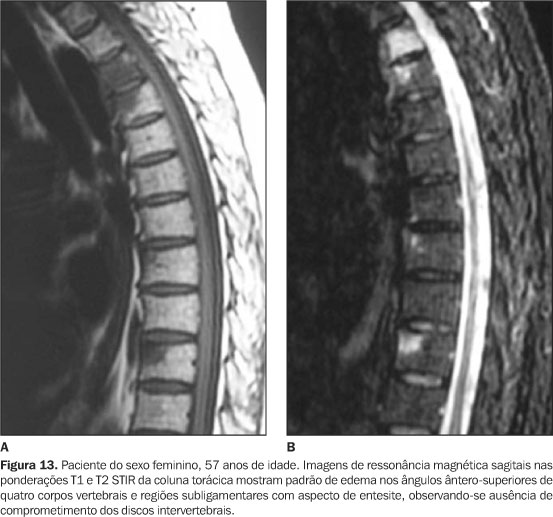
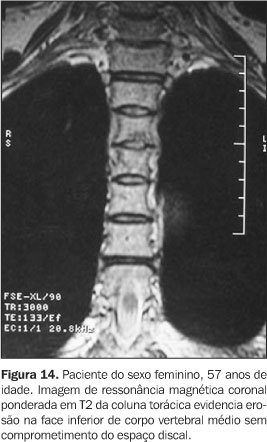
Todos tinham achados de imagem de processo inflamatório e/ou osteíte e hiperostose nas articulações da parede ântero-superior do tórax (Figuras 3 a 12). Um dos pacientes mostrava também alteração inflamatória nos ângulos anteriores dos corpos vertebrais torácicos (Figuras 13 e 14).
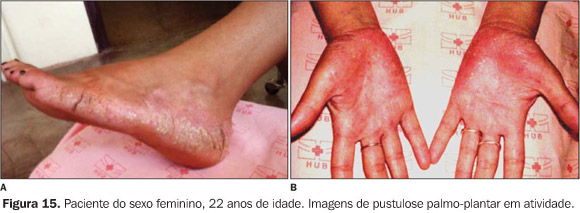
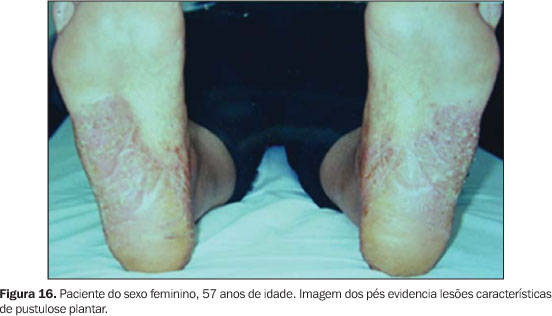
As alterações cutâneas da síndrome, tipo pustulose palmoplantar, estiveram presentes, em algum momento na evolução da doença, em cinco dos seis pacientes (Figuras 15 e 16).
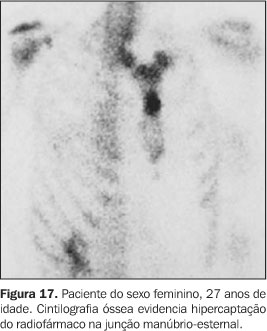
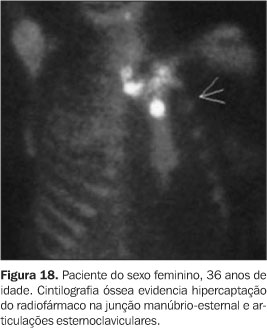
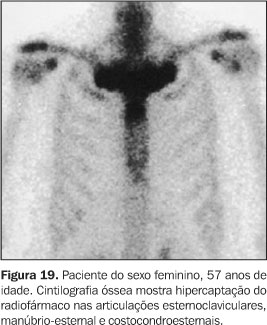
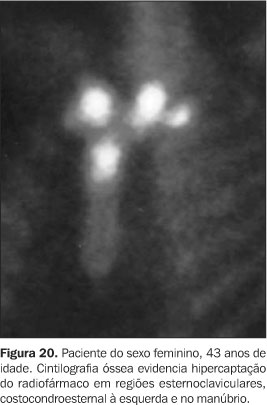
Os seis pacientes realizaram cintilografia óssea, que evidenciou hipercaptação do radiofármaco na região esternoclavicular ("sinal do bisão") em todos os casos (Figuras 17 a 20).
Em nenhum dos seis casos a interpretação inicial das imagens, feita por radiologistas não especialistas em sistema músculo-esquelético, sugeriu o diagnóstico da síndrome. Todavia, ao serem analisados por radiologistas especialistas em sistema músculo-esquelético, os achados clínicos e de imagem foram considerados suficientes para o diagnóstico em cinco dos seis pacientes. Em um dos pacientes, como havia suspeita clínica de osteomielite, foi realizada biópsia óssea por agulha, que revelou espessamento irregular de tecido ósseo subperiosteal compatível com hiperostose.
DISCUSSÃO Os nossos achados clínicos e de imagem estão de acordo com os descritos na literatura, pois em adultos (objeto do nosso estudo) a parede anterior do tórax, em especial a região esternocostoclavicular, é o local mais freqüentemente afetado pela doença (70% a 90% dos pacientes), seguida pela coluna, pelve e ossos longos(1,3,7). Em todos, os achados dominantes são a hiperostose e a osteíte. Já nas crianças, a doença predomina nos ossos longos, seguidos pelas clavículas e coluna, sendo comumente designada como osteomielite multifocal crônica recorrente(3,8). Na parede torácica anterior, que é o local mais acometido, três estágios patológicos de comprometimento têm sido descritos(3). O estágio 1 caracteriza-se por uma entesopatia primária envolvendo a região do ligamento costoclavicular. No estágio 2, com a evolução do processo inflamatório, identificamos comprometimento da articulação esternoclavicular, com esclerose da extremidade medial da clavícula e da superfície esternal adjacente e hiperostose das primeiras junções costocondroesternais. O estágio 3 é uma continuação do precedente, com osteoesclerose, hiperostose e hipertrofia óssea afetando a extremidade medial das clavículas, o esterno e as costelas superiores, com artrite nas articulações adjacentes. As alterações são quase sempre bilaterais. Pode existir envolvimento isolado das clavículas e esterno(3). A coluna é o segundo sítio mais comum da doença em adultos, estando envolvida em 33% dos casos(1,3). As lesões são usualmente segmentares, sendo a coluna torácica a mais freqüentemente afetada, seguida pela lombar e cervical(3,5,6). A apresentação radiológica inclui irregularidade, erosão e esclerose das placas epifisárias, hiperostose difusa dos corpos vertebrais, formações de sindesmófitos e ossificação do ligamento paravertebral(2,5). Sacroileíte pode ocorrer em 13% a 52% dos casos, sendo freqüente o envolvimento unilateral com extensa esclerose do osso ilíaco adjacente(1,3). O comprometimento da mandíbula pode ocorrer e se caracteriza por osteoesclerose e reação periosteal. Algumas vezes o processo estende-se para a articulação temporomandibular adjacente(3). Os ossos longos, principalmente metáfises de tíbia e fêmur, são acometidos em 30% dos pacientes, com padrão de imagem muito semelhante ao da osteomielite crônica em fase esclerosante, com exceção de seqüestros e abscessos ósseos que não ocorrem na síndrome SAPHO(1,3). Manifestações articulares de sinovite e artrite com osteoporose justa-articular, redução do espaço articular, erosões marginais, hiperostose e entesopatia podem ocorrer isoladamente ou em associação a outros achados mais específicos. As articulações mais atingidas são as dos joelhos, dos tornozelos e da parede torácica(1,3). Várias teorias foram postuladas na tentativa de elucidar a patogênese da síndrome SAPHO, incluindo doença auto-imune e disseminação hematogênica de infecção viral ou bacteriana, ressaltando-se a possível participação de microorganismos da espécie Propionibacterium acnes, um saprófita anaeróbico recuperado de lesões cutâneas, ósseas ou articulares de alguns desses pacientes. Entretanto, na maioria dos casos, nenhum agente infeccioso, anticorpos ou complexos imunes têm sido isolados(1–4). Uma semelhança com espondiloartropatias seronegativas tem sido sugerida em função da alta freqüência de envolvimento do esqueleto axial, da presença de ossificações paravertebrais assimétricas semelhantes às encontradas na espondiloartropatia psoriásica e pela possível associação com psoríase e doença inflamatória intestinal(1–4,9). Em geral, os teste sanguíneos de rotina mostram a existência de uma reação inflamatória, podendo-se observar elevação dos reagentes de fase aguda, tais como velocidade de hemossedimentação e/ou proteína C reativa. Outros testes laboratoriais freqüentemente são normais(2,6,9). Há relatos de que em 13% a 30% dos casos o antígeno de histocompatibilidade (HLA B27) se faz presente(3). O diagnóstico da síndrome SAPHO é fundamentalmente clínico, podendo ser auxiliado por métodos de imagem. Ele não é difícil, quando as lesões ósseas típicas estão localizadas em sítios característicos, especialmente se elas estão associadas com pustulose palmoplantar ou acne. Pode haver dificuldade, contudo, se os sítios de envolvimento ou os achados radiográficos são atípicos, especialmente quando não há alteração cutânea conhecida(1,3). Pustulose palmoplantar e acne têm sido relatadas, respectivamente, em 55,7% e 18,3% dos pacientes com síndrome SAPHO. A prevalência de lesões ósseas em pacientes com pustulose palmoplantar varia de 10% a 33%(3). Pustulose palmoplantar é considerada por muitos dermatologistas como uma variante de psoríase vulgar e há provas de que existe uma relação genética próxima entre ambas(2). Tendo em vista o possível intervalo, já descrito, entre as manifestações cutâneas e osteoarticulares da síndrome, torna-se necessário um acurado interrogatório e/ou seguimento a longo prazo dos pacientes, para que se possa efetuar corretamente o diagnóstico. Nesse sentido, a realização da cintilografia pode ser bastante útil, demonstrando atividade metabólica em sítios não suspeitos, mesmo quando assintomáticos e com achados radiográficos negativos(1,3,6). A presença da configuração em "cabeça de touro" ou "sinal do bisão" de acúmulo do radiofármaco na região esternoclavicular deve alertar o radiologista para o diagnóstico dessa síndrome(1–4,6). Imagens de tomografia computadorizada e/ou ressonância magnética podem ajudar a definir a extensão do envolvimento e o grau de atividade, particularmente em relação às lesões na parede anterior do tórax, coluna e ossos longos(2,3,5,6). Sinais e sintomas característicos ajudam a limitar o amplo espectro de diagnósticos diferenciais de esclerose e hiperostose focais, que incluem metástases, tumores primários osteogênicos, doença de Paget, sarcoidose, mastocitose e esclerose tuberosa. Considerações específicas para o acometimento da parede torácica anterior podem incluir osteoartrite esternoclavicular, osteíte condensante da clavícula, osteonecrose da epífise medial da clavícula e artrite séptica da articulação esternoclavicular. Osteíte condensante e osteonecrose são consideradas, na maior parte dos casos, fenômenos relacionados ao estresse. Pacientes com alguma dessas duas desordens podem ter uma história de trabalho manual e ausência de lesões cutâneas características como pustulose palmoplantar. Se um fator de risco para artrite séptica — por exemplo, abuso de drogas intravenosas — está presente, a articulação esternoclavicular deve ser puncionada para excluir a possibilidade de infecção(2). A doença tem curso benigno, porém crônico, marcado por episódios de exacerbações e remissões imprevisíveis das lesões cutâneas e esqueléticas. O prognóstico funcional a longo prazo é bom(1–3). As complicações mais sérias desse sobrecrescimento ósseo e das alterações inflamatórias associadas são síndrome do desfiladeiro torácico, oclusão da veia subclávia e síndrome da veia cava superior(2).
CONCLUSÃO A síndrome SAPHO, apesar de incomum, deve ser incluída no diagnóstico diferencial de pacientes que apresentem quadro doloroso na parede ântero-superior do tórax com alterações cutâneas associadas.
REFERÊNCIAS 1.Cotten A, Flipo RM, Mentre A, Delaporte E, Duquesnoy B, Chastanet P. SAPHO syndrome. RadioGraphics 1995;15:1147–54. [ ] 2.Boutin RD, Resnick D. The SAPHO syndrome: an evolving concept for unifying several idiopathic disorders of bone and skin. AJR 1998;170:585–91. [ ] 3.Earwaker JWS, Cotten A. SAPHO: syndrome or concept? Imaging findings. Skeletal Radiol 2003; 32:311–27. [ ] 4.Davies AM, Marino AJ, Evans N, Grimer RJ, Deshmukh N, Mangham DC. SAPHO syndrome: 20-year follow-up. Skeletal Radiol 1999;28:159–62. [ ] 5.Nachtigal A, Cardinal E, Bureau NJ, Sainte-Marie LG, Milette F. Vertebral involvement in SAPHO syndrome: MRI findings. Skeletal Radiol 1999;28: 163–8. [ ] 6.Laredo JD, el Quessar AE, Bossard P, Vuillemin-Bodaghi V. Vertebral tumors and pseudotumors. Radiol Clin North Am 2001;39:137–63. [ ] 7.Kasperczyk A, Freyschmidt J. Pustulotic arthroosteitis: spectrum of bone lesions with palmoplantar pustulosis. Radiology 1994;191:207–11. [ ] 8.Brown T, Wilkinson R. Chronic recurrent multifocal osteomyelitis. Radiology 1988;166:493–6. [ ] 9.Ellis BJ, Shier CK, Leisen JJ, Kastan DJ, McGoey JW. Acne-associated spondylarthropathy: radiographic features. Radiology 1987;162:541–5. [ ]
Recebido para publicação em 1/9/2004. Aceito, após revisão, em 14/12/2004.
* Trabalho realizado nos Serviços de Imagem do Hospital Santa Lúcia, Centro Radiológico de Brasília e Hospital Universitário de Brasília, Brasília, DF. |
|
Av. Paulista, 37 - 7° andar - Conj. 71 - CEP 01311-902 - São Paulo - SP - Brazil - Phone: (11) 3372-4544 - Fax: (11) 3372-4554