Radiologia Brasileira - Publicação Científica Oficial do Colégio Brasileiro de Radiologia
AMB - Associação Médica Brasileira CNA - Comissão Nacional de Acreditação
 Vol. 38 nº 3 - Maio / Jun. of 2005
Vol. 38 nº 3 - Maio / Jun. of 2005
|
ARTIGO DE REVISÃO
|
|
|
|
|
Autho(rs): Fábio Motta da Cunha, Sizenildo da Silva Figueirêdo, Bruno Barcelos da Nóbrega, Galba Leite Oliveira, Soraya Silveira Monteiro, Henrique Manoel Lederman |
|
|
Descritores: Intussuscepção, Crianças, Pediatria, Imagem |
|
|
Resumo: IIIMédica Especializanda do Departamento de Diagnóstico por Imagem da Irmandade Santa Casa de Misericórdia de São Paulo
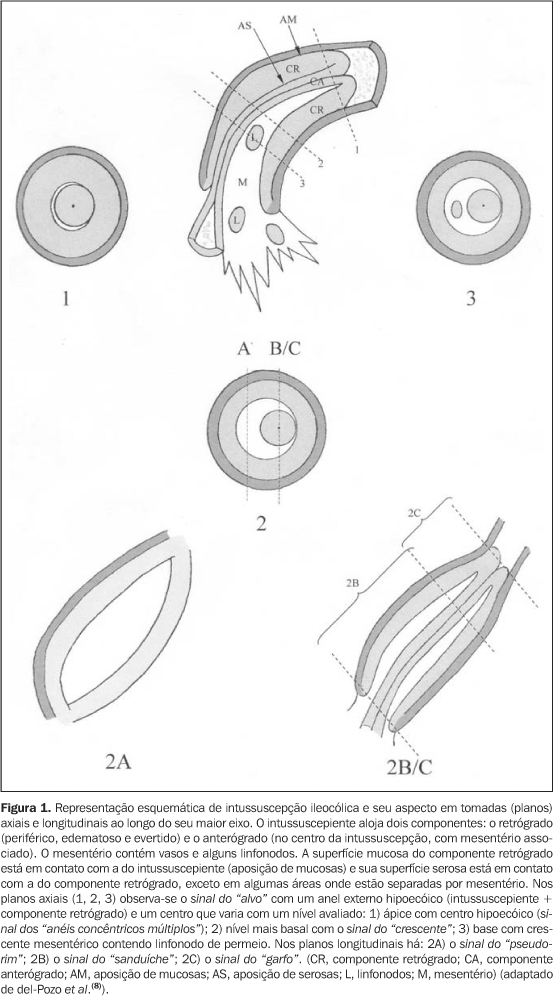
INTRODUÇÃO Intussuscepção é uma das mais comuns causas de abdome agudo na infância(1,2). Depois da apendicite, é a segunda mais comum emergência abdominal na criança(3) e consiste em uma invaginação do intestino proximal para dentro da luz intestinal distal. A porção invaginada é denominada intussuscepto e o intestino que o recebe é denominado intussuscepiente(3,4). Descrevem-se uma predominância masculina (2:1)(1,5–8) e uma prevalência sazonal definida em algumas regiões(6,7). Sua freqüência é variável, com incidência de 1,5 a 4,3 casos para 1.000 recém-nascidos(9,10). Sessenta por cento dos casos ocorrem durante o primeiro ano de vida e 90% ocorrem até o final do segundo ano de vida. A incidência mais elevada ocorre nos lactentes com cinco a nove meses de vida(4). A tríade clássica (dor abdominal em cólica, fezes em "geléia-de-framboesa" ou hematoquezia, e uma massa abdominal palpável) está presente em menos de 50% das crianças com intussuscepção, enquanto cerca de 20% dos pacientes podem não apresentar dor(5,6,8). A dor abdominal é caracterizada pelo choro da criança e pela flexão das pernas em direção ao abdome(5). Os paroxismos de dor costumam acompanhar-se de esforços para defecar e as fezes em "geléia-de-framboesa", de modo geral, aparecem nas primeiras 24 horas, mas em raras ocasiões surgem até dois dias após o início do quadro(4). Ao exame físico, o sinal mais consistente é a presença de massa palpável, de aspecto tubular, no quadrante superior direito do abdome, podendo ser subcostal. Esta pode ser mal definida e de consistência amolecida. Um achado deste tipo em crianças associado a outros sinais clínicos de intussuscepção praticamente confirmam o diagnóstico(4). A intussuscepção pode ser classificada segundo a localização (alça delgada ou colônica) ou de acordo com a etiologia (neoplásica, não-neoplásica, ou idiopática)(3). Vários níveis topográficos de intussuscepção têm sido descritos, destacando-se, em ordem decrescente de freqüência: ileocólico, ileoileocólico, ileoileal, colocólico(7). A maior parte das intussuscepções pediátricas é ileocólica (75–95%)(1,7,9). Intussuscepção entre alças delgadas na infância é incomum. Em estudo realizado por Strouse et al.(9), analisando 6.000 exames de tomografia computadorizada (TC) abdominal pediátrica, a prevalência deste tipo de intussuscepção foi de 0,4%. A localização provável observada nesse estudo foi: 15 (54%) no jejuno, oito (29%) no íleo e cinco (18%) com localização imprecisa (jejuno ou íleo)(9). Quanto mais distal a intussuscepção, menor a taxa de redução terapêutica. Quando esta é encontrada no cólon ascendente, pode-se esperar taxa de redução de 75%; entretanto, apenas 25% das intussuscepções encontradas no reto podem ser reduzidas(4). Mais de 90% das intussuscepções não apresentam um ponto inicial patológico (cabeça de invaginação). Estes casos "idiopáticos", provavelmente, resultam de hipertrofia linfóide secundária a infecção viral(7). Entre as intussuscepções causadas por um ponto inicial, a natureza deste depende da idade do paciente. Nas crianças com menos de dois anos, o ponto inicial é mais amiúde um divertículo de Meckel, enquanto na criança com cinco anos ou mais a causa mais freqüente é linfoma ou linfossarcoma(4,11). Os recém-natos, que raramente apresentam intussuscepção, quando a fazem, geralmente têm como ponto inicial uma duplicação intestinal. Aos dois anos de idade, esta chance aumenta, e aos cinco anos, mais de 50% das intussuscepções são causados por um ponto inicial(4). A intussuscepção é uma estrutura complexa ao estudo ecográfico (Figura 1). O intussuscepiente aloja o intussuscepto que contém dois tipos de componentes: um retrógrado e um anterógrado. O mesentério correspondente também invagina-se entre estes componentes. Os componentes mais espessados (edemaciados) do intussuscepto são os retrógrados (evertidos), que juntamente com as paredes do intussuscepiente formam um anel externo visto em imagens axiais. O centro da intussuscepção contém o componente anterógrado, que apresenta espessura parietal normal e está excentricamente circundada por porções de mesentério(1).
Seja qual for a causa da intussuscepção, o processo fisiopatológico resultante é semelhante. À medida que o intestino invagina-se para a luz distal, a compressão provoca graus variáveis de oclusão venosa. A menos que ocorra redução espontânea da intussuscepção, é inevitável o edema parietal intestinal com comprometimento arterial concomitante. A isquemia intestinal resulta em perda da integridade da mucosa, com conseqüente extravasamento de sangue e muco das superfícies mucosas. O edema intestinal progressivo acaba provocando oclusão vascular total, necrose isquêmica local e infarto intestinal. A perfuração leva a peritonite. Este processo final ocorrerá apenas nos casos em que uma intervenção, em tempo hábil, não seja efetuada(4). Mediante um quadro clínico inespecífico e ocasionalmente contraditório, o diagnóstico baseado em métodos de imagem é requerido na maior parte dos casos(1), pois uma análise clínica isolada pode parecer problemática. Atualmente, o método diagnóstico por imagem de eleição é a ultra-sonografia (US) abdominal. Este método é altamente preciso no diagnóstico da intussuscepção, com sensibilidade de 98% a 100% e especificidade de 88% a 100%(1,8,12,13). Todavia, ainda há uma considerável variabilidade na abordagem terapêutica, entre os mais variados centros hospitalares do mundo. Neste artigo, enfatizamos os mais freqüentes achados obtidos pelos vários métodos de imagem na abordagem diagnóstica da intussuscepção. Também, expressamos nossa opinião a respeito da controvérsia vigente sobre qual tipo de enema terapêutico é mais eficaz, baseando-se na nossa experiência institucional e na revisão da literatura.
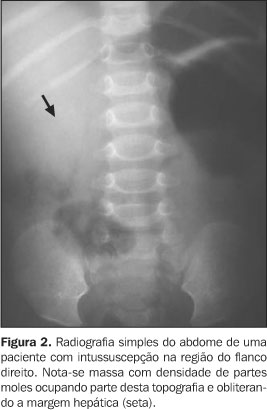
MÉTODOS DE IMAGEM Radiografia simples A realização de radiografias simples abdominais em crianças com suspeita de intussuscepção permanece controversa e sua aplicação engloba três principais tópicos: a) excluir obstrução intestinal ou perfuração; b) confirmar intussuscepção quando a suspeita é alta; c) tentar diagnosticar outros processos patológicos quando a suspeita de intussuscepção é baixa(1). Alguns autores não recomendam a realização destas quando há alta suspeita clínica de intussuscepção(1,6,7,14) . Todavia, quando os achados clínicos e os sintomas são imprecisos ou confusos, torna-se conveniente o uso de radiografia simples como um procedimento diagnóstico inicial(1). A taxa de diagnóstico de intussuscepção por radiografia simples é de aproximadamente 50%(2,3). Sargent et al.(15) mostraram que a intussuscepção foi corretamente identificada por radiografia simples em apenas 45% das crianças acometidas por eles avaliadas. A aplicação de radiografias simples abdominais com raios horizontais para identificar níveis hidroaéreos e gás livre intraperitoneal é questionada, pois o níveis hidroaéreos podem ocorrer em outras causas obstrutivas e o ar intraperitoneal nas crianças com intussuscepção é raro, devido aos baixos índices de perfuração(16). Nos pacientes com intussuscepção, a radiografia simples é normal em 25% dos casos(7). Portanto, deve-se enfatizar que radiografia simples normal não exclui este diagnóstico. Dentre os sinais radiológicos, o mais comum é uma massa de partes moles freqüentemente observada no quadrante superior direito, obscurecendo o contorno hepático adjacente (Figura 2)(1,5,16). A ausência de gás ou fezes no cólon ascendente é um sinal sugestivo de intussuscepção e a exclusão desta forma ileocólica em radiografia simples abdominal é comumente baseada na presença destes conteúdos no ceco(15,16). Todavia, em 45% das crianças com cinco anos ou menos, o cólon sigmóide localiza-se no quadrante inferior direito do abdome e quando preenchido por gás e fezes pode ser erroneamente interpretado como "ceco normal"(16).
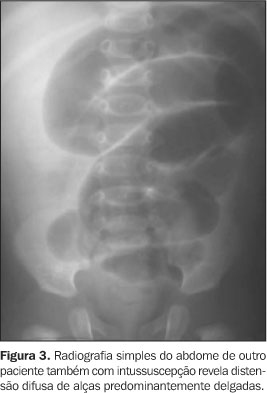
Outros sinais que podem ser vistos, dependendo da localização da intussuscepção, são: a) reduzida quantidade de gás ou ausência de gás intra-intestinal; b) ar em apêndice deslocado; c) sinais de obstrução do intestino delgado (Figura 3)(1,7,15,17).
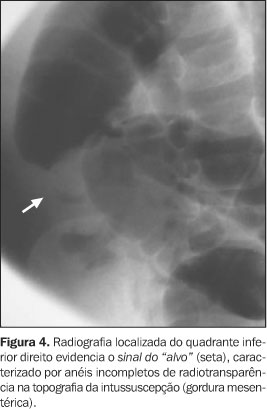
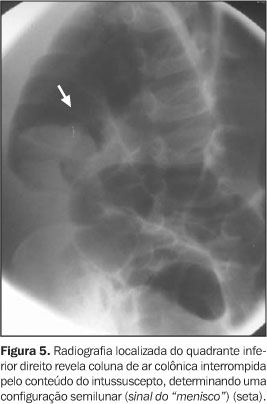
Os achados mais específicos são o sinal do "alvo" e o sinal do "menisco". O sinal do "alvo" (Figura 4) consiste em uma massa de partes moles contendo áreas circulares concêntricas de radiotransparência (completas ou não) determinadas pela gordura mesentérica do intussuscepto(1, 16,17). Já o sinal do "menisco" (Figura 5) consiste em um crescente de gás (radiotransparente) dentro do lúmen colônico delineando o ápice do intussuscepto(1,16), o qual aparece como uma massa de partes moles de limites precisos.
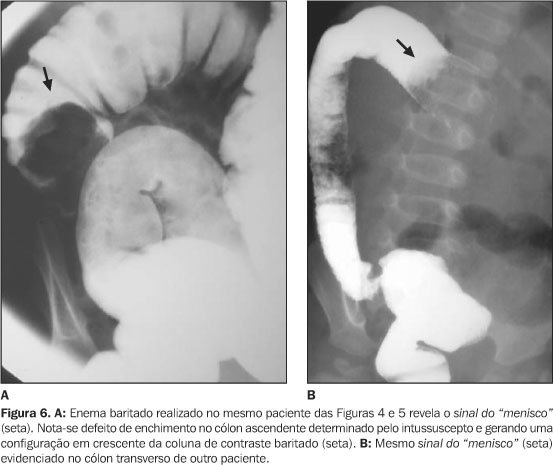
Enema baritado (diagnóstico) O bário, tradicionalmente, é o contraste preferido para a investigação de intussuscepção porque proporciona excelentes detalhes das alterações, é barato e isosmolar. Sua principal desvantagem é a reação inflamatória que pode resultar no caso de perfuração intestinal e extravasamento para o peritônio(4). Os sinais clássicos da intussuscepção obtidos por esse método são o sinal do "menisco" e o sinal da "mola espiralada" ou "em espiral". O sinal do "menisco" (Figura 6) no enema baritado é análogo ao visto nas radiografias simples e é produzido pelo ápice arredondado do intussuscepto projetando-se na coluna do meio de contraste baritado, que assume configuração em crescente(1).
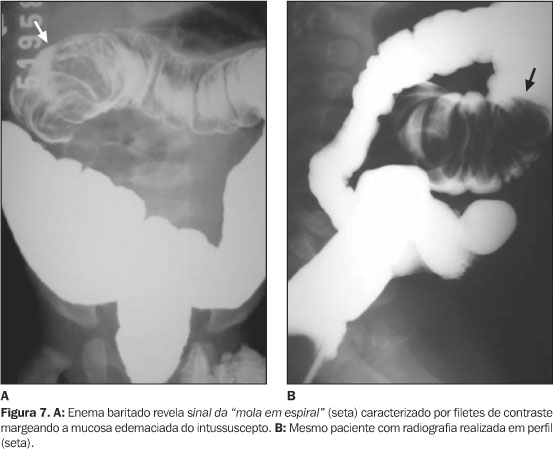
O sinal da "mola espiralada" (Figura 7) ocorre quando as pregas mucosas edemaciadas do intussuscepto são delineadas pelo meio contraste no interior do lúmen colônico(1,4), o qual se insinua entre as paredes do complexo intussuscepto-intussuscepiente, gerando um aspecto em espiral.
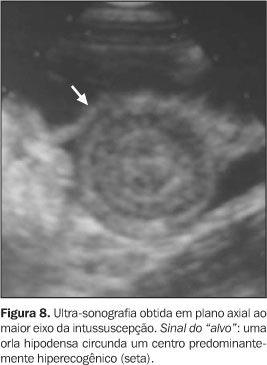
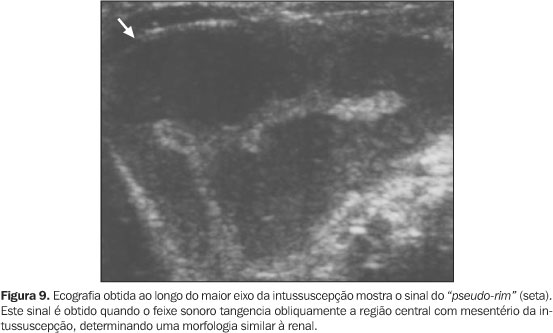
Quando não é possível ou desejável reduzir uma intussuscepção, tais como em pacientes com mais de cinco anos de idade (que provavelmente tem um ponto inicial) e alguns pacientes com obstrução intestinal grave e prolongada, também é indicada a realização do enema diagnóstico. Desta forma, descartam-se outras causas clínicas simuladoras de intussuscepção (colite infecciosa, síndrome hemolítico-urêmica e púrpura de Henoch-Schönlein) e que não são tratadas cirurgicamente(4). Ultra-sonografia A avaliação por US normalmente é realizada com transdutores de alta-resolução (5–10 MHz) usados para melhorar a definição da imagem, com penetração satisfatória do feixe sonoro. Os primeiros estudos com US na caracterização da intussuscepção descrevem o sinal do "alvo/rosquinha" e o sinal do "pseudo-rim". Estes sinais não são patognomônicos de intussuscepção podendo ser observados em outras condições, tais como espessamento inflamatório/edematoso da parede intestinal, hematoma, enterocolite, vólvulo e até mesmo impactação fecal no colón(1,6–8,10). Enfatizamos que a aparência da intussuscepção nas tomadas axiais de US varia dependendo de três fatores: 1) comprimento da intussuscepção (quanto maior o comprimento, maior a quantidade de mesentério); 2) o nível avaliado (variação mesenterial do ápice à base; 3) alterações isquêmicas, que reduzem a diferenciação das camadas da parede intestinal(1). Assim, na região apical praticamente não há porções de mesentério, cuja quantidade progressivamente aumenta em direção à base da intussuscepção, de forma que a US mostra, no ápice, um anel externo hipoecóico, separado de um centro hipoecóico por um fino anel hiperecóico central(1,7). O "sinal do alvo" (Figura 8) e o sinal do "pseudo-rim" (Figura 9) são definidos como uma orla hipoecóica margeando um centro predominantemente hiperecóico, em tomadas transversal e longitudinal ao eixo da intussuscepção, respectivamente(1,8,12,18). O sinal do "pseudo-rim" ocorre se a intussuscepção está curvada ou é observada obliquamente, de modo que o mesentério é demonstrado apenas em um dos lados da parte central da intussuscepção(1,7) .
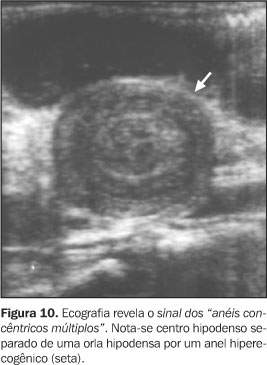
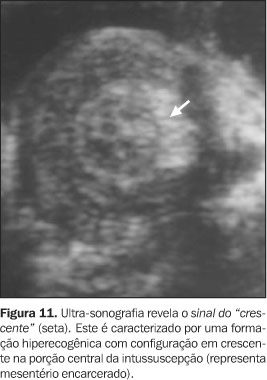
Recentemente, outros aspectos característicos da intussuscepção também têm sido descritos. Estes incluem o sinal dos "anéis concêntricos múltiplos" (Figura 10) e o sinal do "crescente" (Figura 11) (obtidos em tomadas axiais), bem como o sinal do "sanduíche" e o sinal do "garfo" (obtidos em planos longitudinais)(1,5).
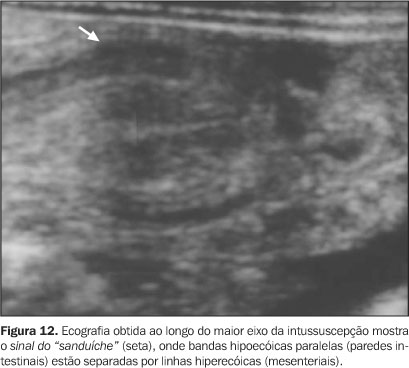
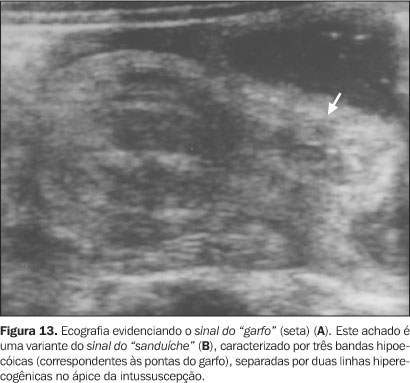
Próximo ao ápice, notamos o sinal dos "anéis concêntricos múltiplos", onde há dois anéis hipoecóicos separados por um anel hiperecogênico(1,5,7,12). Na base, onde a quantidade de mesentério é máxima, o resultado é um anel externo hipoecóico com um centro hiperecóico em forma de crescente (sinal do "crescente")(1,5,16,18,19) . O sinal do "crescente" foi observado na base da intussuscepção em todos os casos analisados em um estudo realizado por del-Pozo et al.(8), bem como a área central ecogênica do sinal do "alvo" em pelo menos um dos planos axiais obtidos. Se a porção média da intussuscepção for avaliada no eixo longitudinal, observamos o sinal do "sanduíche" (Figura 12), em que três bandas hipoecóicas paralelas (paredes intestinais em aposição) estão separadas por outras duas bandas hiperecogênicas quase paralelas (conteúdo mesenterial). O sinal do "garfo" (Figura 13) é uma variante do sinal do "sanduíche", observado no ápice da intussuscepção, onde áreas hipoecóicas representam as pontas do garfo, separadas por bandas hiperecogênicas mesenteriais(1,5,20).
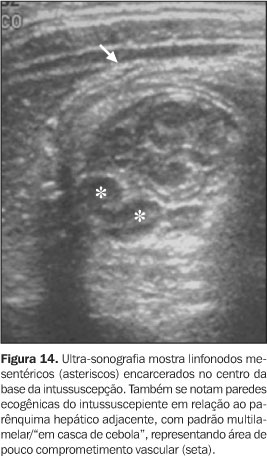
Variações nos padrões ecográficos Variantes no aspecto ecográfico, bem como achados adicionais, também podem ser visualizados e estão a seguir descritos: Anel externo ecogênico – Embora comumente hipoecóico, este anel pode apresentar iso a hiperecogenicidade em relação ao parênquima hepático adjacente (Figura 14)(1). Também podemos evidenciar as várias camadas da parede intestinal das alças envolvidas, produzindo um padrão multilamelar ou em "casca de cebola". Provavelmente representam áreas de menor comprometimento vascular e com pouco edema, geralmente observadas na base da intussuscepção(1).
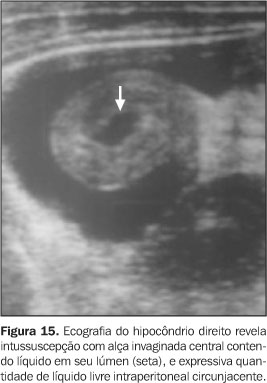
Crescente mesentérico – A porção mesenterial, em forma de crescente hiperecogênico, pode conter algumas estruturas hipoecóicas evidentes de permeio (linfonodos, vasos e complexo cecoapendicular) (Figura 14). Geralmente estas são vistas na base da intussuscepção(1). Fluido peritoneal encarcerado – Presença de líquido acumulado entre as camadas serosas invaginadas do intussuscepto, que adicionalmente ao usual aspecto do crescente mesentérico, forma o chamado sinal do "duplo crescente". Neste sinal, um segundo halo anecóico e semilunar circunda o crescente mesentérico, representando ascite encarcerada. Tem sido correlacionada com isquemia e irredutibilidade(16,17,21), porém 26% destes casos ainda podem ser reduzidos(18,21). Pontos iniciais (cabeças) de invaginação – Pontos iniciais podem ser demonstrados e caracterizados por US de modo mais preciso que com o estudo por enemas(1,6). São mais comuns em neonatos (< 30 dias de idade), crianças acima de cinco anos de idade e casos restritos ao intestino delgado(1). Líquido livre intraperitoneal – Pequenas quantidades de líquido peritoneal livre são vistas em mais de 50% dos casos e não estão necessariamente relacionadas a isquemia e/ou maior risco de perfuração (Figura 15)(1,16,22).
Fluxo ao método Doppler – A presença de fluxo sugere que a intussuscepção pode ser reduzida. A sua ausência, estudada em grandes séries, mostrou que a taxa de redução da invaginação é menor(1). Todavia, a detecção de fluxo não necessariamente exclui necrose de alças(5), bem como a ausência de fluxo não é contra-indicação absoluta à redução por enema(7,16,18,23). Tomografia computadorizada A intussuscepção pode ser confiavelmente diagnosticada por TC devido à sua aparência virtualmente patognomônica(3). Esta técnica não é usada como triagem inicial por ser mais onerosa, mais demorada e não terapêutica(7). A TC tem sido descrita como um método sensível ao diagnóstico de intussuscepção e para demonstrar a presença de pontos iniciais de invaginação associados. Adicionalmente, proporciona excelente avaliação pré-operatória de possível extensão e/ou disseminação de tumor maligno (se presente) e é útil na exclusão de outras condições abdominais(3,5). Também é precisa ao identificar o nível da intussuscepção, segundo a topografia e a aparência da alça envolvida (tamanho/ padrão do pregueado)(9). Os achados tomográficos são: massa com densidade de partes moles (complexo intussuscepto-intussuscepiente); área de densidade adiposa excêntrica dentro da massa, principalmente se em contigüidade com a gordura mesenterial (Figura 16); vasos mesentéricos no interior da lesão e uma orla de contraste oral ou gás margeando o intussuscepto(5,9). Estes achados de TC correlacionam-se com aqueles previamente descritos na US(9,19). Quando evidenciada em imagem perpendicular ao seu eixo longitudinal, forma um padrão em alvo e aparecerá com padrão em pseudo-rim, quando observada em imagens paralelas a este eixo(3).
ABORDAGEM TERAPÊUTICA O manejo da intussuscepção tem evoluído desde um tratamento exclusivamente cirúrgico até um enfoque multidisciplinar em que a maioria dos casos é resolvida por técnicas de redução sob controle radiológico, por meio de enemas de bário, solução salina ou ar(10). O método ecográfico vem sendo usado como método de observação preferido em vários centros clínicos no mundo. Sempre o tratamento deve consistir, inicialmente, na estabilização hemodinâmica e hidroeletrolítica do paciente, seguida pela redução propriamente dita. Os tratamentos não cirúrgicos são, atualmente, a conduta de eleição, essencialmente por sua alta taxa de êxito (80% com bário e 95% com ar) e sua baixa taxa de morbimortalidade, bem como pela curta duração da hospitalização pós-redução(10) . Estes procedimentos possuem dois componentes: um método de observação (US ou fluoroscopia) e um meio de contraste (ar, bário ou solução salina). Este tipo de redução evita a morbidade da anestesia e da cirurgia em crianças com intestino viável e sem ponto inicial(4). Outros argumentos a favor das reduções não cirúrgicas são o aspecto emocional e o econômico, assim como o risco de infecção em estadias pós-cirúrgicas prolongadas, que sempre devem ser considerados nesses casos(10). Também enfatizamos que alguns casos de intussuscepção podem ter resolução espontânea. Recentemente, Kornecki et al.(19) reportaram que, entre 50 casos pediátricos de redução espontânea, 43 eram de alças delgadas sem ponto inicial identificável. Em pacientes com lesões nesta topografia e praticamente assintomáticos, os autores recomendam uma abordagem conservadora(19). A resolução espontânea provavelmente ocorre mais comumente do que pensamos e sua documentação foi facilitada com o uso da US(2,19). Devemos ser prudentes e lembrar que nem todas as intussuscepções diagnosticadas na US ou na TC requerem redução terapêutica(19). A cirurgia fica reservada para os casos em que a redução por enema está contra-indicada (peritonite, choque e perfuração), quando se encontra uma causa anatômica de invaginação ou quando a redução por enema fracassa(10,12,15,18). O achado de ar livre no exame em decúbito dorsal sugere abdome cirúrgico e contra-indica a redução não cirúrgica(4). Enema baritado (terapêutico) É a forma mais difundida de redução não cirúrgica. O bário é o contraste preferido porque, como já referido, proporciona excelentes detalhes das alterações, é barato e isosmolar. Antes da redução com bário, as seguintes providências devem ser tomadas(4): a) Solicitar parecer da equipe cirúrgica, pois é essencial comprovar a ausência de sinais de perfuração ou peritonite, bem como a necessidade de redução; b) puncionar uma veia periférica e iniciar a hidratação; c) pré-medicação analgésica é dada quando há indicação, ou seja, em criança moderadamente agitada ou que esteja chorando, pois o aumento da pressão intra-abdominal dificulta a redução. Um cateter de borracha macio, calibroso, não lubrificado e com um orifício na ponta é introduzido. A maioria dos radiologistas pediátricos prende as nádegas com esparadrapo para evitar que o cateter seja arrancado. Acredita-se que a vedação conseguida através de um balão de cateter de Folley aumente a possibilidade de perfuração intestinal; portanto, seu uso deve ser desencorajado(4). Uma forma consagrada de redução hidrostática com contraste baritado é conhecida como "regra dos três", utilizando solução de contraste baritado a 60% e consistindo nos seguintes tópicos(4): a) Bolsa com contraste baritado colocada em um suporte a três pés acima da mesa (> 90 cm); b) fazer até três tentativas de redução; c) permite-se até três minutos de pressão prolongada a cada tentativa. O objetivo do enema terapêutico é atingir um nível seguro e constante de pressão intraluminal que empurre a porção invaginada ao seu local normal. Para reduzir de forma bem sucedida uma intussuscepção, promove-se refluxo até o íleo (alguns centímetros). Se não houver refluxo até o íleo terminal, deve-se pressupor que a criança tenha uma forma irredutível de intussuscepção. Atualmente, outros meios de contraste têm sido empregados, mostrando-se satisfatórios ou mesmos superiores ao bário. Em várias instituições, o enema com ar tem substituído o enema hidrostático para a avaliação e o tratamento da intussuscepção nas crianças(24). Taxas de redução com bário variam de 53% a 85%, com a maioria dos autores reportando taxas de 70% a 85%(24,25). Opostamente, as taxas de redução com ar variam de 27% a 96%, com muitos autores reportando taxas superiores a 90%(25). Lui et al.(26) revelam taxa de sucesso com enema baritado e com gás, em sua instituição, de 45,5% e 84,0%, respectivamente. Em estudo randomizado comparando contraste gasoso e contraste líquido sob fluoroscopia para diagnóstico e redução da intussuscepção em 101 pacientes, realizado por Meyer et al.(25), as taxas de redução foram de 76% e 63%, respectivamente (estatisticamente significante). Quanto ao diagnóstico, as taxas foram de 49% para ar e 54% para líquido, não sendo estatisticamente significante tal diferença (p = 0,62). Enema com gás Teoricamente, o ar é considerado o contraste ideal porque proporciona visualização suficientemente boa para reduzir a intussuscepção e por nada custar. Todavia, a redução com gás orientado por fluoroscopia usa radiação ionizante e pode não revelar pontos iniciais e uma intussuscepção ileoileal (devido a uma válvula ileocecal continente)(27–29). Enema com gás é um procedimento efetivo, seguro e higiênico para o diagnóstico e tratamento da intussuscepção pediátrica, com alta taxa de sucesso(24,26,27). Uma dose de radiação mais baixa em uma pneumorredução resulta em tempo de fluoroscopia mais curto, bem como miliamperagem e quilovoltagem mais baixas(8), comparativamente aos contrastes hidrostáticos(18,24). Uma pressão intracolônica pode ser mantida mais efetivamente com ar do que com enemas hidrostáticos, porque o gás é insuflado por uma bomba unidirecional, impedindo o fluxo retrógrado(24). A área de maior resistência é a válvula ileocecal, sendo freqüentemente necessária insuflação gasosa adicional, com pressão igual ou superior a 100 mmHg, para uma redução completa(24). Em estudo realizado por Shiels et al.(24), em 24 (71%) de 34 casos, a pneumorredução completou-se em menos de dois minutos de fluoroscopia. A completa redução necessitou de pressão média de 97,8 mmHg (variação de 30 a 160 mmHg)(8). Nenhuma perfuração ou outra complicação ocorreu nesse estudo e a pneumorredução obteve sucesso em 65 (87%) de 75 pacientes com intussuscepção(24). Ao estudar o tempo ideal para tentar reduzir a intussuscepção, Lui et al.(26) sugerem tempo de fluoroscopia igual ou inferior a quatro minutos, pois em 134 (88%) de 154 casos houve redução com sucesso nesse período. Há dois critérios para uma completa pneumorredução: acentuado refluxo de ar para o interior do intestino delgado e desaparecimento da massa de partes moles(24). Após a pneumorredução, achados à fluoroscopia e à radiografia pós-descompressão incluem espessamento da válvula ileocecal, edema parietal cecal e espessamento do íleo terminal(24). Tentativas tardias e repetidas de pneumorredução têm melhorado as taxas de sucesso, provavelmente porque reduções parciais podem diminuir a congestão venosa e o edema parietal, permitindo redução subseqüente de um intussuscepto residual menos congesto(18,26,28). Gorenstein et al.(28) repetiram tentativas de redução mais de duas vezes em intervalos arbitrários de 45 a 60 minutos(28). Eles evidenciaram que tentativas com duração superior a quatro minutos em pacientes doentes por mais de 24 horas não beneficiarão, e opostamente causarão mais complicações(26). Deve-se ressaltar que possíveis eventos de perfuração ocorrem menos freqüentemente na redução com gás que com enemas hidrostáticos(18,24). Adicionalmente, os resultados experimentais confirmam que enemas com ar produzem bem menos contaminação fecal do peritônio que com enemas realizados com meios de contraste baritados ou hidrossolúveis. Também os pontos de ruptura nas alças são menores com este método(18). Redução pneumática guiada por US Alternativamente à redução guiada por fluoroscopia, pode ser feita pneumorredução guiada por US, que não requer exposição à radiação(27). Os critérios usados para determinar uma redução completa incluem: (1) desaparecimento dos anéis múltiplos do intussuscepto, que se torna um (2) anel concêntrico único (íleo terminal edemaciado), bem como a (3) presença de uma transição abrupta entre o íleo edemaciado e a alça ileal proximal normal (em tomadas obtidas ao longo do maior eixo do íleo)(15). Tais achados têm boa correspondência com os achados cirúrgicos pós-redução da intussuscepção(27). Comparativamente à redução hidrostática guiada por US, a redução pneumática parece ser tecnicamente preferível porque há menos extravasamento anal do contraste, a pressão é mantida mais facilmente e pode ser aferida com manômetro(18,27). Todavia, a presença de grande quantidade de ar pode interferir nas avaliações ecográficas subseqüentes. Portanto, a confirmação da redução deve ser feita apenas após deflação do ar(27). Atenção deve ser dada para não confundir a válvula ileocecal com massa residual, após redução(18). Redução hidrostática com US A realização de um enema com solução salina guiada por US para redução hidrostática da intussuscepção foi inicialmente descrita por Kim et al.(30) em 1982. Trata-se de uma técnica promissora que vem sendo adotada gradativamente como opção terapêutica. As maiores taxas de sucesso foram obtidas e descritas em trabalho realizado na China, com eficácia de 95% dos casos(31). Woo et al.(12) obtiveram taxa de sucesso em 85% dos casos, usando enema com salina. Este valor é comparável aos obtidos com o enema com gás e superior ao obtido com bário(12). Embora taxas elevadas de sucesso terapêutico tenham sido descritas na literatura(30), esta nova modalidade terapêutica ainda não tem seu uso aplicado de forma generalizada no mundo(12). Suas vantagens também englobam a ausência de exposição à radiação dos pacientes e examinadores, bem como é possível a detecção do ponto inicial da invaginação(12). Mesmo não se utilizando radiação, as principais desvantagens do uso de água ou solução salina para redução guiada por US seriam as mesmas que com qualquer meio líquido: rupturas colônicas maiores e contaminação peritoneal mais extensa, se a perfuração ocorrer(18). Porém, estas complicações são raras. Quatro critérios podem ser usados como evidência de redução completa(18): a) desaparecimento do intussuscepto; b) visualização do refluxo de água com bolhas gasosas do ceco e cólon ascendente pela válvula ileocecal; c) demonstração da distensão do íleo pelo líquido; d) ausência de intussuscepto à US pós-evacuação do líquido(12).
CONCLUSÃO A associação de uma acurada avaliação clínica com os exames de imagem fornece subsídios suficientes para um diagnóstico preciso de intussuscepção. O método ecográfico destaca-se como padrão-ouro no diagnóstico e no acompanhamento desta afecção. Outros métodos de imagem possuem aplicações específicas e limitadas. A terapêutica não cirúrgica é possível na maioria dos casos, porém não há unanimidade em relação a qual abordagem (meio de contraste e método de observação) deva ser usada. Acreditamos que a redução com solução salina guiada por US poderá ser o método de eleição no futuro, por conciliar vantagens da técnica com meios hidrostáticos à ausência de radiação e por apresentar elevadas taxas de sucesso com raras complicações. Contudo, a forma de tratamento adotada pelos vários centros clínicos deve levar em consideração o treinamento e a experiência da equipe médica, usando a técnica que lhes for mais conveniente.
REFERÊNCIAS 1.del-Pozo G, Albillos JC, Tejedor D, et al. Intussusception in children: current concepts in diagnosis and enema reduction. RadioGraphics 1999;19: 299–319. [ ] 2.Swischuk LE, Jonh SD, Swischuk PN. Spontaneous reduction of intussusception: verification with US. Radiology 1994;192:269–71. [ ] 3.Gayer G, Zissin R, Apter S, Papa M, Hertz M. Pictorial review: adult intussusception – a CT diagnosis. Br J Radiol 2002;75:185–90. [ ] 4.Seibert JJ. A criança com sangue nas fezes. In: Hilton VWS, Edwards DK, eds. Radiologia pediátrica. 2ª ed. Rio de Janeiro: Guanabara Koogan, 1996: 177–203. [ ] 5.Tiao MM, Wan YL, Ng SH, et al. Sonographic features of small-bowel intussusception in pediatric patients. Acad Emerg Med 2001;8:368–73. [ ] 6.Daneman A, Alton DJ. Intussusception: issues and controversies related to diagnosis and reduction. Radiol Clin North Am 1996;34:743–56. [ ] 7.Bisset GS III, Kirks DR. Intussusception in infants and children: diagnosis and therapy. Radiology 1988;168:141–5. [ ] 8.del-Pozo G, Albillos JC, Tejedor D. Intussusception: US findings with pathologic correlation – the crescent-in-doughnut sign. Radiology 1996;199: 688–92. [ ] 9.Strouse PJ, DiPietro MA, Saez F. Transient small-bowel intussusception in children on CT. Pediatr Radiol 2003;33:316–20. [ ] 10.Montes P, Soto G, Codoceo A, et al. Enfrentamiento médico quirúrgico de la invaginación intestinal. Experiencia de una institución universitaria. Rev Méd Chile 2000;128:309–14. [ ] 11.García C, Flores P, Zúñiga S, et al. Reducción hidrostática como método terapéutico de la invaginación intestinal en el niño: experiencia en 43 pacientes. Rev Méd Chile 1997;125:54–61. [ ] 12.Woo SK, Kim JS, Suh SJ, Paik TW, Choi SO. Childhood intussusception: US-guided hydrostatic reduction. Radiology 1992;182:77–80. [ ] 13.Lim HK, Bae SH, Lee KH, Seo GS, Yoon GS. Assessment of reducibility of ileocolic intussusception in children: usefulness of color Doppler sonography. Radiology1994;191:781–5. [ ] 14.Riebel TW, Nasir R, Weber K. US-guided hydrostatic reduction of intussusception in children. Radiology 1993;188:513–6. [ ] 15.Sargent MA, Babyn P, Alton DJ. Plain abdominal radiography in suspected intussusception: a reassessment. Pediatr Radiol 1994;24:17–20. [ ] 16.Daneman A, Navarro O. Intussusception. Part 1: a review of diagnostic approaches. Pediatr Radiol 2003;33:79–85. [ ] 17.Lee JM, Kim H, Byun JY, et al. Intussusception: characteristic radiolucencies on the abdominal radiograph. Pediatr Radiol 1994;24:293–5. [ ] 18.McAlister WH. Intussusception: even Hippocrates did not standardize his technique of enema reduction. Radiology 1998;206:595–8. [ ] 19.Kornecki A, Daneman A, Navarro O, Connolly B, Manson D, Alton DJ. Spontaneous reduction of intussusception: clinical spectrum, management and outcome. Pediatr Radiol 2000;30:58–63. [ ] 20.Alessi V, Salerno G. The "hay-fork" sign in the ultrasonographic diagnosis of intussusception. Gastrointest Radiol 1985;10:177–9. [ ] 21.del-Pozo G, González-Spinola J, Gómez-Anson B, et al. Intussusception: trapped peritoneal fluid detected with US – relationship to reducibility and ischemia. Radiology 1996;201:379–86. [ ] 22.Feinstein KA, Myers M, Fernbach SK, Bhisitkul DM. Peritoneal fluid in children with intussusception: its sonographic detection and relationship to succesful reduction. Abdom Imaging 1993;18: 277–9. [ ] 23.Kong MS, Wong HF, Lin SL, Chung JL, Lin JN. Factors related to detection of blood flow by color Doppler ultrasonography in intussusception. J Ultrasound Med 1997;16:141–4. [ ] 24.Shiels WE II, Maves CK, Hedlund GL, Kirks DR. Air enema for diagnosis and reduction of intussusception: clinical experience and pressure correlates. Radiology 1991;181:169–72. [ ] 25.Meyer JS, Dangman BC, Buonomo C, Berlin JA. Air and liquid contrast agents in the management of intussusception: a controlled, randomized trial. Radiology 1993;188:507–11. [ ] 26.Lui KW, Wong HF, Cheung YC, et al. Air enema for diagnosis and reduction of intussusception in children: clinical experience and fluoroscopy time correlation. J Pediatr Surg 2001;36:479–81. [ ] 27.Yoon CH, Kim HJ, Goo HW. Intussusception in children: US-guided pneumatic reduction – initial experience. Radiology 2001;218:85–8. [ ] 28.Gorenstein A, Raucher A, Serour F, Witzling M, Katz R. Intussusception in children: reduction with repeated, delayed air enema. Radiology 1998;206: 721–4. [ ] 29.Miller SF, Landes AB, Dautenhahn LW, et al. Intussusception: ability of fluoroscopic images obtained during air enemas to depict lead points and other abnormalities. Radiology 1995;197:493–6. [ ] 30.Kim YG, Choi BI, Yeon KM, Kim CW. Diagnosis and treatment of childhood intussusception using real-time ultrasonography and saline enema: preliminary report. J Korean Soc Med Ultrasound 1982;1:66–70. [ ] 31.Wang GD, Liu SJ. Enema reduction of intussusception by hydrostatic pressure under ultrasound guidance: a report of 377 cases. J Pediatr Surg 1988;23: 814–8. [ ]
Recebido para publicação em 3/3/2004. Aceito, após revisão, em 14/5/2004.
* Trabalho realizado no Departamento de Diagnóstico por Imagem da Universidade Federal de São Paulo/Escola Paulista de Medicina (Unifesp/EPM), São Paulo, SP. |
|
Av. Paulista, 37 - 7° andar - Conj. 71 - CEP 01311-902 - São Paulo - SP - Brazil - Phone: (11) 3372-4544 - Fax: (11) 3372-4554