Radiologia Brasileira - Publicação Científica Oficial do Colégio Brasileiro de Radiologia
AMB - Associação Médica Brasileira CNA - Comissão Nacional de Acreditação
 Vol. 38 nº 2 - Mar. / Abr. of 2005
Vol. 38 nº 2 - Mar. / Abr. of 2005
|
ARTIGO ORIGINAL
|
|
|
|
|
Autho(rs): Antonio Carlos Zuliani de Oliveira, Sérgio Carlos Barros Esteves, Luiz Fernando Andrade Feijó, Eduardo Komai Tagawa, Maércio de Oliveira Cunha |
|
|
Descritores: Câncer de cérvix recidivado, Radioterapia, Braquiterapia de alta taxa de dose, Câncer ginecológico |
|
|
Resumo:
INTRODUÇÃO Segundo dados do Instituto Nacional de Câncer (INCA), a neoplasia do colo uterino é a terceira mais freqüente entre as mulheres, ficando atrás do câncer de mama e de pele não-melanoma(1). As pacientes que são encaminhadas para radioterapia apresentam doença em estádios avançados. Este fato determina altos índices de recidiva loco-regional. A incidência de recidiva pélvica pós-radioterapia exclusiva se distribui da seguinte maneira, de acordo com o estádio clínico: estádio IB, 5% a 8%; IIA, 15% a 20%(2-7); IIB, 18% a 39%(8-11); IIIB, 38% a 50%(9-13); IVA, 60% a 80%(14). A abordagem terapêutica dessas recidivas é difícil, controversa e, em geral, de pouca eficácia. A cirurgia de resgate pode ser oferecida a pacientes com doença muito limitada e central, caso apresentem condições clínicas(15). A cirurgia radical pós-radioterapia é acompanhada de mortalidade em alguns casos, morbidade importante em muitos e perda substancial de estrutura e função em todas as pacientes operadas(16,17). A aplicabilidade da cirurgia de resgate, geralmente exenterativa, é limitada pela aceitação de médico e paciente e por parâmetros clínicos. A re-irradiação é mais bem tolerada agudamente, tem pouca ou nenhuma mortalidade operatória (no caso de braquiterapia) e freqüentemente preserva a estrutura e função de órgãos pélvicos. Entretanto, efeitos tardios graves são comuns, particularmente em séries antigas com uso de equipamentos e técnicas inferiores aos padrões atuais(18,19). A literatura mais recente reporta resultados melhores com a re-irradiação, particularmente com maior ênfase nas técnicas de braquiterapia. Puthawala et al. usaram implantes intersticiais em 40 pacientes com recidiva pélvica de diferentes tumores pós-radioterapia: 26 receberam os implantes durante laparotomia exploradora, duas recusaram cirurgia e 12 não foram operadas. Vinte e sete (67%) apresentaram resposta completa, 13 (33%) tiveram sobrevida livre de doença com dois anos de seguimento mínimo, seis (15%) apresentaram toxicidade grau IV (necrose e fístula)(20). Randall et al. trataram com implantes intersticiais 13 pacientes com neoplasias ginecológicas recorrentes pós-radioterapia, sendo seis carcinomas de endométrio recorrentes, quatro carcinomas de colo recorrentes e três novos primários de vagina. Trataram seis pacientes com implantes temporários de irídio-192, doses de 40-55 Gy, 0,35-0,50 Gy/hora, e sete pacientes com implantes permanentes de paládio-103 e ouro-198, com doses de 30-90 Gy. Nove (69%) pacientes apresentaram resposta completa, seis (46%) continuaram sem evidência de doença, com seguimento de 24 a 71 meses (média de 59 meses), e uma (7,7%) paciente apresentou toxicidade grau IV (fístula reto-vaginal)(21). O objetivo deste estudo foi analisar, retrospectivamente, a resposta e a toxicidade da braquiterapia de alta taxa de dose (BATD) com implantes intersticiais para recidiva local de neoplasia do colo de útero pós-radioterapia.
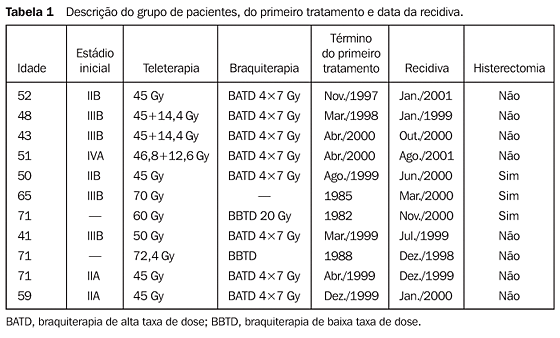
MATERIAIS E MÉTODOS Durante o período de novembro de 1998 a setembro de 2001, 11 pacientes com recidiva pélvica isolada de carcinoma do colo do útero, todas com radioterapia prévia, foram submetidas à braquiterapia intersticial. As recidivas ocorreram no período de quatro meses a 18 anos pós-radioterapia. Ao tratamento, a idade média do grupo era de 56,5 anos (41 a 71 anos). Por ocasião do diagnóstico inicial, os estádios eram IIA (18%), IIB (9%), IIIB (45%) e IVA (9%). Duas pacientes tratadas em outros serviços há mais de dez anos não tiveram o estadiamento inicial identificado (Tabela 1).
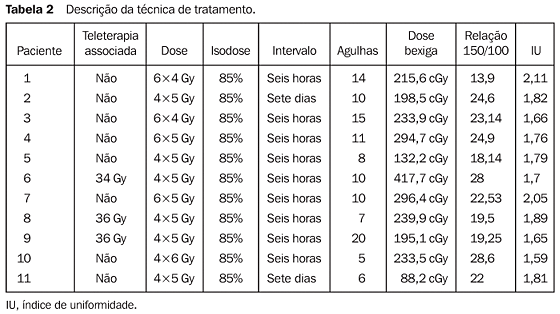
Quanto ao tipo histológico, nove (82%) pacientes apresentavam carcinoma espinocelular e duas (18%), adenocarcinoma. As pacientes apresentaram recidivas localizadas no colo do útero, vagina e paramétrios. Três pacientes receberam associação de teleterapia de forma localizada, dose de 34-36 Gy, de um a três meses antes da braquiterapia intersticial. Três pacientes, com recidiva pós-radioterapia, haviam sido previamente tratadas com cirurgia. Submetidas à histerectomia total abdominal, apresentaram nova recidiva local. Foram então submetidas à braquiterapia intersticial como segunda tentativa de resgate. A BATD foi realizada através de agulhamento perineal guiado por ultra-som, sob anestesia raquidiana. Para esse procedimento foram utilizadas de cinco a 20 agulhas. O intervalo entre as frações foi de seis horas em nove pacientes, o que levou à internação durante o tratamento. Duas pacientes receberam as aplicações em intervalos de sete dias, tendo sido tratadas em regime ambulatorial. A dose total variou de 20 Gy a 30 Gy, em quatro a seis frações, de 4 Gy a 5 Gy, sempre prescritas na isodose de 85%. Os índices de uniformidade variaram de 1,7 a 2,11 (média de 1,8), e a relação entre os volumes das curvas de isodose de 150% e 100% variou de 13,9 a 28,6 (média de 22,2) (Tabela 2).
O seguimento variou de dois a 54 meses (média de 22,5 meses), com exames ginecológicos trimestrais, citologia oncótica e ultra-som pélvico periódicos. Outros exames de imagem (tomografia computadorizada, ressonância magnética) foram realizados para as suspeitas de recidiva, bem como biópsias. Uma paciente foi a óbito sem avaliação de resposta, dois meses após o procedimento.
RESULTADOS Dez pacientes (91%) tiveram resposta clínica completa, de três a 46 meses. Três pacientes (27%) encontravam-se sem evidência de doença, com seguimento de 29 a 44 meses (média de 37 meses). Duas pacientes estão vivas com doença, três morreram pela doença e três perderam o seguimento após a segunda recidiva (sobrevida livre de doença de três a 46 meses; média de 12 meses). Uma paciente apresentou toxicidade grau III no trato genital (úlcera vaginal) e uma paciente apresentou toxicidade grau II no trato gastrintestinal (retite) (Tabela 3).
DISCUSSÃO O tratamento de recorrências de carcinoma do colo do útero é difícil e de pouca eficácia. O índice de sobrevida após recidiva pélvica em cinco anos é de 0% a 25%, dependendo do local da recidiva e da irradiação anterior(22-26). A procura de uma terapia ideal para esses casos é um desafio para cirurgiões, radioterapeutas e oncologistas. A sobrevida em pacientes que foram submetidas à exenteração pélvica, por apresentarem doença limitada, é maior do que em pacientes que não puderam ser submetidas à cirurgia. Isto sugere que a melhora do controle local pode aumentar a sobrevida, mesmo porque as pacientes operadas apresentam doença mais limitada e melhores condições clínicas(27-33). Estudos retrospectivos e de seguimento variável mostram um bom resultado de controle local para neoplasias do colo com recidiva pós-radioterapia, tratadas com braquiterapia intersticial. O grupo estudado teve um alto índice de resposta completa (91%), comparado com os dados da literatura citados. Puthawala et al. obtiveram 67% e Randall et al., 69%. Quanto à sobrevida livre de doença, o índice foi de 27%, com seguimento de 29 a 44 meses (média de 37 meses), enquanto Randall et al. obtiveram 46%, com seguimento de 24 a 71 meses (média de 59 meses), e Puthawala et al. relataram 33% em 24 meses de seguimento. Puthawala et al. descreveram 15% de toxicidade grau IV (necrose e fístula) e Randall et al. relataram 7,7% de toxicidade grau IV (fístula reto-vaginal). A série descrita reportou um menor índice de toxicidade: 9% grau III. Apesar da complexidade do método, envolvendo vários especialistas, a BATD intersticial para recidivas do colo do útero é um tratamento viável e factível em nosso meio. Apresenta uma relação custo/benefício vantajosa, pois as pacientes com recidiva causam custos elevados ao sistema de saúde, considerando as interrupções e cuidados paliativos. Analisando dados da literatura, os resultados obtidos neste estudo, e, principalmente, que essas pacientes não têm proposta terapêutica definida, pode-se afirmar que a BATD intersticial é um tratamento a ser considerado para pacientes selecionadas que apresentarem recidivas pós-radioterapia.
REFERÊNCIAS 1. Klingerman J. Estimativas sobre incidência e mortalidade por câncer no Brasil em 2001 (Editorial). Rev Bras Cancerol 2001;47(2). [ ] 2. Brunschwig A. The surgical treatment of cancer of the cervix: stage I and II. Am J Roentgenol Radium Ther Nucl Med 1968;102:147-51. [ ] 3. Park RC, Patow WE, Rogers RE, Zimmerman EA. Treatment for stage I carcinoma of the cervix. Obstet Gynecol 1973;41:117-22. [ ] 4. Parker RT, Wilbanks GD, Yowell RK, et al. Radical hysterectomy and pelvic lymphadenectomy with and without preoperative radiotherapy for cervical cancer. A report of 265 patients followed 10 to 22 years. Am J Obstet Gynecol 1967;99:933-43. [ ] 5. Pilleron JP, Durand JC, Lenoble JC. Carcinoma of the uterine cervix, stages I and II, treated by radiation therapy and extensive surgery (1000 cases). Cancer 1972;29:593-6. [ ] 6. Surwit E, Fowler WC Jr, Palumbo L, Koch G, Gjersten W. Radical hysterectomy with or without preoperative radium for stage IB squamous cell carcinoma of the cervix. Obstet Gynecol 1976;48: 130-3. [ ] 7. Walsh JW, Amendola MA, Konerding KF, Tisnado J, Hazra TA. Computed tomographic detection of pelvic and inguinal lymph-node metastases from primary and recurrent pelvic malignant disease. Radiology 1980;137:157-66. [ ] 8. Kim RY, Trotti A, Wu C-J, Soong SJ, Salter MM. Radiation alone in the treatment of cancer of the uterine cervix: analysis of pelvic failure and dose response relationship. Int J Radiat Oncol Biol Phys 1989;17:973-8. [ ] 9. Fletcher GH. Cancer of the uterine cervix. Janeway lecture, 1970. Am J Roentgenol Radium Ther Nucl Med 1971;111:225-42. [ ] 10. Marcial VA, Amato DA, Marks RD, et al. Split-course versus continuous pelvis irradiation in carcinoma of the uterine cervix: a prospective randomized clinical trial of the Radiation Therapy Oncology Group. Int J Radiat Oncol Biol Phys 1983;9: 431-6. [ ] 11. Perez CA, Breaux S, Madoc-Jones H, et al. Radiation therapy alone in the treatment of carcinoma of the uterine cervix. I. Analysis of tumor recurrence. Cancer 1983;51:1393-402. [ ] 12. Kuske RR, Perez CA, Jacobs AJ, et al. Mini-colpostats in the treatment of carcinoma of the uterine cervix. Int J Radiat Oncol Biol Phys 1988;14:899-906. [ ] 13. Montana GS, Fowler WC, Varia MA, Walton LA, Mack Y, Shemanski L. Carcinoma of the cervix, stage III. Results of radiation therapy. Cancer 1986;57:148-54. [ ] 14. Kramer C, Peschel RE, Goldberg N, et al. Radiation treatment of FIGO stage IVA carcinoma of the cervix. Gynecol Oncol 1989;32:323-6. [ ] 15. Rubin SC, Hoskins WJ, Lewis JL Jr. Radical hysterectomy for recurrent cervical cancer following radiation therapy. Gynecol Oncol 1987;27:316-24. [ ] 16. Roberts WS, Cavanagh D, Bryson, SCP, Lyman GH, Hewitt S. Major morbidity after pelvic exenteration: a seven-year experience. Obstet Gynecol 1987;69:617-21. [ ] 17. Anthopoulos AP, Manetta A, Larson JE, Podczaski ES, Bartholomew MJ, Mortel L. Pelvic exenteration: a morbidity and mortality analysis of a seven-year experience. Gynecol Oncol 1989;35:219-23. [ ] 18. Murphy WT, Schmitz A. Results of re-irradiation in cancer of the cervix. Radiology 1956;67:378-85. [ ] 19. Evans Sr Jr, Hilaris BS, Barber HRK. External vs. interstitial irradiation in unresectable recurrent cancer of the cervix. Cancer 1971;28:1284-8. [ ] 20. Puthawala AA, Syed AM, Fleming PA, DiSaia PJ. Re-irradiation with interstitial implant for recurrent pelvic malignancies. Cancer 1982;50:2810-4. [ ] 21. Randall ME, Evans L, Greven KM, McCunniff AJ, Doline RM. Interstitial reirradiation for recurrent gynecologic malignancies: results and analysis of prognostic factors. Gynecol Oncol 1993;48:23-31. [ ] 22. Haas T, Buchsbaum HJ, Lifshitz S. Nonresectable recurrent pelvic neoplasm. Outcome in patients explored for pelvic exenteration. Gynecol Oncol 1980;9:177-81. [ ] 23. Krebs HB, Helmkamp BF, Sevin BU, Poliakoff SR, Nadji M, Averette HE. Recurrent cancer of the cervix following radical hysterectomy and pelvic node dissection. Obstet Gynecol 1982;59:422-7. [ ] 24. Chung CK, Nahhas WA, Stryker JA, Mortel R. Treatment outcome of recurrent cervical cancer. J Surg Oncol 1983;24:5-10. [ ] 25. Sommers GM, Grigsby PW, Perez CA, et al. Outcome of recurrent cervical carcinoma following definitive irradiation. Gynecol Oncol 1989;35:150-5. [ ] 26. Potter ME, Alvarez RD, Gay FL, Shingleton HM, Soong SJ, Hatch KD. Optimal therapy for pelvic recurrence after radical hysterectomy for early-stage cervical cancer. Gynecol Oncol 1990;37:74-7. [ ] 27. Ketcham AS, Deckers PJ, Sugarbaker EV, Hoye RC, Thomas LB, Smith RR. Pelvic exenteration for carcinoma of the uterine cervix. A 15-year experience. Cancer 1970;26:513-21. [ ] 28. Symmonds RE, Pratt JH, Webb MJ. Exenterative operations: experience with 198 patients. Am J Obstet Gynecol 1975;121:907-18. [ ] 29. Morley GW, Lindenauer SM. Pelvic exenterative therapy for gynecologic malignancy: an analysis of 70 cases. Cancer 1976;38(Suppl 1):581-6. [ ] 30. Curry SL, Nahhas WA, Jahshan AE, Whitney CW, Mortel R. Pelvic exenteration: a 7-year experience. Gynecol Oncol 1981;11:119-23. [ ] 31. Barber HR. Pelvic exenteration. Cancer Invest 1987;5:331-8. [ ] 32. Lawhead RA Jr, Clark DG, Smith DH, Pierce VK, Lewis JL Jr. Pelvic exenteration for recurrent or persistent gynecologic malignancies: a 10-year review of the Memorial Sloan-Kettering Cancer Center experience (1972-1981). Gynecol Oncol 1989;33: 279-82. [ ] 33. Gemignani ML, Alektiar KM, Leitao M, et al. Radical surgical resection and high-dose intraoperative radiation therapy (HDR-IORT) in patients with recurrent gynecologic cancers. Int J Radiat Oncol Biol Phys 2001;50:687-94. [ ]
Recebido para publicação em 22/11/2002. Aceito, após revisão, em 24/5/2004.
*Trabalho realizado no Centro de Atenção Integral à Saúde da Mulher (CAISM) da Universidade Estadual de Campinas (Unicamp), Campinas, SP. |
|
Av. Paulista, 37 - 7° andar - Conj. 71 - CEP 01311-902 - São Paulo - SP - Brazil - Phone: (11) 3372-4544 - Fax: (11) 3372-4554