Radiologia Brasileira - Publicação Científica Oficial do Colégio Brasileiro de Radiologia
AMB - Associação Médica Brasileira CNA - Comissão Nacional de Acreditação
 Ahead of Print
Ahead of Print
|
ARTIGO ESPECIAL
|
|
|
|
|
Autho(rs): Rodrigo Ribeiro de Oliveiraa; Thiago Potrich Rodriguesb; Paulo Savoia Dias da Silvac; Andrea Cavalanti Gomesd; Maria Cristina Chammase |
|
|
Descritores: Ultrassonografia pulmonar; Tórax; Pulmão; COVID-19; Coronavírus; Pneumonia; Ultrassonografia. |
|
|
Resumo: INTRODUÇÃO
Nos últimos anos, a ultrassonografia (US) de pulmões e pleuras vem ganhando espaço na avaliação de pacientes nos setores de emergência e de medicina intensiva. Diversos protocolos definidos no conceito point of care ultra sound ultrassom dedicado e limitado à solução de uma questão específica estão bem delineados na literatura, seja na abordagem da síndrome respiratória aguda pelo protocolo bedside lung ultrasoud in emergency (BLUE) ultrassom pulmonar à beira do leito em situações de emergência , seja no diagnóstico do choque circulatório como parte do protocolo rapid ultrasound for shock and hypotension (RUSH) ultrassom direcionado para o choque e hipotensão. Além disso, integra o consagrado extended focus assessment sonography for trauma (e-FAST) avaliação focada com ultrassonografia para o trauma(14). O método é isento de radiação ionizante, dinâmico, de baixo custo e pode ser realizado à beira do leito. No contexto de doença infecciosa de alta transmissibilidade, sua realização envolve a exposição de somente um profissional, ao contrário da tomografia computadorizada (TC). Esses dispositivos podem ser facilmente protegidos com plástico, diminuindo risco de contaminação e facilitando os processos de esterilização(5). No cenário atual da pandemia pelo vírus SARS-CoV-2, responsável pela doença do novo coronavírus 2019 (COVID-19) iniciada em Wuhan na China em dezembro de 2019(6,7), todos os continentes (213 países) estão afetados, com 3.090.445 casos e 217.769 óbitos. No Brasil, são mais de 71.886 infectados, com 5.017 óbitos (30/4/2020)(8). A US na avaliação dos pulmões e das pleuras ganhou grande importância na propedêutica desses pacientes(5). Diversas condições podem ser avaliadas pela US de pulmões e pleuras, por exemplo, consolidações, atelectasias, edema intersticial e alveolar, pneumotórax, derrame pleural simples e complicado, entre outras. Nem todos esses achados são característicos de pacientes com a COVID-19. Seu conhecimento é de grande importância tanto na abordagem inicial para avaliar diagnósticos diferenciais quanto no seguimento de pacientes com COVID-19(1,3,6,9). A avaliação ultrassonográfica do pulmão é baseada em artefatos, de forma que descreveremos vários deles, como linhas A, B e Z. Além disso, mencionaremos sinais, alguns com analogias para traduzirem esses artefatos, num processo mnemônico, mas que muitas vezes mitificam esse exame. Nosso objetivo aqui é facilitar o entendimento desses artefatos e desmitificar a US pulmonar. Nesse contexto, nos propusemos a elaborar uma revisão dos principais achados da US de tórax, destacando os comumente visualizados na COVID-19, além de padronizar a realização do exame e fazermos sugestão do relatório ultrassonográfico. COMO REALIZAR O EXAME Por ser um exame dinâmico, o paciente pode ser avaliado em diversas posições, a exemplo dos decúbitos dorsal, lateral, posição prona, sentado e em ortostase. No contexto do desconforto respiratório, ou já com controle de vias aéreas, o mais comum é realizá-lo no decúbito dorsal ou até mesmo na posição prona, a depender da estratégia ventilatória traçada no momento (Figura 1). 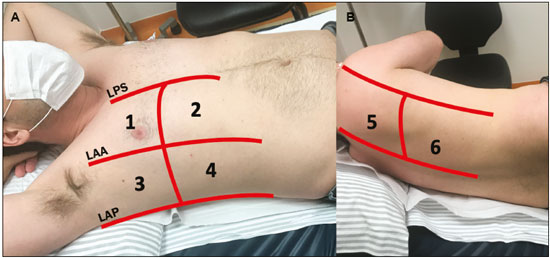 Figura 1. Posicionamento do paciente para o exame, referências anatômicas e regiões avaliadas. A: Decúbito dorsal horizontal. B: Decúbito lateral esquerdo. LPS, linha paraesternal; LAA, linha axilar anterior; LAP, linha axilar posterior. 1, região anterossuperior; 2, região anteroinferior; 3, região lateral superior; 4, região lateral inferior; 5, região posterossuperior; 6, região posteroinferior. Existem diversos protocolos na literatura quanto às regiões torácicas a serem avaliadas. Seis áreas são avaliadas em cada hemitórax segundo o protocolo BLUE, primeiro a testar a US em afecções pleuropulmonares. Na superfície anterior do tórax registramos as regiões anterossuperior e anteroinferior (limitadas pelas linhas paraesternal anterior e axilar anterior). Na superfície lateral, avaliamos as regiões laterais superior e inferior (limitadas pelas linhas axilar anterior e axilar posterior). Por fim, na superfície posterior, analisamos as regiões posterossuperior e posteroinferior (posteriores à linha axilar posterior)(1,4) (Figura 1). Outros protocolos avaliam 14 áreas em cada paciente (duas anteriores, duas laterais e três posteriores em cada hemitórax), cuja pontuação, a depender dos achados, auxilia no diagnóstico e seguimento desses pacientes(9). Em geral, se inicia o exame com equipamento ajustado para US de abdome. Podem ser utilizados transdutores convexos, cuja frequência menor e comprimento de onda acústica maior permitirão avaliação de regiões mais profundas, porém, com menor resolução de imagem do plano superficial. Por outro lado, os transdutores lineares de maior frequência fornecem mais detalhes da interface pleuropulmonar. Segundo Lichtenstein et al., o ideal seria a sonda de 6 MHz, utilizada no seu trabalho(1). Outras estratégias durante a aquisição das imagens na US de tórax (incluindo a direcionada ao paciente com a COVID-19) é o uso do índice mecânico baixo, começando em 0,7 e podendo-se reduzir esse índice para melhorar a aquisição da imagem. Recomenda-se evitar ao máximo o fenômeno da saturação, filtros cosméticos, modalidades específicas de imagem, assim como evitar a utilização da imagem harmônica, uma vez que na US de tórax estaremos pautando o diagnóstico em artefatos ultrassonográficos. A avaliação deve ser preferencialmente com transdutor no sentido longitudinal. Nesse plano são observadas duas sombras acústicas, que representam artefatos posteriores às costelas. A disposição do transdutor de modo paralelo às costelas também pode ser adotada, em que nesse corte o campo de avaliação será maior, entretanto, as referências das costelas são perdidas. Essa aquisição é especialmente aconselhada quando se caracteriza alguma anormalidade. Esse plano, com maior campo de avaliação, também pode ser importante no diagnóstico de pneumotórax(10). ACHADOS NORMAIS NA US DE PULMÕES E PLEURAS Linha pleural linha pleural tem aspecto ultrassonográfico hiperecogênico e representa seus folhetos parietal e visceral. Por ser um exame dinâmico, podemos verificar a movimentação pleural durante as incursões respiratórias, e esse simples achado não deve ser menosprezado. Ele pode ser confirmado na avaliação ao modo M, no qual o achado característico é o sinal da praia, que representa o bom deslizamento pleural. O contrário é observado na vigência de pneumotórax, tubo endotraqueal seletivo e, mais raramente, em atelectasia(11). Linhas A As linhas A se formam em função da grande diferença de densidade entre a pleura e o pulmão. Notamos fenômenos de reverberação acústica pleural, com formação de linhas hiperecogênicas. Essas linhas são esparsas e paralelas à linha pleural e se repetem no sentido anteroposterior com a mesma distância da pleura para a pele. Este é um achado virtual, fruto de artefato decorrente das características da interface pleuropulmonar(12). Nos processos patológicos, suas características podem se alterar, como veremos adiante (Figuras 2 e 3). 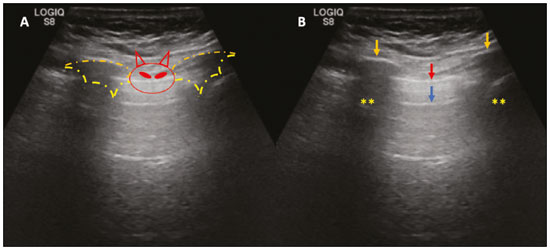 Figura 2. US de tórax, corte longitudinal no modo B. A: Sinal do morcego. B: Demonstram-se os achados anatômicos correspondentes ao chamado sinal do morcego. Costelas (setas laranjas) e suas respectivas sombras acústicas (asteriscos). A pleura é hiperecogênica e identificada entre as costelas (seta vermelha). Linha A (seta azul) é paralela à pleura e origina-se do fenômeno de reverberação pleural. As asas do morcego correspondem tanto às costelas quanto às suas sombras acústicas, e a cabeça do morcego, ao eco pleural. 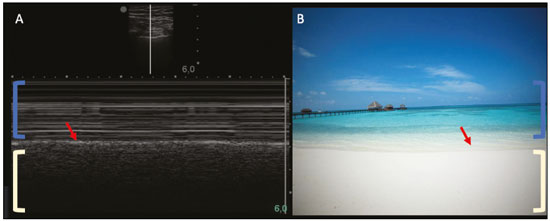 Figura 3. US pulmonar no modo M demonstra a representação de duas dimensões no corte longitudinal. A: Sinal da praia. B: Analogia ao sinal da areia da praia e ondas do mar. Acima da linha pleural (setas), os tecidos superficiais sem movimentação são visualizados na forma de linhas paralelas à pleura, aspecto semelhante a ondas do mar (colchetes azuis). Abaixo da linha pleural obtém-se uma imagem artefatual do deslizamento pleural semelhante a areia da praia (colchetes brancos). O conjunto desses achados é conhecido como sinal da praia. Linhas B As linhas B são artefatos em cauda de cometa hiperecogênicas, cuja origem é pleural, percorrem toda a extensão anteroposterior do campo avaliado (perpendiculares às linhas A) e durante seu trajeto apagam as linhas A(13). Representam os septos interlobulares espessados. Podem estar presentes em quadros de edema pulmonar, além de inflamatórios (Figuras 4 e 5). Pacientes acamados por algum tempo podem ter alguns septos espessados, principalmente nas regiões posteriores (decúbito-dependentes), o que acarretaria a observação de até duas linhas B por espaço intercostal, aspecto que ainda é considerado como ausência de alterações significativas(11,14). 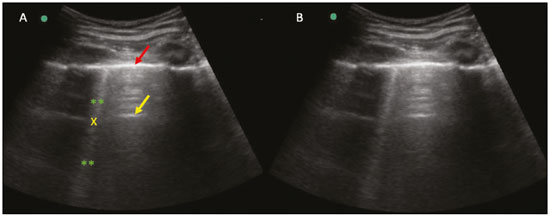 Figura 4. US pulmonar no modo B. A: Representação com as marcações correspondentes às linhas A, B e pleural. A linha B (asteriscos) representa artefatos hiperecogênicos, verticais e que percorrem todo o campo anteroposterior avaliado. Uma importante característica é o fato de apagarem as linhas A (seta amarela) ao se cruzarem (X). A linha pleural mostra-se como linha hiperecogênica (seta vermelha). B: Imagem demonstra US pulmonar modo B sem as marcações indicativas. 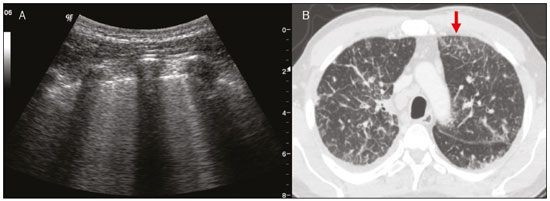 Figura 5. A: Imagem ultrassonográfica mostra linhas B coalescentes (transdutor no hemitórax esquerdo, no local da seta em B). B: TC de tórax do mesmo paciente demonstra espessamento dos septos interlobulares e intralobulares decorrente de linfangite carcinomatosa, e algumas opacidades em vidro fosco. Linhas Z As linhas Z (conhecidas como falsas linhas B) não têm significado patológico. São artefatos em cauda de cometa que se iniciam na pleura e seguem em sentido anteroposterior, porém, não apagam as linhas A, além de não alcançarem toda a extensão do campo pulmonar avaliado. Diferentemente das linhas B, as linhas Z não são sincrônicas às incursões respiratórias(11). SINAIS ULTRASSONOGRÁFICOS DE ALTERAÇÕES PULMONARES, PLEURAIS E DA PAREDE TORÁCICA Linhas B patológicas Três ou mais linhas B por espaço intercostal traduzem espessamento dos septos interlobulares ou intralobulares subpleurais, podendo ser visto em doenças que acometem as estruturas que percorrem tais septos, como o interstício pulmonar, que contém veias, vasos linfáticos e tecido conjuntivo(12). Exemplos de tais doenças são: edema pulmonar, intersticiopatias, linfangites, entre outras. Quando as linhas B ficam mais espessas (acima de 3,0 mm), temos as chamadas linhas B coalescentes, que, por sua vez, correspondem ao vidro fosco na periferia pulmonar, evidente na TC(13). No contexto da COVID-19, múltiplas linhas B coalescentes na US configuram o padrão white lung (pulmão branco) e apresentam boa correlação com o padrão de vidro fosco identificado na TC(15)(Figura 6). 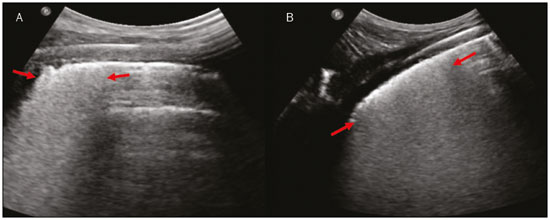 Figura 6. Corte ultrassonográfico de tórax demonstra linhas B pleurais coalescentes em um paciente com a COVID-19. A,B: Aspecto de pulmão branco (setas). Na TC este achado corresponde ao vidro fosco. Há uma correlação inversamente proporcional entre o número de linhas B e a relação de pressão parcial de oxigênio/fração inspirada de oxigênio(16), ou seja, quanto maior o número de linhas B, maior é o comprometimento das trocas gasosas. O controle ultrassonográfico evolutivo pode ser uma ferramenta auxiliar no monitoramento de pacientes nessa condição. Consolidações e as linhas C pulmonares As consolidações pulmonares podem se apresentar como áreas hipoecogênicas que tangenciam a pleura, descaracterizando o eco pleural nessa região. Os artefatos em cauda de cometa na base das consolidações correspondem às linhas C(11,13) (Figuras 7 e 8). 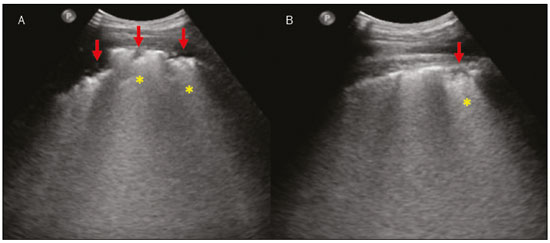 Figura 7. A,B: US de tórax em paciente com a COVID-19 demonstra pequenas consolidações subpleurais hipoecogênicas, irregulares e de morfologia redonda (setas). De suas extremidades posteriores partem as linhas C pleurais (asteriscos), que são hiperecogênicas e verticais, à semelhança das linhas B. 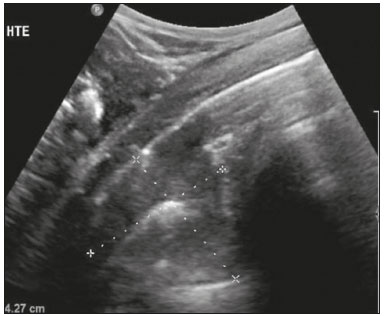 Figura 8. Corte ultrassonográfico do hemitórax esquerdo mostra grande consolidação subpleural. O aspecto ecogênico de um processo consolidativo mais extenso lembra a textura hepática hepatização pulmonar. A pesquisa de aerobroncogramas dinâmicos corrobora a consolidação, distinguindo da atelectasia pulmonar. Broncogramas aéreos são imagens hiperecogênicas puntiformes ou lineares, cujas características se modificam durante as fases de inspiração e expiração. Podem ser observados como movimentações de permeio às consolidações (denominados dinâmicos) na US em tempo real, ou seja, identifica-se a movimentação do ar no interior da árvore brônquica dentro da condensação. Nos aerobroncogramas dinâmicos pode-se registrar um padrão tipo vascular no estudo Doppler(17) (Figura 9). 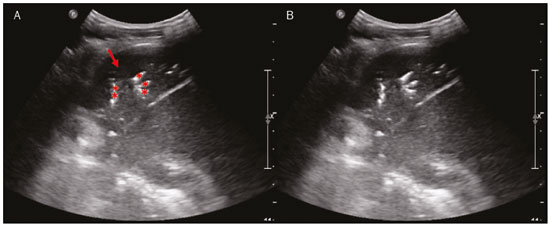 Figura 9. A,B: Representação esquemática dos aerobroncogramas dinâmicos. Aerobroncogramas dinâmicos (asteriscos) na US modo B (avaliação em tempo real) em meio a consolidação pulmonar (seta vermelha). Suas características modificam-se durante as fases do ciclo respiratório. Podem apresentar sinal de movimentação ao Doppler. Atelectasia pulmonar está associada a redução volumétrica pulmonar, podendo se apresentar semelhante às consolidações, com aerobroncogramas, porém, esses não são habitualmente dinâmicos, sendo denominados estáticos. Neste caso, não se observa movimentação das imagens hiperecogênicas de permeio à consolidação, tampouco a presença do padrão vascular no Doppler, durante o ciclo respiratório. É verdade que em até 6% dos casos de atelectasia aerobroncogramas dinâmicos podem ser visualizados(18) (Figura 10). 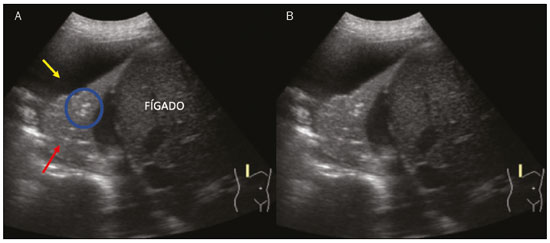 Figura 10. A,B: Corte ultrassonográfico no terço inferior do hemitórax direito. Atelectasia (seta vermelha) e derrame pleural (seta amarela). Notar a redução volumétrica do segmento pulmonar avaliado e a presença de broncograma aéreo estático (círculo). Durante as incursões respiratórias não há mudança de suas características e de fenômeno Doppler. Estes estariam presentes nos broncogramas dinâmicos das consolidações. As consolidações pulmonares podem dar ao parênquima pulmonar o aspecto de hepatização pulmonar, também chamado de sinal pseudotissular, cuja ecogenicidade é semelhante à do fígado(19) (Figura 8). Um estudo de metanálise publicado no ano de 2014 mostrou que no contexto clínico a US pulmonar pode ter sensibilidade de 97% e especificidade de 94% (IC 95%), com área sob a curva ROC de 0,99 no diagnóstico de pneumonia(20). Nos pacientes portadores da COVID-19, consolidações podem adquirir aspectos multilobares, pequenas dimensões e associadas a broncogramas aéreos dinâmicos(21)(Figura 6). Grandes consolidações pulmonares, como nas pneumonias lobares, não costumam ser observadas na COVID-19(21). Derrame pleural O feixe ultrassônico é transmitido facilmente pelo meio líquido, o que torna a US método excelente para avaliar derrame pleural. Possui aspecto geralmente anecoico, podendo, no entanto, também se apresentar hipoecogênico. No modo M, pode-se verificar o chamado sinal do sinusoide, que ocorre devido ao movimento flutuante do pulmão em meio à coleção líquida(15). Coleções pleurais pequenas (de 3 mL) podem ser detectadas pela US(22)(Figuras 10 e 11). 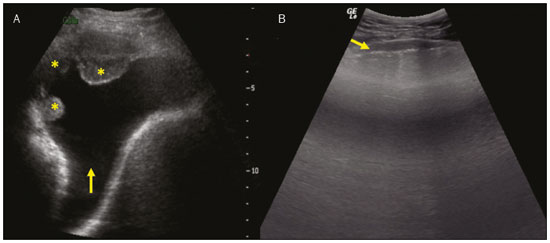 Figura 11. Outras faces do derrame pleural facilmente acessível na US. A: Múltiplos nódulos aderidos à pleura (asteriscos), de natureza neoplásica, associados a derrame pleural (seta). B: Coleção pleural, traduzindo empiema pleural loculado (seta). Na literatura há diversas formas de calcular e estimar o volume da coleção pleural. Com o transdutor ao nível da linha axilar posterior no fim da expiração pode-se medir a distância entre os folhetos visceral e parietal da pleura. A distância entre esses folhetos pode estimar o volume de derrame pleural. Dessa forma, distância de 3 mm significaria volume de derrame pleural de 15 a 30 mL; distância de 10 mm, volume de 75 a 150 mL; distância de 20 mm, volume de 300 a 600 mL; e distância de 35 mm, volume de 1500 a 2500 mL(23). Outra forma para obter uma estimativa do volume é multiplicar a distância entre os folhetos pleurais por 20, resultando no volume (estimado) da coleção pleural(24). Vale ressaltar que no nosso serviço não quantificamos o volume do derrame pleural, visto que há grande divergência entre as estimativas e o real volume. Apenas referimos, de forma subjetiva, se é pequeno, moderado ou volumoso. A escolha do local anatômico para punção do espaço pleural pode ser realizada e demarcada com a US. Sua marcação deve ser feita com o paciente na posição em que será puncionado, atentando-se também para o posicionamento dos membros superiores. A distância (espessura) entre a pele e o folheto pleural deve ser informada no relatório, assim como o local demarcado. No contexto da COVID-19, avaliar corretamente o espaço pleural é fundamental. O derrame pleural é um achado raro nesta condição(23). Pneumotórax É a presença de ar entre os folhetos pleurais, que irá impedir o adequado deslizamento pleural; assim, a pleura visceral, que se movimenta, não estará mais acessível. As linhas A, por outro lado, podem estar presentes e com origem no folheto parietal(13). Na US modo M, o aspecto fisiológico da interface pleuropulmonar (representado pelo sinal da praia) é perdido. Na presença de pneumotórax, observaremos o sinal da estratosfera, também denominado código de barras, que confirma a ausência de deslizamento pleural(1)(Figura 12). 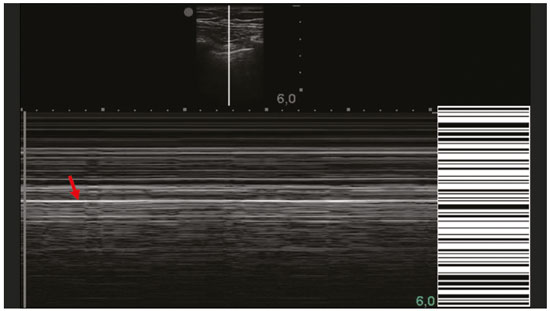 Figura 12. Pneumotórax. No modo M verifica-se o sinal da estratosfera ou sinal do código de barras (representado ao lado direito da imagem), que indica ausência de deslizamento pleural. Não mais é caracterizado o sinal da praia. A pleura hiperecogênica é identificada pela seta. Este achado pode estar presente em outras condições como intubação seletiva e paralisia diafragmática. No modo B podemos observar o achado do ponto P pulmonar, que é patognomônico para pneumotórax. É definido como a transição entre a interface pleuropulmonar normal (na qual se observa deslizamento fisiológico) e a região de ausência de deslizamento, traduzindo o ponto de início do pneumotórax. Neste caso, a sensibilidade do exame é de 66% e a especificidade, de 100%(25). Na COVID-19, a exemplo do derrame pleural, o pneumotórax não é uma apresentação usual(26,27). Entretanto, esta é uma complicação possível durante o tratamento de pacientes em ventilação mecânica invasiva e a US pode fazer parte do arsenal diagnóstico desses pacientes. Enfisema subcutâneo É a presença de ar contido no subcutâneo. Na vigência dessa condição, observam-se as linhas E, que são linhas verticais. Essas linhas não surgem da linha pleural, mas do tecido subcutâneo; como o ar está no subcutâneo (ou seja, não se movimenta com a respiração), essas linhas não são sincronizadas com os movimentos respiratórios. As linhas E são bem definidas e também apagam as linhas A e, portanto, podem ser confundidas com as linhas B verdadeiras(11) (Figura 13). 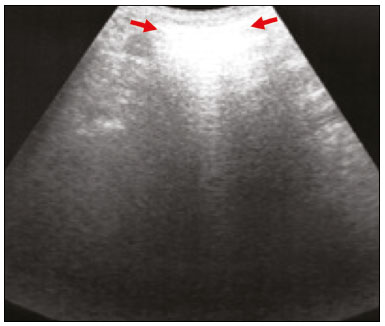 Figura 13. US de tórax modo B demonstra enfisema subcutâneo (setas). Destaques na COVID-19 Conforme relatado por diversos autores, as áreas superficiais (periféricas) basais dos pulmões são as mais afetadas na COVID-19(28). O acesso a essas regiões pela US é bastante satisfatório, o que faz este método uma importante ferramenta auxiliar nessa doença. Entretanto, ainda não temos dados na literatura significativos acerca da sensibilidade da US nos diferentes graus de acometimento pleuropulmonar na COVID-19 para estabelecê-la como método de triagem(4,27). Alguns achados na TC de tórax de alta resolução mostram concordância com aspectos ultrassonográficos. Espessamento, irregularidade pleural e consolidações são bem caracterizados em ambos os métodos. Opacidades em vidro fosco na TC de alta resolução correspondem às múltiplas linhas B coalescentes na US, às vezes com aspecto de pulmão branco, de distribuição heterogênea pelo parênquima pulmonar, diferente do aspecto homogêneo do edema pulmonar(6,22) (Figuras 13 e 14). 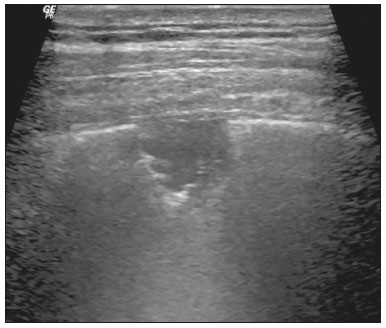 Figura 14. US de tórax em paciente com a COVID-19. Com o transdutor linear no espaço intercostal, identifica-se espessamento pleural, imagem hipoecogênica com contornos irregulares, compatível com consolidação subpleural, menor que 2,0 cm, e discretas linhas C. A presença das linhas B coalescentes esparsas pelo parênquima pulmonar, além de espessamento e irregularidades pleurais, corresponde aos achados mais precoces, vistos nos primeiros dias após o início dos sintomas(6) (Figuras 13, 15 e 16). 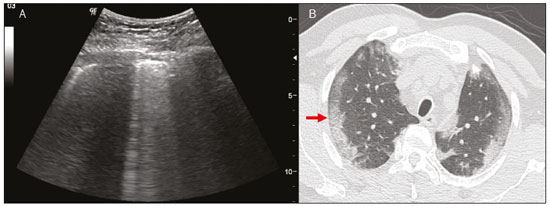 Figura 15. US e TC de tórax em paciente com a COVID-19: correlação entre os achados. A: Linhas B coalescentes são caracterizadas dando o aspecto de pulmão branco na US. B: Na TC, atenuação em vidro fosco periférico (seta) é identificada na mesma localização. 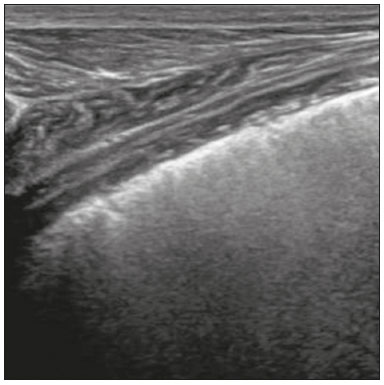 Figura 16. US de tórax em paciente com a COVID-19. Utilizando um transdutor linear de alta frequência, podem-se observar espessamento e irregularidade pleural, um dos achados iniciais da doença. Conforme a doença progride (com pico entre 9 e 13 dias do início dos sintomas), aumentam as áreas de linhas B coalescentes na US, que indicam tanto o aumento das áreas de vidro fosco como o surgimento da pavimentação em mosaico na TC. Além disso, surgem consolidações, geralmente pequenas e subpleurais(26). O RELATÓRIO DA US DE TÓRAX No relatório da US de tórax devem constar os achados principais de cada região torácica avaliada, sendo seis em cada hemitórax. Em cada registro fotográfico é importante identificá-las (Figura 1). Recomenda-se relatar nos casos normais: a integridade, regularidade e espessura da pleura (atenção ao espessamento pleural, que é um achado inicial na COVID-19); a presença de deslizamento pleural; e a presença das linhas A. É importante negar a presença de derrame pleural. Nos casos alterados, relatar os achados patológicos e qual perfil predominante de cada região avaliada. Caso seja possível, é interessante comparar cada região com exame US prévio, a fim de caracterizar a evolução do quadro. Achados como espessamento pleural, presença de mais que duas linhas B ou linhas B coalescentes por espaço intercostal e consolidações subpleurais devem ser criteriosamente avaliados em paciente com suspeita ou diagnóstico confirmado da COVID-19, lembrando que esses achados não são patognomônicos dessa condição. Sugestão de relatório US DE TÓRAX 1 Técnica: Exame realizado com transdutor convexo (baixa frequência) e/ou linear (alta frequência), com o paciente em decúbitos horizontais dorsal e laterais e/ou sentado. 2 Pulmões: Foi realizada a varredura dos espaços intercostais, dividindo cada hemitórax em seis regiões, sendo encontrados os principais achados pulmonares conforme descritos no quadro abaixo: 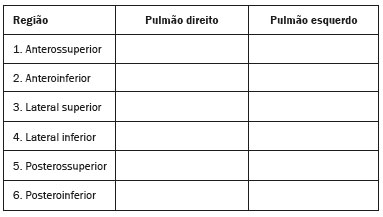 1 Cada célula do quadro pode ser preenchida com os seguintes conteúdos (legenda): A Só foram encontradas linhas A ou até duas linhas B por espaço intercostal (aeração normal). B1 Foram encontradas mais que duas linhas B por espaço intercostal (espessamento de septos interlobulares ou intralobulares periféricos puro). B2 Foram encontradas linhas B coalescentes (vidro fosco ultrassonográfico). C Foram encontradas consolidações periféricas, porém pequenas, inferiores a 2,5 cm. CC Foram encontradas consolidações periféricas, porém maiores que 2,5 cm. CCC Foi encontrada consolidação lobar. AAA Foi encontrada atelectasia pulmonar. Obs.: Caso haja duas ou mais alterações em uma mesma região, deve prevalecer a mais grave ou mais importante no quadro clínico em questão. Caso seja importante relatar duas alterações na mesma região, pode-se utilizar o modelo: B2 + AAA, por exemplo, para indicar que há linhas B coalescentes e atelectasias pulmonares em uma mesma região. 3 Pleura: Descrever eventuais espessamentos e/ou irregularidades pleurais, bem como fazer a avaliação dos espaços pleurais: espaços pleurais virtuais ou presença de pequeno/moderado/volumoso derrame pleural à direita/ esquerda/bilateral. O derrame é líquido homogêneo ou contém septos/loculações/nódulos (especificar). Se houver pneumotórax, também deve ser relatado aqui. 4 Mobilidade diafragmática: Descrever eventual redução ou paralisia da mobilidade diafragmática de al-gum ou ambos os hemitórax. 5 Parede torácica: Não foram encontradas alterações significativas ou presença de enfisema de subcutâneo e/ou fratura de arco costal em determinada região. 6 Outros achados: Descrever eventuais achados que podem ser encontrados no exame, por exemplo, derrame pericárdico ou alterações significativas da transição toracoabdominal, como o calibre da veia cava inferior, importante em pacientes com choque hipovolêmico(3). REFERÊNCIAS 1. Lichtenstein DA, Mezière GA. Relevance of lung ultrasound in the diagnosis of acute respiratory failure: the BLUE protocol. Chest. 2008;134:11725. 2. Ianniello S, Di Giacomo V, Sessa B, et al. First-line sonographic diagnosis of pneumothorax in major trauma: accuracy of e-FAST and comparison with multidetector computed tomography. Radiol Med. 2014;119:67480. 3. Perera P, Mailhot T, Riley D, et al. The RUSH exam: Rapid Ultrasound in SHock in the evaluation of the critically ill. Emerg Med Clin North Am. 2010;28:2956, vii. 4. Stock KF, Horn R, Mathis G. Lungenultraschall-Protokoll. München: Universität München; 2020. 5. Buonsenso D, Pata D, Chiaretti A. COVID-19 outbreak: less stethoscope, more ultrasound. Lancet Respir Med. 2020;8:e27. 6. Piscaglia F, Stefanini F, Cantisani VS, et al. Benefits, open questions and challenges of the use of ultrasound in the COVID-19 pandemic era. The views of a panel of worldwide international experts. Ultraschall Med. 2020 Apr 15. [Epub ahead of print]. 7. Zhu N, Zhang D, Wang W, et al. A novel coronavirus from patients with pneumonia in China, 2019. N Engl J Med. 2020;382:72733. 8. World Health Organization. Infection prevention and control during health care when COVID-19 is suspected. [cited 2020 Mar 15]. Available from: https://www.who.int/publications-detail/infectionprevention-and-control-during-health-care-when-novel-coronavirus-(ncov)-infection-is-suspected-20200125. 9. Soldati G, Smargiassi A, Inchingolo R, et al. Proposal for international standardization of the use of lung ultrasound for patients with COVID-19: a simple, quantitative, reproducible method. J Ultrasound Med. 2020 Mar 30. [Epub ahead of print]. 10. Havelock T, Teoh R, Laws D, et al. Pleural procedures and thoracic ultrasound: British Thoracic Society Pleural Disease Guideline 2010. Thorax. 2010;65 Suppl 2:i6176. 11. Francisco Neto MJ, Rahal Junior A, Vieira FAC, et al. Advances in lung ultrasound. Einstein (São Paulo). 2016;14:4438. 12. Lichtenstein DA, Mezière GA, Lagoueyte JF, et al. A-lines and B-lines: lung ultrasound as a bedside tool for predicting pulmonary artery occlusion pressure in the critically ill. Chest. 2009;136:101420. 13. Lichtenstein D, Mezière G, Biderman P, et al. The comet-tail artifact. An ultrasound sign of alveolar-interstitial syndrome. Am J Respir Crit Care Med. 1997;156:16406. 14. Volpicelli G, Elbarbary M, Blaivas M, et al. International evidencebased recommendations for point-of-care lung ultrasound. Intensive Care Med. 2012;38:57791. 15. Soldati G, Smargiassi A, Inchingolo R, et al. Is there a role for lung ultrasound during the COVID-19 pandemic? J Ultrasound Med. 2020 Mar 20. [Epub ahead of print]. 16. Corradi F, Brusasco C, Pelosi P. Chest ultrasound in acute respiratory distress syndrome. Curr Opin Crit Care. 2014;20:98103. 17. Colmenero M, Garcia-Delgado M, Navarrete I, et al. Utility of the lung ultrasound in the intensive medicine unit. Med Intensiva. 2010;34:6208. 18. Lichtenstein D, Mezière G, Seitz J. The dynamic air bronchogram. A lung ultrasound sign of alveolar consolidation ruling out atelectasis. Chest. 2009;135:14215. 19. Lichtenstein D. Lung ultrasound in the critically ill. Curr Opin Crit Care. 2014;20:31522. 20. Hu QJ, Shen YC, Jia LQ, et al. Diagnostic performance of lung ultrasound in the diagnosis of pneumonia: a bivariate meta-analysis. Int J Clin Exp Med. 2014;7:11521. 21. Bernheim A, Mei X, Huang M, et al. Chest CT findings in coronavirus disease-19 (COVID-19): relationship to duration of infection. Radiology. 2020:200463. [Epub ahead of print]. 22. Peng QY, Wang XT, Zhang LN, et al. Findings of lung ultrasonography of novel corona virus pneumonia during the 20192020 epidemic. Intensive Care Med. 2020;46:84950. 23. Gryminski J, Krakówka P, Lypacewicz G. The diagnosis of pleural effusion by ultrasonic and radiologic techniques. Chest. 1976;70:33 7. 24. Xirouchaki N, Magkanas E, Vaporidi K, et al. Lung ultrasound in critically ill patients: comparison with bedside chest radiography. Intensive Care Med. 2011;37:148893. 25. Lichtenstein DA. Whole body ultrasonography in the critically ill. Berlin Heidelberg: Springer; 2010. 26. Kanne JP, Little BP, Chung JH, et al. Essentials for radiologists on COVID-19: an update-Radiology Scientific Expert Panel. Radiology. 2020:200527. [Epub ahead of print]. 27. Lu W, Zhang S, Chen B, et al. A clinical study of noninvasive assessment of lung lesions in patients with coronavirus disease-19 (COVID-19) by bedside ultrasound. Ultraschall Med. 2020 Apr 15. [Epub ahead of print]. 28. Ng MY, Lee EYP, Yang J, et al. Imaging profile of the COVID-19 infection: radiologic findings and literature review. Radiology: Cardiothoracic Imaging. 2020;2(1):e200034. Instituto de Radiologia do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo (InRad/HC-FMUSP), São Paulo, SP, Brasil a. https://orcid.org/0000-0001-5986-2164 b. https://orcid.org/0000-0002-5249-6672 c. https://orcid.org/0000-0002-0983-1930 d. https://orcid.org/0000-0003-0637-5930 e. https://orcid.org/0000-0001-7041-3079 Correspondência: Dr. Rodrigo Ribeiro de Oliveira Instituto de Radiologia HC-FMUSP Rua Doutor Ovídio Pires de Campos, 75, Cerqueira César São Paulo, SP, Brasil E-mail: rodrigo.roliveira@hc.fm.usp.br Recebido para publicação em 4/5/2020 Aceito, após revisão, em 6/5/2020 Publicado em: 05/06/2020 |
|
Av. Paulista, 37 - 7° andar - Conj. 71 - CEP 01311-902 - São Paulo - SP - Brazil - Phone: (11) 3372-4544 - Fax: (11) 3372-4554