Radiologia Brasileira - Publicação Científica Oficial do Colégio Brasileiro de Radiologia
AMB - Associação Médica Brasileira CNA - Comissão Nacional de Acreditação
 Ahead of Print
Ahead of Print
|
ENSAIO ICONOGRÁFICO
|
|
|
|
|
Autho(rs): Moacir Ribeiro de Castro Jr.1; Sonia de Aguiar Vilela Mitraud2; Marina Celli Francisco3; Artur da Rocha Corrêa Fernandes4; Eloy de Ávila Fernandes5 |
|
|
Descritores: Sacroileíte; Ressonância magnética; Espondiloartropatias; Espondilite anquilosante; Tomografia computadorizada; Radiografia. |
|
|
Resumo: INTRODUÇÃO
As espondiloartropatias soronegativas incluem um grupo de doenças inflamatórias sistêmicas crônicas, caracterizado pela ausência do fator reumatoide no soro, por achados clínicos comuns como artrite inflamatória e entesite, por dorsalgia e lombalgia de caráter inflamatório, e associação com a presença do antígeno de leucócitos humanos(1,2). Este grupo de doenças inclui espondilite anquilosante, artrite psoriásica, artrite reativa, artrite inflamatória enteropática e espondiloartropatia indiferenciada. Pacientes com espondiloartropatias soronegativas caracteristicamente apresentam manifestações clínicas precoces nas articulações sacroilíacas com evolução lenta, sem marcadores laboratoriais específicos que demonstrem sua atividade. Por esta razão, na prática clínica, o diagnóstico e a avaliação de sacroileíte são baseados principalmente em exames de imagem, mais precisamente a ressonância magnética (RM)(35). A RM tornou-se parte integrante dos critérios de diagnóstico, pois representa o método de imagem mais relevante para classificação e monitoramento das espondiloartropatias. A radiografia também tem papel importante nos critérios de diagnóstico de sacroileíte. No entanto, esses achados são detectados somente de três a sete anos após o início da doença. Além disso, a radiografia e a tomografia computadorizada só permitem a caracterização de mudanças estruturais quando o dano já se tornou irreversível(5,6). LESÕES INFLAMATÓRIAS EM ATIVIDADE Edema ósseo medular/osteíte O edema ósseo medular/osteíte é caracterizado como área de hipossinal na sequência ponderada em T1 e hipersinal em short tau inversion recovery (STIR) ou sequência sensível a líquido equivalente, localizada na medular óssea subcondral (Figura 1). O edema deve ser de fácil caracterização e ter um sinal próximo ao sinal do líquido cefalorraquidiano. Quando presente, o edema da medular óssea é indicativo de sacroileíte em atividade, não sendo patognomônico de espondiloartropatias, podendo estar relacionado a outras doenças como as alterações por sobrecarga mecânica. Deve-se salientar que, geralmente, as alterações não são restritas a uma única imagem, e quando associadas a achados estruturais como esclerose subcondral e erosões ósseas, permitem uma melhor determinação diagnóstica, sempre considerando os dados clínicos e laboratoriais. O sinal da medular óssea localizada entre os forames sacrais pode ser usado como padrão de referência da normalidade. 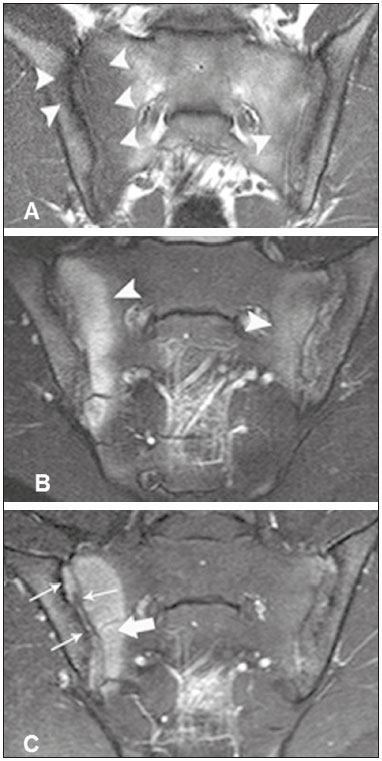 Figura 1. Paciente masculino, 22 anos, com diagnóstico de espondiloartropatia soronegativa há seis anos. A,B: Sequências FSE T1 e STIR mostram edema ósseo subcondral (cabeças de setas). C: Sequência T1 com saturação de gordura após contraste intravenoso demonstra osteíte periarticular e subcondral com realce na medular óssea (seta grossa). Sinovite com realce intra-articular sacroilíaca direita (setas finas). Sinovite, entesite e capsulite A sinovite é caracterizada por realce, após administração do meio de contraste intravenoso paramagnético nas imagens ponderadas em T1, com supressão do sinal de gordura na parte sinovial da articulação sacroilíaca. Além disso, o hipersinal em STIR dentro da porção sinovial da articulação sacroilíaca não permite boa diferenciação entre o líquido articular fisiológico e a sinovite(6). A entesite é definida como área de hipersinal na sequência STIR ou como área de realce na sequência pós-contraste nas inserções ligamentares do espaço retroarticular, que pode estender-se para os ossos e tecidos moles(6) (Figura 2). 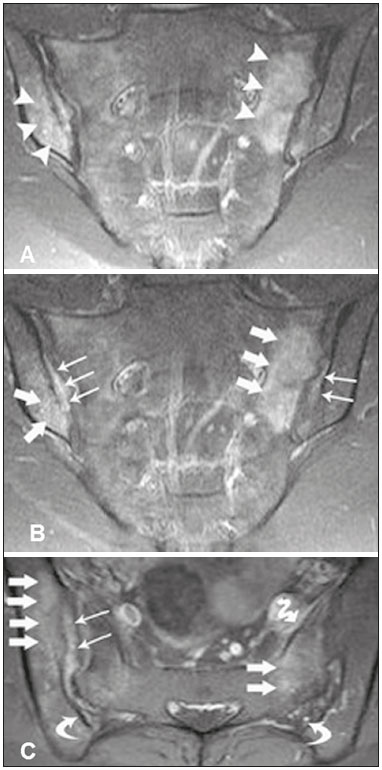 Figura 2. Paciente feminino, 28 anos, com diagnóstico de espondiloartropatia soronegativa há oito anos. A: Sequência coronal STIR demonstra edema subcondral (cabeças de setas). B,C: Sequências coronal e axial T1 com saturação de gordura após administração de contraste intravenoso mostram osteíte (setas grossas), sinovite caracterizada como realce intra-articular (setas finas), entesite com realce na região ligamentar da articulação (setas curvas) e capsulite com realce pericapsular na esquerda (seta serpiginosa). A capsulite apresenta características de sinal semelhantes às da entesite, mas acomete a porção anterior e posterior da cápsula articular(6) (Figura 3). 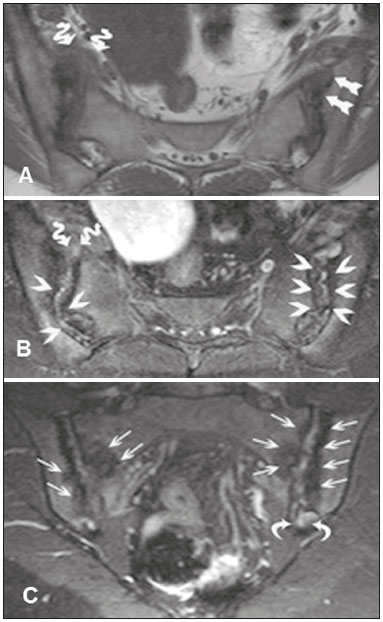 Figura 3. Paciente feminino, 41 anos, com diagnóstico de espondiloartropatia soronegativa há três anos. A: Sequência FSE T1 axial mostra erosão óssea periarticular (setas retas) e espessamento da cápsula articular direita (setas serpiginosas). B: Sequência STIR axial exibe pseudoalargamento dos espaços articulares (cabeças de setas), espessamento e edema da cápsula articular direita (setas serpiginosas) caracterizando capsulite. C: Sequência coronal T1 com supressão de gordura após contraste intravenoso identifica áreas de esclerose óssea subcondral (setas retas), realce intra-articular na região posterior e fibrosa esquerda demonstrando entesite (setas curvas). LESÕES ESTRUTURAIS As lesões estruturais podem ser identificadas em RM, radiografia e tomografia computadorizada e indicam alterações inflamatórias pregressas. As lesões estruturais da sacroileíte incluem esclerose subcondral, erosões ósseas, depósitos de gordura e pontes ósseas/anquilose(7). Esclerose subcondral A esclerose subcondral é caracterizada por hipossinal na sequência ponderada em T1, que deve estender-se pelo menos 5 mm em relação ao espaço da articulação sacroilíaca. Formas menores de esclerose subcondral podem ser observadas em indivíduos saudáveis(6). Erosões As erosões são definidas como lesões focais do osso na margem do componente de cartilagem da articulação. A confluência de erosões é visualizada como um pseudoalargamento das articulações sacroilíacas(6) (Figura 4). 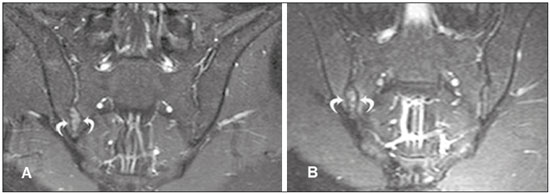 Figura 4. Paciente masculino, 17 anos, diagnosticado recentemente com espondiloartropatia soronegativa. A,B: Sequências coronais STIR e T1 com saturação de gordura após contraste intravenoso demonstram edema na região fibrosa da sacroilíaca direita, caracterizando entesite (setas). Depósitos de gordura periarticular Os depósitos de gordura resultam da esterificação de ácidos graxos em inflamações, geralmente na medula óssea periarticular. Este é um achado inespecífico e é caracterizado por hipersinal em T1, indicando uma área de inflamação anterior(5) (Figura 5). 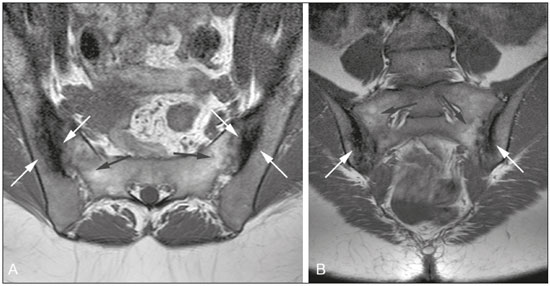 Figura 5. Paciente feminino, 49 anos, com diagnóstico de espondiloartropatia soronegativa há sete anos. A,B: Sequências axial FSE T1 e coronal T1 demonstram esclerose subcondral (setas brancas) e depósitos de gordura (setas pretas). Pontes ósseas/anquilose As pontes ósseas/anquilose aparecem como áreas de hipossinal em todas as sequências, podendo apresentar sinal semelhante ao da medula óssea quando a fusão é completa. Além disso, o espaço articular pode tornar-se indefinido(6) (Figura 6). 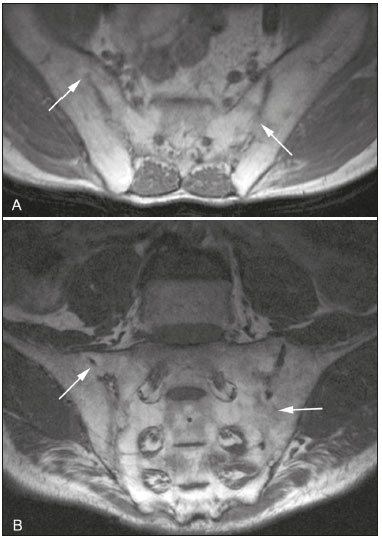 Figura 6. Paciente masculino, 61 anos, com diagnóstico de espondiloartropatia soronegativa há 11 anos. A,B: Sequências axial FSE T1 e coronal FSE T1 mostram pontes ósseas/anquilose (setas). CRITÉRIOS PARA DEFINIR A ATIVIDADE DA SACROILEÍTE Edema ósseo e osteíte poderão indicar sacroileíte ativa caso estiverem presentes em duas imagens consecutivas de RM numa localização típica (periarticular e subcondral). A injeção de contraste poderá ser dispensada nos casos em que o edema ósseo for encontrado dentro das condições descritas acima. Sinovite, entesite e capsulite, sempre que estiverem isoladas, não confirmam sacroileíte ativa; no entanto, elas podem ajudar a alcançar o diagnóstico correto, quando consideradas em conjunto com edema ósseo ou osteíte, mesmo se estes estiverem presentes em uma única imagem. O exame deve ser considerado negativo caso permaneçam dúvidas quanto à presença de edema ósseo(7). Althoff et al. relataram que o uso de contraste em exames de RM é útil no diagnóstico de sacroileíte inflamatória precoce; além disso, poderia ajudar a aumentar a confiança de radiologistas inexperientes. No entanto, em pacientes com doença preestabelecida ou em exames de controle, o uso de contraste pode ser dispensado(7). A difusão na RM parece ser uma alternativa para o uso de agentes de contraste em espondiloartropatias soro-negativas. Ela mostra um aumento de valores de ADC em áreas de edema da medula óssea, em comparação com valores de ADC normais em pacientes com lombalgia mecânica; entretanto, são necessários mais estudos para determinar a sua importância em estudos de imagem de espondiloartropatias soronegativas(8). O conhecimento dos critérios de diagnóstico da atividade da doença é essencial para o radiologista, a fim de definir o diagnóstico precoce e o tratamento, bem como o acompanhamento terapêutico de espondiloartropatias, reduzindo, dessa maneira, a morbidade desta doença e melhorando a qualidade de vida dos pacientes. O presente estudo tem como objetivo disseminar os critérios diagnósticos de RM na sacroileíte para radiologistas, ortopedistas e reumatologistas, fundamentais para o diagnóstico nas fases aguda, crônica inativa e crônica em atividade inflamatória. REFERÊNCIAS 1. Dougados M, van der Linden S, Juhlin R, et al. The European Spondylarthropathy Study Group preliminary criteria for the classification of spondylarthropathy. Arthritis Rheum. 1991;34:121827. 2. Zochling J, Smith EU. Seronegative spondyloarthritis. Best Pract Res Clin Rheumatol. 2010;24:74756. 3. Shinjo SK, Gonçalves R, Gonçalves CR. Medidas de avaliação clínica em pacientes com espondilite anquilosante. Revisão da literatura. Rev Bras Reumatol. 2006;46:3406. 4. Torres TM, Ciconelli RM. Instrumentos de avaliação em espondilite anquilosante. Rev Bras Reumatol. 2006;46(Supl. 1):529. 5. Pertuiset E. Diagnosis of early spondyloarthritis. Rev Med Interne. 2008;29:596605. 6. Rudwaleit M, Jurik AG, Hermann KG, et al. Defining active sacroiliitis on magnetic resonance imaging (MRI) for classification of axial spondyloarthritis: a consensual approach by the ASAS/OMERACT MRI group. Ann Rheum Dis. 2009;68:15207. 7. Althoff CE, Feist E, Burova E, et al. Magnetic resonance imaging of active sacroiliitis: do we really need gadolinium? Eur J Radiol. 2009;71:2326. 8. Bozgeyik Z, Ozgocmen S, Kocakoc E. Role of diffusion-weighted MRI in the detection of early active sacroiliitis. AJR Am J Roentgenol. 2008;191:9806. 1. Doutorando do Programa de Pós-Graduação de Radiologia Clínica, Médico Colaborador do Departamento de Diagnóstico por Imagem da Escola Paulista de Medicina da Universidade Federal de São Paulo (EPM-Unifesp), São Paulo, SP, Brasil 2. Doutora, Coordenadora do Setor de Tomografia Computadorizada do Hospital São Paulo Escola Paulista de Medicina da Universidade Federal de São Paulo (EPM-Unifesp), São Paulo, SP, Brasil 3. Médica Radiologista da Clínica IMED Clínica Médica e Diagnóstico por Imagem, Curitibanos, SC, Brasil 4. Doutor, Professor Associado do Departamento de Diagnóstico por Imagem da Escola Paulista de Medicina da Universidade Federal de São Paulo (EPM-Unifesp), São Paulo, SP, Brasil 5. Doutor, Professor Orientador do Programa de Pós-Graduação de Radiologia Clínica da Escola Paulista de Medicina da Universidade Federal de São Paulo (EPM-Unifesp), São Paulo, SP, Brasil Endereço para correspondência: Dr. Moacir Ribeiro de Castro Jr. Departamento de Diagnóstico por Imagem EPM-Unifesp Rua Napoleão de Barros, 800, Vila Clementino São Paulo, SP, Brasil, 04024-002 E-mail: bauru71@gmail.com Recebido para publicação em 15/11/2015. Aceito, após revisão, em 16/5/2016. Trabalho realizado no Departamento de Diagnóstico por Imagem da Escola Paulista de Medicina da Universidade Federal de São Paulo (EPM-Unifesp), São Paulo, SP, Brasil. |
|
Av. Paulista, 37 - 7° andar - Conj. 71 - CEP 01311-902 - São Paulo - SP - Brazil - Phone: (11) 3372-4544 - Fax: (11) 3372-4554