Radiologia Brasileira - Publicação Científica Oficial do Colégio Brasileiro de Radiologia
AMB - Associação Médica Brasileira CNA - Comissão Nacional de Acreditação
 Vol. 54 nº 2 - Mar. / Abr. of 2021
Vol. 54 nº 2 - Mar. / Abr. of 2021
|
AVANÇOS EM RADIOLOGIA
|
|
|
|
|
Autho(rs): Vinicius Adami Vayego Fornazari1,a; Rômulo Florêncio Tristão Santos2,b; Thiago Franchi Nunes2,c; Ricardo Abdala da Silva Oliveira3,d; Denis Szejnfeld1,e |
|
|
INTRODUÇÃO
A litotripsia extracorpórea (LECO) é uma modalidade de tratamento urológico utilizada para intervenção de cálculos menores que 2 cm localizados no sistema pielocalicinal e porção superior do ureter(1–4). Possíveis complicações desse procedimento incluem hematoma renal subcapsular, pseudoaneurisma, fístula arteriovenosa, formação de abscesso no músculo psoas, trombose da veia porta e veias ilíacas, e a mais desastrosa e potencialmente fatal, rotura de aneurisma da aorta abdominal (AAA)(1,2). O AAA é considerado fator de risco potencial para rotura arterial em procedimentos de LECO(1,2), em razão de calcificações das paredes arteriais devidas a doença aterosclerótica, uma vez que a energia mecânica das ondas da LECO pode se dissipar até 12 cm do ponto focal, com intensidade progressivamente reduzida, porém, com possível efeito deletério nas calcificações parietais(4). Apesar da literatura escassa, acreditamos que idade avançada e pequenas distâncias entre as calcificações parietais vasculares e cálculos pielocalicinais possam ser fatores de risco para rotura de AAA durante a LECO. Assunto controverso na literatura, não há evidência científica suficiente que defina a segurança da LECO em portadores de AAA(1–6). Em revisão da literatura, Tse et al. encontraram registros de pacientes com AAA submetidos a LECO, contabilizando 18 sem complicações, 6 com rotura do AAA e 2 com rotura de aorta não aneurismática, apenas com calcificações(4). No presente artigo demonstraremos a correção endovascular de rotura de aorta abdominal de paciente submetido a LECO. PROCEDIMENTO Os sintomas de rotura de AAA podem incluir lombalgia intensa, mal-estar geral, náuseas, vômitos, tontura, visão turva, e no exame físico podem-se constatar palidez cutânea, hipotensão, taquicardia e massa abdominal pulsátil. Em casos de instabilidade hemodinâmica, deve-se primeiro estabilizar o paciente, e quando possível, realizar angiotomografia computadorizada (angio-TC) de abdome, que representa a modalidade de escolha para o diagnóstico e planejamento do tratamento endovascular. A rotura de AAA ocorre mais frequentemente no espaço retroperitonial do que na cavidade peritonial, esta última apresentando maiores índices de mortalidade(4). Ao se diagnosticar, por angio-TC, rotura de AAA (Figuras 1 e 2), medidas clínicas de estabilização do paciente devem ser tomadas em conjunto e não obstante de uma rápida abordagem endovascular, procedimento este com maior potencial terapêutico que a cirurgia convencional, pelo menor tempo de execução e menor morbidade, rápida execução e baixa complexidade técnica(7). 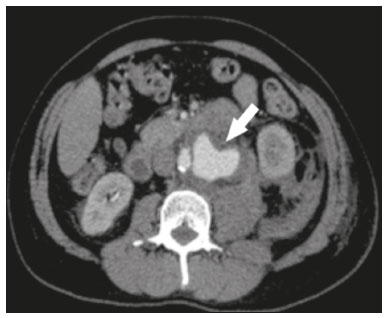 Figura 1. Angio-TC do abdome com contraste iodado na fase arterial, no eixo axial, mostrando pseudoaneurisma à esquerda da aorta abdominal infrarrenal, com extravasamento retroperitonial por restrição ao grupo muscular do psoas (seta). 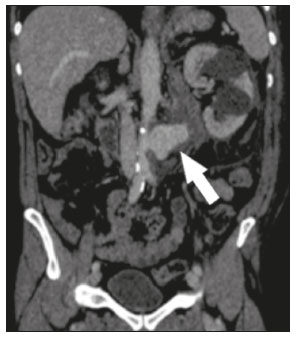 Figura 2. Angio-TC do abdome com contraste iodado na fase arterial, no eixo coronal, mostrando pseudoaneurisma à esquerda da aorta abdominal infrarrenal (seta). A abordagem endovascular inicia-se na sala de hemodinâmica, com o paciente em decúbito dorsal, por punção guiada por ultrassonografia da artéria femoral comum direita pela técnica de Seldinger, e posterior inserção de introdutor femoral 6 Fr, fio-guia stiff e cateter pigtail para angiografia aórtica, visando ao planejamento do procedimento que será realizado: a cobertura do local de rotura (pseudoaneurisma) com stent recoberto (Figura 3A), sob roadmap. É necessária angio-TC de controle para identificar o posicionamento correto da endoprótese e ausência de extravasamento sanguíneo (Figura 3B). O tipo de apoio clínico após a abordagem endovascular, semi-intensivo ou intensivo, dependerá do estado clínico do paciente na admissão e não do tratamento endovascular em questão. 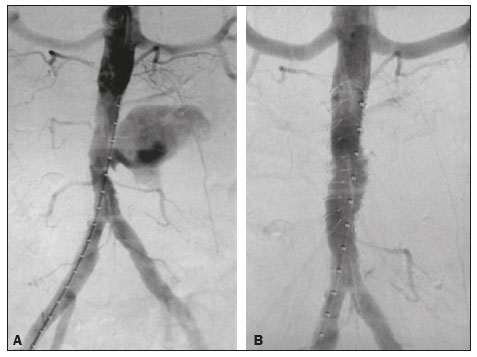 Figura 3. A: Arteriografia aórtica demonstrando extravasamento de contraste e pseudoaneurisma. B: Arteriografia aórtica após reparo endovascular do pseudoaneurisma. O acompanhamento pode ser ambulatorial clínico precoce em uma semana, com angio-TC em 30 dias, e deve-se prosseguir o controle tardio, após 12 meses do procedimento, com avaliação por ultrassonografia com Doppler da aorta abdominal, artérias ilíacas, artérias renais e artéria mesentérica superior. REFERÊNCIAS 1. de Graaf R, Veith FJ, Gargiulo NJ 3rd, et al. Endovascular abdominal aortic aneurysm repair to prevent rupture in a patient requiring lithotripsy. J Vasc Surg. 2003;38:1426–9. 2. Neri E, Capannini G, Diciolla F, et al. Localized dissection and delayed rupture of the abdominal aorta after extracorporeal shock wake lithotripsy. J Vasc Surg. 2000;31:1052–5. 3. Kambadakone AR, Eisner BH, Catalano OA, et al. New and evolving concepts in the imaging and management of urolithiasis: urologists’ perspective. Radiographics. 2010;30:603–23. 4. Tse GH, Qazi HA, Halsall AK, et al. Shockwave lithotripsy: arterial aneurysms and vascular complications. J Endourol. 2011;25:403–11. 5. Deliveliotis C, Kostakopoulos A, Stavropoulos N, et al. Extracorporeal shock wave lithotripsy in 5 patients with aortic aneurysm. J Urol. 1995;154:1671–2. 6. Inoue H, Kamphausen T, Bajanowski T, et al. Massive retroperitoneal haemorrhage after extracorporeal shock wave lithotripsy (ESWL). Int J Legal Med. 2011;125:75–9. 7. Wanhainen A, Verzini F, Van Herzeele I, et al. Editorֹ’s choice – European Society for Vascular Surgery (ESVS) 2019 Clinical Practice Guidelines on the Management of Abdominal Aorto-iliac Artery Aneurysms. Eur J Vasc Endovasc Surg. 2019;57:8–93. 1. Setor de Radiologia Intervencionista e Angiorradiologia, Departamento de Diagnóstico por Imagem, Escola Paulista de Medicina da Universidade Federal de São Paulo (EPM-Unifesp), São Paulo, SP, Brasil 2. Universidade Federal de Mato Grosso do Sul (UFMS), Campo Grande, MS, Brasil 3. Instituto do Coração do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo (InCor/HC-FMUSP), São Paulo, SP, Brasil a. https://orcid.org/0000-0002-5880-1703 b. https://orcid.org/0000-0002-8679-7369 c. https://orcid.org/0000-0003-0006-3725 d. https://orcid.org/0000-0002-3114-7238 e. https://orcid.org/0000-0001-8482-5955 Correspondência: Dr. Vinicius Adami Vayego Fornazari Departamento de Diagnóstico por Imagem – EPM-Unifesp Rua Napoleão de Barros, 800, Vila Clementino São Paulo, SP, Brasil, 04024-002 E-mail: vfornazari@yahoo.com Recebido para publicação em 22/10/2019 Aceito, após revisão, em 6/1/2020 |
|
GN1© Copyright 2025 - All rights reserved to Colégio Brasileiro de Radiologia e Diagnóstico por Imagem
Av. Paulista, 37 - 7° andar - Conj. 71 - CEP 01311-902 - São Paulo - SP - Brazil - Phone: (11) 3372-4544 - Fax: (11) 3372-4554
Av. Paulista, 37 - 7° andar - Conj. 71 - CEP 01311-902 - São Paulo - SP - Brazil - Phone: (11) 3372-4544 - Fax: (11) 3372-4554