RESUMO
OBJETIVO: Descrever os achados tomográficos de pacientes com diagnóstico de infecção pulmonar pelo Mycobacterium kansasii.
MATERIAIS E MÉTODOS: Estudo retrospectivo dos exames de tomografia computadorizada do tórax de 19 pacientes com infecção pulmonar pelo M. kansasii.
RESULTADOS: Dos 19 pacientes avaliados, 10 (52,6%) eram do sexo masculino e 9 (47,4%) eram do sexo feminino. A média de idade do grupo foi 58 anos, com variação entre 33 e 76 anos. As alterações encontradas nos exames de tomografia computadorizada foram distorção arquitetural em 17 pacientes (89,5%), opacidades reticulares e bronquiectasias em 16 (84,2%), cavidades em 14 (73,7%), nódulos centrolobulares em 13 (68,4%), pequenas consolidações em 10 (52,6%), atelectasias e grandes consolidações em 9 (47,4%), bolhas subpleurais e enfisema em 6 (31,6%) e linfonodomegalias em 1 paciente (5,3%).
CONCLUSÃO: Houve predomínio de cavidades e do padrão de acometimento de pequenas e grandes vias aéreas. A doença de vias aéreas foi caracterizada por bronquiectasias e bronquiolites que se manifestaram como nódulos centrolobulares.
Palavras-chave:
Infecções por micobactéria não tuberculosa; Tomografia computadorizada; Pulmão.
ABSTRACT
OBJECTIVE: To describe the main tomography findings in patients diagnosed with pulmonary infection caused by Mycobacterium kansasii.
MATERIALS AND METHODS: Retrospective study of computed tomography scans of 19 patients with pulmonary infection by M. kansasii.
RESULTS: Of the 19 patients evaluated, 10 (52.6%) were male and 9 (47.4%) were female. The mean age of the patients was 58 years (range, 33–76 years). Computed tomography findings were as follows: architectural distortion, in 17 patients (89.5%); reticular opacities and bronchiectasis, in 16 (84.2%); cavities, in 14 (73.7%); centrilobular nodules, in 13 (68.4%); small consolidations, in 10 (52.6%); atelectasis and large consolidations, in 9 (47.4%); subpleural blebs and emphysema, in 6 (31.6%); and adenopathy, in 1 (5.3%).
CONCLUSION: There was a predominance of cavities, as well as of involvement of the small and large airways. The airway disease was characterized by bronchiectasis and bronchiolitis presenting as centrilobular nodules.
Keywords:
Mycobacterium infections, nontuberculous; Tomography, X-ray computed; Lung/pathology.
INTRODUÇÃO
As micobactérias não tuberculosas (MNTBs) são organismos onipresentes na natureza e causadores de infecções eventuais em pacientes imunocompetentes. Elas podem ser divididas em dois grupos, de acordo com o padrão de crescimento: lento e rápido. As de crescimento lento incluem o Mycobacterium avium, o Mycobacterium intracellulare (complexo M. avium-intracellulare) e o Mycobacterium kansasii. No grupo de crescimento rápido encontram-se o Mycobacterium abscessus, o Mycobacterium fortuitum e o Mycobacterium chelonae(1).
As MNTBs são passíveis de isolamento na água, no solo, no leite e na carne animal. A infecção pode ser adquirida por inalação, ingestão e inoculação direta. No caso da infecção pelo M. kansasii, o reservatório principal ocorre na água de torneira e a contaminação se dá pela via aérea(2). O curso da doença é crônico e indolente e o diagnóstico é difícil porque o isolamento do agente no lavado broncoalveolar pode representar apenas colonização da via aérea(3). O tipo de MNTB mais encontrado é o complexo M. avium-intracellulare(4), enquanto o segundo mais frequente é o M. kansasii(2,5).
Inicialmente, foram identificados dois padrões de comprometimento pulmonar pelas MNTBs: 1) doença cavitária nos lobos superiores; e 2) doença nodular com bronquiectasias, principalmente no lobo médio e na língula(6). O primeiro padrão era descrito de forma mais frequente na década de 1980 e simulava o aspecto clássico da tuberculose. Antes do advento da tomografia computadorizada (TC), alguns autores, como Zvetina et al.(7), tentaram de forma equivocada estabelecer diferenças radiográficas entre as cavidades originadas por M. kansasii e Mycobacterium tuberculosis. O paciente típico deste padrão apresenta algum tipo de comorbidade (alcoolismo, câncer, doença pulmonar obstrutiva crônica, fibrose cística, bronquiectasias e fibrose pulmonar)(8). O segundo padrão ocorre predominantemente em mulheres de meia-idade, não fumantes e que possuem tosse crônica e expectoração. Neste subtipo, condições que predispõem às MNTBs são incomuns. A doença é denominada por alguns como síndrome de Lady Windermere(9,10). O padrão de nódulos e bronquiectasias foi considerado o mais comum por Jeong et al.(11), numa revisão de exames de TC de 22 pacientes com MNTB. O achado histopatológico correspondente foi bronquiolectasias e infiltrados inflamatórios bronquiolares e peribronquiolares, com ou sem a formação de granulomas. O acometimento pulmonar com bronquiectasias e sinais de bronquiolite não é específico de uma cepa de micobactéria(4,11).
Além dos dois padrões acima referidos, Erasmus et al.(3) descreveram alterações clínicas e radiológicas em três grupos específicos de pacientes com infecção por MNTB: 1) nódulos em pacientes assintomáticos; 2) alterações torácicas em pacientes com acalasia; 3) alterações torácicas em pacientes imunocomprometidos. Neste último grupo, o padrão radiológico é um pouco diferente e os achados mais comumente encontrados são o acometimento intersticial (51,3%), as consolidações (37,5%), o derrame pleural (36,3%) e as linfonodomegalias (31,3%)(12). Matveychuk et al.(5) encontraram diferenças na apresentação radiológica entre as diversas infecções por MNTB. A presença de cavidades foi mais comum nas infecções por M. kansasii, assim como a localização das lesões nos lobos superiores e a unilateralidade do envolvimento pulmonar. Nesse estudo, o derrame pleural e a linfonodomegalia mediastinal foram encontrados em poucos pacientes com infecção pelo M. kansasii(5). Similarmente, Shitrit et al.(2) também encontraram predomínio de doença cavitária (54%) e acometimento principal nos lobos superiores (82%) em pacientes com infecção por M. kansasii. Nesses dois estudos os autores não observaram derrame pleural ou linfonodomegalias em nenhum dos pacientes avaliados(2,5). Entretanto, os estudos de Matveychuk et al.(5) e Shitrit et al.(2) utilizaram apenas a radiografia simples de tórax para descrever as anormalidades nesse grupo de pacientes.
Visto que a TC de tórax apresenta sensibilidade e especificidade diferentes da radiografia convencional, com uma melhor resolução espacial e uma maior discriminação de densidades(13,14), torna-se fundamental avaliar seu papel no diagnóstico das anormalidades torácicas em pacientes com infecção por M. kansasii. Pelo nosso conhecimento, nenhum estudo prévio foi realizado em nosso meio no intuito de discriminar as alterações tomográficas nesses pacientes. Em razão da dificuldade para se estabelecer o diagnóstico das infecções pulmonares por MNTBs, o objetivo deste trabalho é descrever a frequência das alterações encontradas em exames de TC de tórax num grupo de pacientes com infecção pulmonar por M. kansasii.
MATERIAIS E MÉTODOS
Foram avaliados os exames de TC de tórax de 19 pacientes com infecção pulmonar comprovada pelo M. kansasii, atendidos em nossa instituição entre 2006 e 2014. O diagnóstico de infecção pulmonar pelo M. kansasii (e não apenas de contaminação) foi feito pela combinação de critérios clínicos, radiológicos e microbiológicos, conforme recomendado pela American Thoracic Society(15). A confirmação microbiológica foi obtida por meio dos seguintes métodos: 1) três culturas positivas com baciloscopias negativas ou duas culturas positivas e uma baciloscopia positiva em material de escarro; 2) uma baciloscopia positiva e cultura positiva ou apenas uma cultura positiva em material de lavado brônquico; 3) uma cultura positiva e/ou um exame anatomopatológico apresentando formação de granuloma inflamatório com ou sem baciloscopia positiva em biópsia pulmonar(16). Os exames de TC, realizados em aparelhos diversos, tinham documentação dos cortes sequenciais em janela de parênquima (inclusive alta resolução) e mediastino, sem administração de meio de contraste venoso. A interpretação dos exames de TC foi realizada separadamente e de modo aleatório por um radiologista de tórax com mais de 10 anos de experiência na especialidade. As anormalidades foram definidas e adotadas segundo os critérios da Sociedade Fleischner(17) e do "Consenso brasileiro ilustrado sobre a terminologia dos descritores e padrões fundamentais da TC de tórax"(18). Adicionalmente, para efeito de interpretação, as consolidações foram divididas em pequenas e grandes, tendo sido adotado o limite de corte de 3 cm para diferenciação do tamanho entre elas.
RESULTADOS
A média de idade dos 19 pacientes foi 58 anos, com variação entre 33 e 76 anos. Deste grupo de pacientes, 10 eram do sexo masculino (52,6%) e 9 eram do sexo feminino (47,4%).
As principais alterações encontradas nas 19 TCs foram distorção arquitetural em 17 pacientes (89,5%) (Figura 1), opacidades reticulares em 16 (84,2%) (Figura 1), bronquiectasias em 16 (84,2%) (Figuras 2 e 3), cavidades em 14 (73,7%) (Figuras 4 e 5) e nódulos centrolobulares em 13 (68,4%) (Figuras 2 e 3). Outras alterações foram pequenas consolidações (< 3 cm) em 10 casos (52,6%) (Figura 6), atelectasias em 9 (47,4%) (Figura 1), grandes consolidações (> 3 cm) em 9 (47,4%) (Figura 5), bolhas subpleurais em 6 (31,6%), enfisema em 6 (31,6%) (Figura 4) e linfonodomegalias em 1 caso (5,3%).
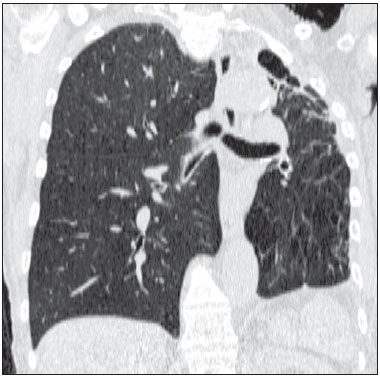 Figura 1.
Figura 1. Perda de volume do pulmão esquerdo, com distorção arquitetural e opacidades reticulares.
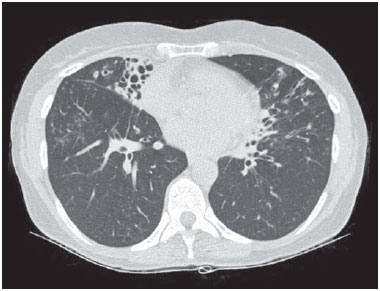 Figura 2.
Figura 2. Bronquiectasias e nódulos nos lobos médio, inferior direito e língula. No lobo médio, notar também atelectasia e distorção arquitetural por destruição do parênquima pulmonar.
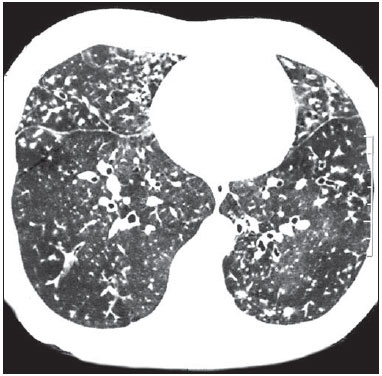 Figura 3.
Figura 3. Áreas de atenuação em mosaico e opacidades do tipo árvore em brotamento.
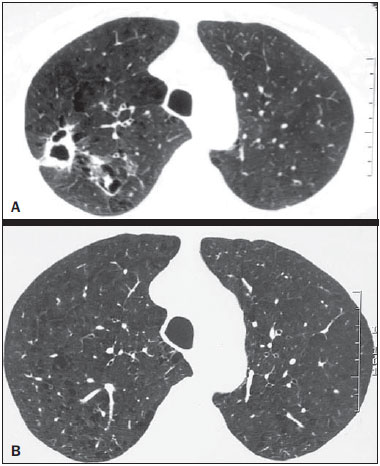 Figura 4. A:
Figura 4. A: Cavidade no lobo superior direito associada a sinais de enfisema centrolobular.
B: Após o tratamento bem sucedido, houve desaparecimento da cavidade.
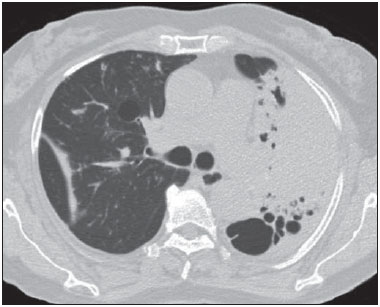 Figura 5.
Figura 5. Consolidação e cavidade no pulmão esquerdo.
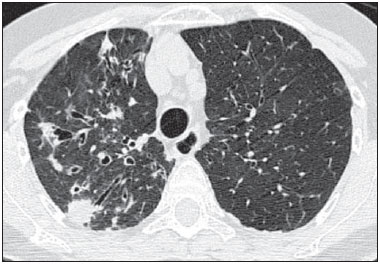 Figura 6.
Figura 6. Consolidações subsegmentares e bronquiectasias.
Houve predominância das bronquiectasias nos lobos superiores em 10 casos (52,6%). Estas anormalidades foram observadas nos lobos inferiores em 6 casos (31,6%) e no lobo médio/língula em 3 casos (15,8%). Quanto ao padrão nodular, um paciente (5,3%) apresentou nódulos calcificados e os demais (94,7%) apresentaram nódulos centrolobulares por preenchimento de bronquíolos (bronquiolites infecciosas).
Em relação às cavidades, 12 pacientes (85,7%) apresentaram estas lesões nos lobos superiores e apenas 2 pacientes (14,3%) as apresentaram nos lobos inferiores. Não foram identificadas cavidades no lobo médio ou na língula.
DISCUSSÃOA avaliação das infecções pulmonares por TC tem sido motivo de uma série de publicações recentes na literatura radiológica nacional
(19–24). No presente estudo, a avaliação das alterações encontradas nos exames de TC mostra que os principais achados, em ordem de frequência, foram os seguintes: distorção arquitetural, alterações no interstício, cavidades e nódulos centrolobulares. É sabido que a literatura descreve dois padrões principais de acometimento pelas MNTBs: cavidades nos lobos superiores (semelhante à tuberculose) e bronquiectasias/bronquiolites
(6,7,9,10). Nossa casuística mostra uma frequência semelhante dos dois tipos de comprometimento, diferentemente do estudo de Takahashi et al.
(25), os quais, numa amostra de 29 pacientes com infecção por
M. kansasii avaliados pela TC, identificaram lesões cavitárias em 83% dos casos e bronquiectasias em apenas 27,6% dos casos. É possível que as diferentes frequências de comorbidades e taxas de prevalência da tuberculose entre as populações dos dois estudos expliquem, ao menos em parte, as discrepâncias nos resultados.
Alguns autores denominam o padrão de acometimento preferencial das vias aéreas como síndrome de Lady Windermere, quando as bronquiectasias ocorrem no lobo médio e língula e estão associadas a MNTBs
(9,10). Esta síndrome foi descrita inicialmente em 1992 por Reich et al.
(26), que a associaram com as características clínicas inspiradas na personalidade da protagonista da obra de Oscar Wilde "O leque da Lady Windermere", que mascarava sua tosse por razões sociais (vergonha de tossir e expectorar). Na síndrome de Lady Windermere, além das bronquiectasias múltiplas, há um padrão radiológico de nódulos centrolobulares e árvore em brotamento; a supressão voluntária da tosse, levando a um processo inflamatório inespecífico, em local de difícil drenagem, possivelmente seja a explicação de sua patogenia
(27,28). Em nossa casuística, no entanto, o predomínio das bronquiectasias ocorreu nos lobos superiores (52,6%). Esta distribuição se mostra diferente de alguns relatos de bronquiectasias em
M. kansasii e complexo
M. avium-intracellulare encontrados na literatura
(5,6).
A alta frequência de distorção arquitetural vista nos exames de TC no presente estudo pode ser decorrente da própria MNTB ou secundária a outras comorbidades que podem provocar fibrose, como a tuberculose. A TC pode identificar modificações arquiteturais que, no exame radiológico convencional, se confundem com bronquiectasias e áreas de fibrose. Ademais, a TC demonstra com nitidez as características importantes das cavidades, como os contornos, a espessura da parede e o seu conteúdo. Neste estudo, assim como descrito por outros investigadores
(26), houve predomínio maciço (85,7%) das lesões cavitárias nos lobos superiores em relação aos inferiores.
Por meio da TC, constatamos um percentual elevado de pacientes com grandes consolidações (47,4%) e com pequenas consolidações (52,6%). As grandes consolidações foram definidas como tendo tamanho acima de 3 cm e representam, possivelmente, lesões que confluíram e se estenderam para regiões mais extensas do parênquima pulmonar. No seguimento desses pacientes, observa-se, em alguns casos, a piora das alterações tomográficas pela confluência dessas consolidações
(3).
De modo semelhante ao estudo de Takahashi et al.
(25), o presente trabalho observou baixa incidência de linfonodomegalias e lesões pleurais. Em nosso meio, em que a incidência de tuberculose é muito alta, esta é uma informação importante. Isto se deve ao fato de que o encontro de acometimento pleural ou aumento de volume de linfonodos torna menos provável o diagnóstico de MNTB, e na suspeita concomitante de tuberculose, é mais plausível esta segunda condição, a de associação dessas duas doenças.
Apesar de a doença pulmonar obstrutiva crônica ser um fator predisponente à infecção por MNTB, observou-se baixa prevalência de lesões enfisematosas (31,6%) e bolhas subpleurais (31,6%) na TC. A literatura, em grande parte, não cita estes achados nos exames radiológicos de
M. kansasii(26). Song et al.
(29) também atribuíram a baixa prevalência de bolhas (11%) e enfisema (32%) a uma casuística de pacientes com infecção pulmonar por
M. avium-intracellulare.
É pertinente uma análise crítica dos resultados do presente estudo e de suas limitações. Primeiro, como este foi um estudo retrospectivo baseado em exames realizados em diversas instituições, nem sempre as documentações contavam com as imagens em apneia expiratória, o que seria importante para avaliar aprisionamento aéreo e, consequentemente, bronquiolites de forma indireta. Segundo, a revisão dos achados na TC foi feita apenas por um radiologista, o que torna os resultados suscetíveis a viés. Terceiro, não foram avaliadas as correlações entre os achados tomográficos e os achados clínicos e de função pulmonar. Apesar dessas limitações, acreditamos que os resultados trazem uma importante contribuição, uma vez que há poucos estudos sobre os achados tomográficos nesse grupo de pacientes. Investigações futuras poderão confirmar nossas observações usando uma análise estatística com amostra maior, um grupo controle e o acompanhamento longitudinal desses pacientes.
Em conclusão, no grupo de 19 pacientes com infecção pulmonar pelo
M. kansasii houve predomínio de cavidades e do padrão de acometimento de pequenas e grandes vias aéreas (caracterizado por bronquiectasias e alterações por preenchimento de bronquíolos).
AgradecimentoÀ Fundação Carlos Chagas Filho de Amparo à Pesquisa do Estado do Rio de Janeiro (Faperj), pelo apoio financeiro por meio do projeto E-26/110.255/2014.
REFERÊNCIAS1. Figueiredo CM. Micobactérias atípicas. In: Silva CIS, D'Ippolito G, Rocha AJ, editores. Tórax. Rio de Janeiro, RJ: Elsevier; 2010. p. 271–6.
2. Shitrit D, Baum GL, Priess R, et al. Pulmonary Mycobacterium kansasii infection in Israel, 1999-2004: clinical features, drug susceptibility, and outcome. Chest. 2006;129:771–6.
3. Erasmus JJ, McAdams HP, Farrell MA, et al. Pulmonary nontuberculous mycobacterial infection: radiologic manifestations. Radiographics. 1999;19:1487–505.
4. Koh WJ, Lee KS, Kwon OJ, et al. Bilateral bronchiectasis and bronchiolitis at thin-section CT: diagnostic implications in nontuberculous mycobacterial pulmonary infection. Radiology. 2005;235:282–8.
5. Matveychuk A, Fuks L, Priess R, et al. Clinical and radiological features of Mycobacterium kansasii and other NTM infections. Respir Med. 2012;106:1472–7.
6. Rubin SA. Tuberculosis and atypical mycobacterial infections in the 1990s. Radiographics. 1997;17:1051–9.
7. Zvetina JR, Demos TC, Maliwan N, et al. Pulmonary cavitations in Mycobacterium kansasii: distinction from M. tuberculosis. AJR Am J Roentgenol. 1984;143:127–30.
8. Wickremasinghe M, Ozerovitch LJ, Davies G, et al. Non-tuberculous mycobacteria in patients with bronchiectasis. Thorax. 2005;60:1045–51.
9. Kasthoori JJ, Liam CK, Wastie ML. Lady Windermere syndrome: an inappropriate eponym for an increasingly important condition. Singapore Med J. 2008;49:e47–9.
10. Hartman TE, Jensen E, Tazelaar HD, et al. CT Findings of granulomatous pneumonitis secondary to Mycobacterium avium-intracellulare inhalation: "hot tub lung". AJR Am J Roentgenol. 2007;188:1050–3.
11. Jeong YJ, Lee KS, Koh WJ, et al. Nontuberculous mycobacterial pulmonary infection in immunocompetent patients: comparison of thin-section CT and histopathologic findings. Radiology. 2004;231:880–6.
12. dos Santos RP, Scheid KL, Willers DM, et al. Comparative radiological features of disseminated disease due to Mycobacterium tuberculosis vs non-tuberculosis mycobacteria among AIDS patients in Brazil. BMC Infect Dis. 2008;8:24.
13. Elicker B, Pereira CA, Webb R, et al. High-resolution computed tomography patterns of diffuse interstitial lung disease with clinical and pathological correlation. J Bras Pneumol. 2008;34:715–44.
14. Rodrigues RS, Marchiori E. Tomografia de alta resolução do tórax: padrões básicos. In: Santos AASMD, Nacif MS, editors. Radiologia e diagnóstico por imagem: aparelho respiratório. Rio de Janeiro, RJ: Rubio; 2004. p. 29–50.
15. Griffith DE, Aksamit T, Brown-Elliott BA, et al. An official ATS/IDSA statement: diagnosis, treatment, and prevention of nontuberculous mycobacterial diseases. Am J Respir Crit Care Med. 2007;175:367–416.
16. Haddad DJ, Ide J, Ferrazoli L, et al. Micobacterioses: recomendações para o diagnóstico e tratamento. São Paulo, SP: Secretaria Estadual de Saúde de São Paulo; 2005.
17. Hansell DM, Bankier AA, MacMahon H, et al. Fleischner Society: glossary of terms for thoracic imaging. Radiology. 2008;246:697–722.
18. Silva CIS, Marchiori E, Souza Júnior AS, et al. Consenso brasileiro ilustrado sobre a terminologia dos descritores e padrões fundamentais da TC de tórax. J Bras Pneumol. 2010;36:99–123.
19. Zanetti G, Nobre LF, Mançano AD, et al. Pulmonary paracoccidioidomycosis [Which is your diagnosis?]. Radiol Bras. 2014;47(1):xi–xiii.
20. Fernandes MC, Zanetti G, Hochhegger B, et al. Rhodococcus equi pneumonia in an AIDS patient [Which is your diagnosis?]. Radiol Bras. 2014;47(3):xi–xiii.
21. Nishiyama KH, Falcão EAA, Kay FU, et al. Acute tracheobronchitis caused by Aspergillus: case report and imaging findings. Radiol Bras. 2014;47:317–9.
22. Ceratti S, Pereira TR, Velludo SF, et al. Pulmonary tuberculosis in a patient with rheumatoid arthritis undergoing immunosuppressive treatment: case report. Radiol Bras. 2014;47:60–2.
23. Lachi T, Nakayama M. Radiological findings of pulmonary tuberculosis in indigenous patients in Dourados, MS, Brazil. Radiol Bras. 2015;48:275–81.
24. Guimarães MD. Pulmonary tuberculosis in Brazilian indians: a picture of this context depicted through radiography [Editorial]. Radiol Bras. 2015;48(5):v–vi.
25. Takahashi M, Tsukamoto H, Kawamura T, et al. Mycobacterium kansasii pulmonary infection: CT findings in 29 cases. Jpn J Radiol. 2012;30:398–406.
26. Reich JM, Johnson RE. Mycobacterium avium complex pulmonary disease presenting as an isolated lingular or middle lobe pattern. The Lady Windermere syndrome. Chest. 1992;101:1605–9.
27. Reich JM. Pathogenesis of Lady Windermere syndrome. Scand J Infect Dis. 2012;44:1–2.
28. Christensen EE, Dietz GW, Ahn CH, et al. Pulmonary manifestations of Mycobacterium intracellularis. AJR Am J Roentgenol. 1979;133:59–66.
29. Song JW, Koh WJ, Lee KS, et al. High-resolution CT findings of Mycobacterium avium-intracellulare complex pulmonary disease: correlation with pulmonary function test results. AJR Am J Roentgenol. 2008;191:1070.
1. Doutor, Professor Adjunto de Radiologia da Universidade do Estado do Rio de Janeiro (UERJ), Chefe do Serviço de Radiologia do Hospital Universitário Pedro Ernesto (HUPE), Rio de Janeiro, RJ, Brasil
2. Mestranda do Programa de Pós-Graduação em Clínica Médica da Universidade Federal do Rio de Janeiro (UFRJ), Médica do Centro de Referência Professor Hélio Fraga (CRPHF) da Escola Nacional de Saúde Pública Sergio Arouca / Fundação Oswaldo Cruz (ENSP/Fiocruz), Rio de Janeiro, RJ, Brasil
3. Pós-graduanda de Radiologia da Universidade do Estado do Rio de Janeiro (UERJ), Rio de Janeiro, RJ, Brasil
4. Doutora, Diretora do Instituto de Doenças do Tórax, Professora Associada de Pneumologia da Universidade Federal do Rio de Janeiro (UFRJ), Rio de Janeiro, RJ, Brasil
5. Doutor, Professor Adjunto de Pneumologia da Universidade do Estado do Rio de Janeiro (UERJ), Rio de Janeiro, RJ, Brasil
Endereço para correspondência:
Dr. Agnaldo José Lopes
Universidade do Estado do Rio de Janeiro
Rua Araguaia, 1266, Bloco 1/405, Freguesia, Jacarepaguá
Rio de Janeiro, RJ, Brasil, 22745-271
E-mail:
agnaldolopes.uerj@gmail.comRecebido para publicação em 2/5/2015.
Aceito, após revisão, em 14/7/2015.
Trabalho realizado no Centro de Referência Professor Hélio Fraga (CRPHF) da Escola Nacional de Saúde Pública Sergio Arouca / Fundação Oswaldo Cruz (ENSP/Fiocruz), Rio de Janeiro, RJ, Brasil.

 |
|






