Radiologia Brasileira - Publicação Científica Oficial do Colégio Brasileiro de Radiologia
AMB - Associação Médica Brasileira CNA - Comissão Nacional de Acreditação
 Vol. 39 nº 5 - Set. / Out. of 2006
Vol. 39 nº 5 - Set. / Out. of 2006
|
ARTIGO ORIGINAL
|
|
|
|
|
Autho(rs): Renata Carneiro Leão, Edson Marchiori, Rosana Rodrigues, Arthur Soares Souza Jr., Emerson L. Gasparetto, Dante L. Escuissato |
|
|
Descritores: Aspergilose pulmonar angioinvasiva, Leucemia aguda, Tomografia computadorizada |
|
|
Resumo: VProfessor Adjunto de Radiologia da Universidade Federal do Rio de Janeiro
INTRODUÇÃO A aspergilose pulmonar é uma infecção micótica causada por espécies de Aspergillus, usualmente o A. fumigatus, que tem como formas principais de apresentação a aspergilose broncopulmonar alérgica e a pneumonite por hipersensibilidade, que são as formas mais comuns de reação de hipersensibilidade ao Aspergillus, o aspergiloma, a aspergilose semi-invasiva e a aspergilose invasiva. Ela é caracterizada por um espectro de achados clínicos e radiológicos que estão diretamente relacionados ao estado imune do hospedeiro ou à presença de doença pulmonar estrutural(1?3). A forma invasiva ocorre primariamente em indivíduos profundamente imunocomprometidos, especialmente em pacientes com doença hematológica maligna, mais comumente a leucemia aguda. Há duas formas da aspergilose pulmonar invasiva ? a broncoinvasiva e a angioinvasiva ? que se assemelham muito clinicamente, mas têm aspectos radiológicos e histológicos distintos. A forma angioinvasiva é a mais comum(4?6). A tomografia computadorizada (TC), e especialmente a tomografia computadorizada de alta resolução (TCAR), têm sido utilizadas sistematicamente no auxílio ao diagnóstico precoce da aspergilose angioinvasiva (AAI), permitindo assim um tratamento antifúngico efetivo com conseqüente melhora do prognóstico(7?9). O achado radiológico mais importante é o sinal do halo, caracterizado por um halo de atenuação em vidro fosco ao redor do nódulo, massa ou consolidação, que é altamente indicativo de AAI e ocorre apenas precocemente no curso da doença, ou seja, durante o período neutropênico. A escavação freqüentemente se desenvolve posteriormente, durante o período de recuperação imunológica(4,10?13). O objetivo deste trabalho foi avaliar os principais aspectos encontrados na TC de 19 pacientes portadores de leucemia aguda com aspergilose pulmonar na sua forma angioinvasiva.
MATERIAIS E MÉTODOS Foram revisadas, retrospectivamente, 19 tomografias de tórax de pacientes com leucemia aguda, com o diagnóstico de aspergilose pulmonar angioinvasiva comprovado por exames anatomopatológicos, por correlação clínico-radiológica ou por resposta terapêutica adequada. Estes casos foram reunidos aleatoriamente dos arquivos de diversas instituições do Rio de Janeiro, de São Paulo e de Salvador. Não foi possível uma padronização adequada dos protocolos utilizados, pelo fato de os estudos terem sido realizados em diferentes instituições. A maior parte dos exames foi feita com a técnica de alta resolução, que consiste em cortes finos, variando de 1 a 2 mm de espessura, com intervalos de 10 mm, dos ápices pulmonares à cúpula diafragmática, com reconstruções utilizando o algoritmo de alta resolução espacial, no paciente em posição supina. O registro dos exames foi feito em filme radiológico, com janelas variando de 1.200 a 1.600 UH e centro entre ?450 e ?650 UH para avaliação do parênquima pulmonar, e com janelas variando de 250 a 500 UH e centro entre 30 e 50 UH para avaliação do mediastino, dependendo do aparelho utilizado em cada instituição. Os exames foram avaliados por dois radiologistas, de modo independente, e as decisões finais foram obtidas por consenso. Os critérios de definição dos padrões tomográficos são os mostrados no Glossário de Termos da Sociedade Fleischner(14) A terminologia utilizada foi a do consenso elaborado pelo Colégio Brasileiro de Radiologia(15).
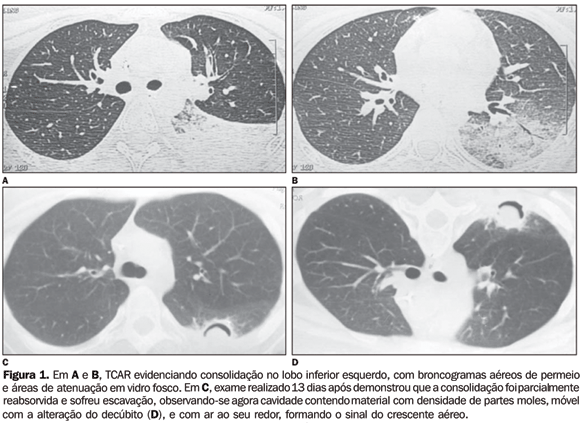
RESULTADOS Foram estudados 19 casos de aspergilose pulmonar angioinvasiva em pacientes portadores de leucemia aguda, sendo 12 pacientes do sexo feminino e 7 do sexo masculino, com idades compreendidas entre 2 e 72 anos, com média de 36 anos. Consolidações ocorreram em 12 dos 19 casos (63,2%) (Figura 1), estando associadas a nódulos em três deles (25%). Elas eram múltiplas em oito casos (66,6%) e solitárias em quatro (33,3%). Quanto à localização, as consolidações foram periféricas em dez dos 12 casos (83,3%) e centrais em cinco (41,6%), sendo que em três dos 12 casos as consolidações (periféricas e centrais) estavam associadas (25%). Broncograma aéreo foi observado em seis pacientes (50%). O sinal do halo foi encontrado em nove dos 12 casos de consolidação (75%), enquanto escavação ocorreu em seis deles (50%), sendo que em dois observou-se o sinal do crescente aéreo (16,7%).
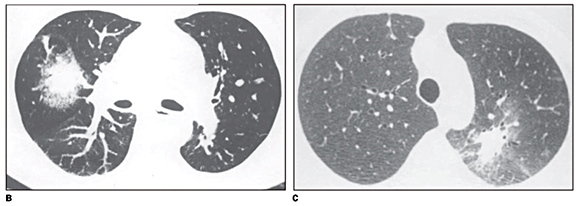
Nódulos foram encontrados em seis dos 19 casos (31,6%) (Figura 2A), sendo múltiplos em cinco (83,3%) e solitário em apenas um deles (16,7%). Os nódulos apresentaram contorno regular em quatro dos seis casos (66,7%). Pequenos nódulos ocorreram em todos os seis casos (100%), sendo que em um deles estavam associados a grandes nódulos. O sinal do halo foi observado em cinco dos seis casos (83,3%), enquanto escavação não foi encontrada em nenhum deles.
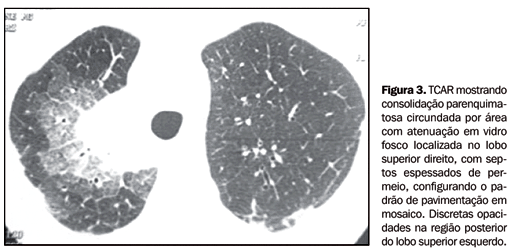
Massas foram encontradas em quatro dos 19 casos (21,1%) (Figuras 2B e 2C), sendo solitárias em três deles. Em todos os casos elas tinham contorno irregular. O sinal do halo ao redor das massas foi observado em três dos quatro casos (75%), enquanto escavação ocorreu em apenas um deles (25%). Áreas de atenuação em vidro fosco não associadas a nódulos ou consolidações foram vistas em três dos 19 casos (15,8%). O padrão de opacidades em vidro fosco com septos interlobulares espessados de permeio (pavimentação em mosaico) foi encontrado em dois dos 19 casos (10,5%), estando em um deles associado a massas e em outro a consolidação (Figura 3).
Acometimento pleural ocorreu em sete casos (36,8%), sendo em três deles sob a forma de discreto derrame (42,9%) e nos outros quatro sob a forma de espessamento pleural (57,1%). O achado foi unilateral em quatro casos (57,1%) e bilateral em três casos (42,9%).
DISCUSSÃO Todos os 19 pacientes com AAI se apresentavam imunocomprometidos, em conseqüência de leucemia aguda em tratamento com quimioterapia, o que está de acordo com a literatura, que coloca os pacientes com granulocitopenia prolongada durante tratamento com quimioterapia como o contexto clínico mais comum no qual a AAI se desenvolve(4,7,10,16,17). Há estudos mostrando que cerca de 50% dos pacientes neutropênicos que estão recebendo quimioterapia ou foram submetidos a transplante de medula óssea apresentam, em alguma fase de sua evolução, infecção fúngica grave(16,18). As apresentações clínicas e radiográficas da AAI são semelhantes às de outras pneumonias infecciosas. Além disso, na época em que a terapia antifúngica poderia alterar a sobrevida, a cultura do escarro é positiva em menos de 10% dos pacientes, e procedimentos invasivos com biópsia estão geralmente contra-indicados, pela intensa trombocitopenia e comprometimento respiratório, além de terem sensibilidade diagnóstica muito baixa, com altas taxas de falso-negativos(4,10?12,16). A TC tem causado grande impacto na condução dos pacientes com AAI, já que é uma importante arma para o seu diagnóstico precoce, especialmente quando os procedimentos invasivos oferecem grandes riscos. A TCAR, em comparação com a TC, define melhor as lesões, especialmente as opacidades em vidro fosco, presentes nas fases iniciais da doença(1,4,8,10?12,16?18). Estudos recentes têm relatado a importância da TCAR no diagnóstico precoce da AAI, pela detecção do característico sinal do halo. Este sinal sugere fortemente o diagnóstico de AAI em uma fase precoce, em que os achados radiográficos são inespecíficos e a cultura é negativa(4,9?11,16). Embora não seja patognomônico, podendo estar associado a uma variedade de processos infecciosos e não-infecciosos, o sinal, quando visto em pacientes neutropênicos, é altamente sugestivo de AAI, sendo considerado por alguns autores suficientemente característico para justificar o início da terapia antifúngica(4,8,10,18,19). Outro aspecto considerado sugestivo de AAI é o sinal do crescente aéreo, quando associado a uma apresentação clínica apropriada. No entanto, ao contrário do sinal do halo, seu aparecimento é tardio no curso da doença, visto na fase de resolução da infecção, coincidindo com a melhora da neutropenia. Isto torna o seu valor clínico limitado no diagnóstico precoce da doença, mas é reportado como sinal de bom prognóstico(4,8,10,11,16,18,19). Won et al.(19) encontraram consolidações em 80% dos pacientes leucêmicos com AAI, estando associadas a nódulos em 20% deles, o que coincide com o encontrado no presente trabalho, em que elas ocorreram em 12 dos 19 casos (63%), sendo em 25% dos casos associadas a nódulos. As consolidações foram predominantemente periféricas em 83,3% nesta casuística, enquanto em grande parte dos estudos da literatura esses percentuais ficaram próximos de 100%. Elas foram múltiplas em 66,6% dos casos do nosso estudo, o que está de acordo com autores como Kuhlman et al.(11) e Won et al.(19). O sinal do halo em consolidações foi encontrado em nove dos nossos 12 casos (75%), o que coincide com os achados de Won et al.(19), nos quais este percentual foi de 81%. Escavações só foram observadas em seis dos nossos 12 casos (50%), estando o sinal do crescente aéreo presente em apenas dois deles. Franco et al.(16) encontraram consolidações em dois dos seus sete casos (28,5%), ambas escavadas, sendo uma delas com o sinal do crescente aéreo. Kuhlman et al.(4) encontraram consolidações escavadas em cinco dos sete casos (71,4%). No nosso estudo, nódulos ocorreram em 31,6% dos casos, sendo múltiplos em 83,4% e únicos em 16,7%, o que difere do estudo de Kuhlman et al.(11), cujos percentuais foram de 55% e 45%, respectivamente. Nódulos de contornos regulares foram encontrados em 66,7% dos nossos casos, o que difere de estudos como o de Franco et al.(16), em que todos os nódulos apresentavam contornos regulares. Em 83,4% dos casos de nódulos foi observado halo em vidro fosco, o que está de acordo com os estudos de Kuhlman et al.(11) e Franco et al.(16), nos quais o sinal do halo em nódulos foi encontrado em 88,8% e 80% dos casos, respectivamente. Mori et al.(18) e Won et al.(19), em contrapartida, encontraram este sinal em apenas 19% e 40% dos casos, respectivamente. Em nenhum dos nossos casos foi encontrada escavação, o que difere dos achados de Kuhlman et al.(4), em que ela foi observada em cinco dos sete casos (71,4%). No estudo histopatológico foram encontradas áreas de necrose, com hifas dispostas radialmente nas regiões centrais das lesões, envoltas por células inflamatórias e alvéolos preenchidos por sangue. Este achado está de acordo com os trabalhos de Logan et al.(9) e Santos et al.(20). Massas foram encontradas em 21% dos nossos casos, estando o sinal do halo presente em 75% deles. Este achado difere dos de Kuhlman et al.(11), cujos percentuais foram, respectivamente, 55% e 22%. Escavação só foi encontrada em um dos nossos casos de massa (25%), enquanto Kuhlman et al.(4) observaram percentuais de até 71%. O envolvimento pleural foi visto em sete dos nossos pacientes (35%), o que também foi encontrado pela maioria dos autores consultados(7,20,21). Em cinco casos, o envolvimento se deu na forma de derrame, enquanto nos outros dois foi observado apenas espessamento pleural, provavelmente sem relação com a lesão fúngica. O padrão de pavimentação em mosaico (septos interlobulares espessados de permeio a áreas de vidro fosco) ocorreu em dois casos (10,5%), o que está de acordo com os achados de Franco et al.(16), que encontraram este aspecto em apenas um dos oito casos estudados (12,5%). São muito escassos os dados da literatura a respeito deste achado em pacientes com AAI, o que dificultou a sua análise. O diagnóstico clínico da AAI é difícil e, de maneira geral, o prognóstico é ruim, com taxas de mortalidade muito elevadas. A TC, notadamente a TCAR, tornou-se um método importante em todos os estágios da doença, desde a detecção precoce, indicando o início da terapia antifúngica, até a monitoração de possíveis recorrências durante o tratamento quimioterápico(10,12,16). Sendo assim, em pacientes com neutropenia sob o risco de AAI, a utilização sistemática da TCAR é justificada, já que é a melhor forma de estabelecer um diagnóstico precoce e provavelmente específico da doença, quando o sinal do halo é detectado. Em função da curta duração deste sinal na TCAR durante o curso da doença, é necessário que o exame seja realizado tão logo a suspeita clínica seja aventada, permitindo um diagnóstico precoce, com conseqüente impacto sobre a mortalidade e morbidade. Além disso, a TCAR é um método rápido e não invasivo, enquanto procedimentos invasivos com biópsia estão em geral contra-indicados pelas péssimas condições clínicas em que esses pacientes se apresentam, e culturas do escarro costumam ser positivas em menos de 10% dos casos(4,8,11,12,18). As tomografias seriadas também têm-se mostrado de grande valia no acompanhamento desses pacientes, já que achados como a escavação costumam representar uma fase de recuperação imunológica, com reabsorção do tecido desvitalizado(8,10).
REFERÊNCIAS 1. Klein DL, Gamsu G. Thoracic manifestations of aspergillosis. AJR Am J Roentgenol 1980;134: 543?552. [ ] 2. Pozes AS, Maranhão B, Marchiori E, Zanardi PN, Martins EML, Vabo KA. Aspergilose pulmonar semi-invasiva: relato de caso. Rev Imagem 2002; 24:197?201. [ ] 3. Yousem SA. The histological spectrum of chronic necrotizing forms of pulmonary aspergillosis. Hum Pathol 1997;28:650?656. [ ] 4. Kuhlman JE, Fishman EK, Burch PA, Karp JE, Zerhouni EA, Siegelman SS. Invasive pulmonary aspergillosis in acute leukemia. The contribution of CT to early diagnosis and aggressive management. Chest 1987;92:95?99. [ ] 5. Nuño CG, Alfonso PP, Vazquez JCR, Gomez MMR, Prats IP, Gonzáles JG. Aspergilosis pulmonar: un nuevo enfoque en la reemergencia. Acta Médica 2000;9:67?72. [ ] 6. Webb WR, Müller NL, Naidich DP. High-resolution CT of the lung. 3rd ed. New York: Raven, 2001. [ ] 7. Aquino SL, Kee ST, Warnock ML, Gamsu G. Pulmonary aspergillosis: imaging findings with pathologic correlation. AJR Am J Roentgenol 1994;163:811?815. [ ] 8. Caillot D, Couaillier JF, Bernard A, et al. Increasing volume and changing characteristics of invasive pulmonary aspergillosis on sequential thoracic computed tomography scans in patients with neutropenia. J Clin Oncol 2001;19:253?259. [ ] 9. Logan PM, Primack SL, Miller RR, Müller NL. Invasive aspergillosis of the airways: radiographic, CT, and pathologic findings. Radiology 1994;193:383?388. [ ] 10. Kuhlman JE, Fishman EK, Burch PA, Karp JE, Zerhouni EA, Siegelman SS. CT of invasive pulmonary aspergillosis. AJR Am J Roentgenol 1998;150:1015?1020. [ ] 11. Kuhlman JE, Fishman EK, Siegelman SS. Invasive pulmonary aspergillosis in acute leukemia: characteristic findings on CT, the CT halo sign, and the role of CT in early diagnosis. Radiology 1985;157:611?614. [ ] 12. Marchiori E, Valiante PM, Souza Jr AS. Nódulos com sinal do halo na aspergilose pulmonar angioinvasiva: correlação da tomografia computadorizada de alta resolução com a anatomopatologia. Radiol Bras 2002;35:195?198. [ ] 13. Persegani MK, Marchiori E, Rodrigues R, et al. O "sinal do halo" na tomografia computadorizada de alta resolução do tórax. Rev Imagem 2001;23: 225?231. [ ] 14. Austin JHM, Müller NL, Friedman PJ, et al. Glossary of terms for CT of the lungs: recommendations of the Nomenclature Committee of the Fleischner Society. Radiology 1996;200:327?331. [ ] 15. Souza Jr AS, Araújo Neto C, Jasinovodolinsky D, et al. Terminologia para a descrição de tomografia computadorizada do tórax. Radiol Bras 2002; 35:125?128. [ ] 16. Franco IO, Marchiori E, Souza Jr AS, Melo AVF, Crespo SJV, Irion K. Aspergilose pulmonar angioinvasiva: aspectos na tomografia computadorizada. Rev Imagem 2002;24:77?82. [ ] 17. Kenney HH, Agrons GA, Shin JS; Armed Forces Institute of Pathology. Best cases of the AFIP. Invasive pulmonary aspergillosis: radiologic and pathologic findings. RadioGraphics 2002;22: 1507?1510. [ ] 18. Mori M, Galvin JR, Barloon TJ, Gingrich RD, Stanford W. Fungal pulmonary infections after bone marrow transplantation: evaluation with radiography and CT. Radiology 1991;178:721?726. [ ] 19. Won HJ, Lee KS, Cheon JE, et al. Invasive pulmonary aspergillosis: prediction at thin-section CT in patients with neutropenia ? a prospective study. Radiology 1998;208:777?782. [ ] 20. Santos MLO, Marchiori E, Vianna AD, Souza AS, Moraes HP. Opacidades em vidro fosco nas doenças pulmonares difusas: correlação da tomografia computadorizada de alta resolução com a anatomopatologia. Radiol Bras 2003;36:329?338. [ ] 21. Franquet T, Müller NL, Giménez A, Guembe P, de LaTorre J, Bagué S. Spectrum of pulmonary aspergillosis: histologic, clinical, and radiologic findings. RadioGraphics 2001;21:825?837. [ ]
Recebido para publicação em 11/1/2006.
* Trabalho realizado no Serviço de Radiodiagnóstico do Hospital Universitário Clementino Fraga Filho da Universidade Federal do Rio de Janeiro, Rio de Janeiro, RJ. |
|
Av. Paulista, 37 - 7° andar - Conj. 71 - CEP 01311-902 - São Paulo - SP - Brazil - Phone: (11) 3372-4544 - Fax: (11) 3372-4554